Zuvor war der Patient BVL (43 Jahre alt, Phu Tho ) mit starken Kopfschmerzen im Viet Duc Friendship Hospital aufgenommen worden. Bei ihm wurde ein großes Hirnparenchymgliom (~8 cm) diagnostiziert, dessen Tumor sich tief in viele wichtige Funktionsbereiche der rechten Hemisphäre ausgebreitet hatte, darunter das motorische Areal, das Sprachareal und das Areal der Capsula interna – der Bereich, der die Bewegung einer Körperhälfte steuert.
Dr. Nguyen Duy Tuyen, Leiter der Abteilung für Neurochirurgie 2 im Viet Duc Friendship Hospital, sagte, die Herausforderung für das Operationsteam bestehe darin, so viel wie möglich vom Tumor zu entfernen und gleichzeitig die Nervenfunktion zu erhalten.
Insbesondere bei hochgradig malignen Gliomen empfehlen die chirurgischen Standards die Entfernung von zusätzlich 4–5 mm invasivem Gewebe um den Tumor herum, um ein Wiederauftreten zu verhindern. Je näher man jedoch am funktionellen Bereich liegt, desto größer ist das Risiko von Folgeerscheinungen.
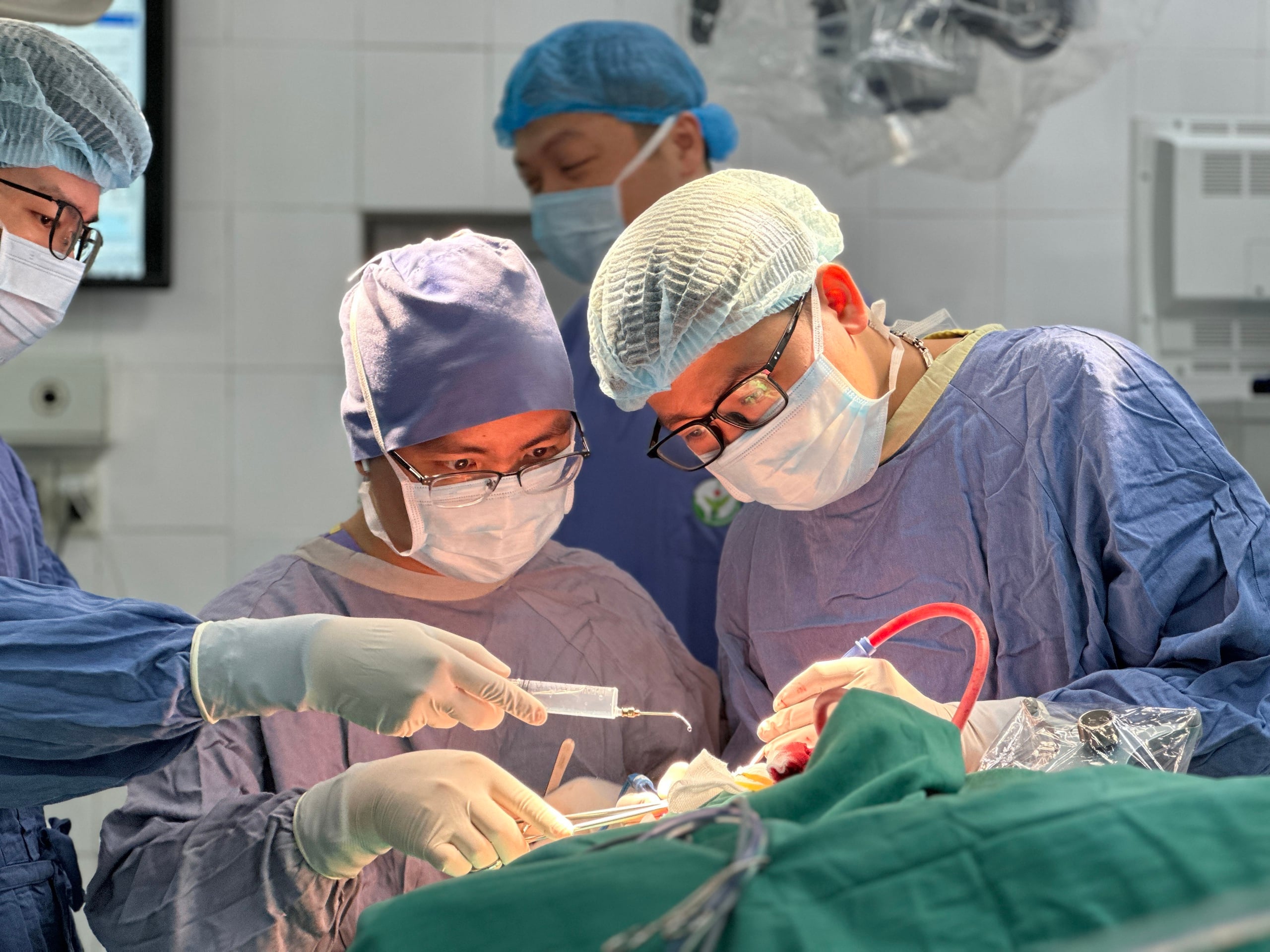
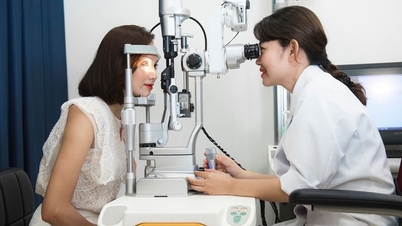
Ärzte des Viet Duc Friendship Hospital führen eine Operation an einem Patienten durch. Foto: BVCC
Zum ersten Mal wandte das Team im Viet Duc Friendship Hospital die Technik an, Elektroden zu platzieren, um die Funktionen des Patienten kontinuierlich zu überwachen, während sich der Patient in Vollnarkose befand. Dies ersetzt die Wachoperationsmethode, die bei großen Tumoren schwer anzuwenden ist und eine lange Operationszeit erfordert.
Laut den Ärzten wurde der chirurgische Eingriff in strengen Schritten durchgeführt. Zunächst wurde die Großhirnrinde kartiert, um den Zugang durch den „nicht funktionsfähigen“ Bereich zu steuern. Als der Chirurg dann den zentralen grauen Kern erreichte – wo sich die motorischen Bahnen befinden –, verwendete er Sondenelektroden, um sowohl den Tumor abzusaugen als auch funktionelle Signale zu erfassen.
Das Elektrodensystem wird an den entsprechenden Muskelgruppen angebracht (die rechte Hemisphäre ist mit dem linken Arm und Bein verbunden und umgekehrt), um die motorische Reaktion in Echtzeit zu überwachen. Bei Annäherung an den Funktionsbereich auf etwa 3–4 mm gibt das Gerät eine Warnung aus. Bei nur noch 1 mm Abstand wird das Signal direkt übertragen, um den Chirurgen zu unterstützen, den Eingriff rechtzeitig zu stoppen und so die Nervenfunktion bestmöglich zu erhalten und gleichzeitig so viel Tumorgewebe wie möglich zu entfernen.
Dank dieser Technik kann das Team auch dann noch sicher operieren, wenn der Tumor fast die gesamte Hemisphäre befallen hat, und gleichzeitig Bewegungen während der Operation beurteilen.
Vor dem Wundverschluss zeigte eine elektrische Stimulationsprüfung, dass die Gliedmaßen des Patienten noch gut funktionierten; nach der Operation wurde der Patient erneut untersucht, und es wurde festgestellt, dass die motorischen Funktionen trotz ausgedehnter Tumorausbreitung vollständig erhalten geblieben waren.
Quelle: https://suckhoedoisong.vn/ap-dung-ky-thuat-moi-trong-phau-thuat-u-than-kinh-dem-lan-toa-rut-ngan-thoi-gian-mo-169251202180700604.htm



![[Foto] Verehrung der Tuyet-Son-Statue – ein fast 400 Jahre alter Schatz in der Keo-Pagode](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F02%2F1764679323086_ndo_br_tempimageomw0hi-4884-jpg.webp&w=3840&q=75)
![[Foto] Parade zur Feier des 50. Jahrestages des Nationalfeiertags von Laos](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F02%2F1764691918289_ndo_br_0-jpg.webp&w=3840&q=75)

































































































Kommentar (0)