माइक्रोसर्जिकल वैस्कुलराइज्ड पेरीओस्टियल फ्लैप ट्रांसफर सर्जरी की सफलता के कारण, 6 साल तक लगातार स्प्लिंट और कास्ट पहनने, खुद चलने में असमर्थ होने और सभी गतिविधियों में अपने माता-पिता पर पूरी तरह से निर्भर रहने के बाद, जन्मजात टिबियल स्यूडोआर्थ्रोसिस से पीड़ित लड़की एनएल (7 वर्षीय, निन्ह बिन्ह ) अपने दो पैरों पर चलने में सक्षम हो गई।
शिशु एनएल को बचपन में ही टिबिया का जन्मजात स्यूडोआर्थ्रोसिस पाया गया था। यह एक दुर्लभ बीमारी है जो आनुवंशिक कारकों से संबंधित हो सकती है, खासकर उन परिवारों में जहाँ न्यूरोफाइब्रोमैटोसिस टाइप 1 वाले लोग होते हैं।
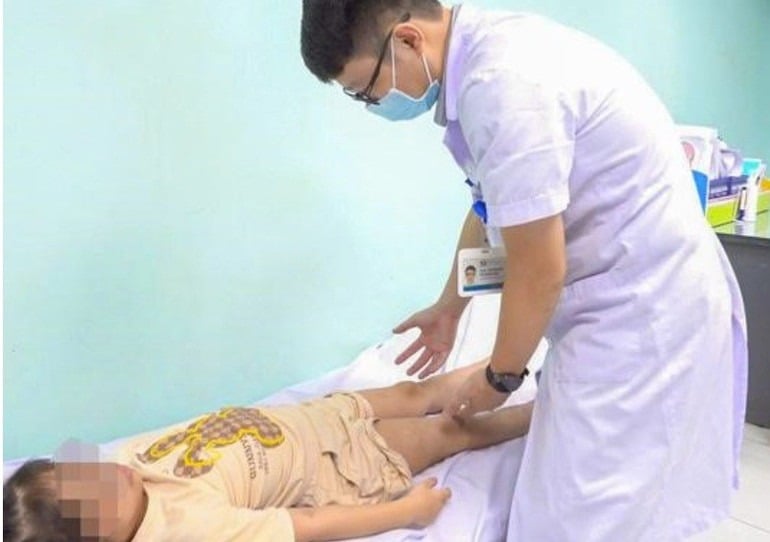 |
| मरीज का चिकित्सा सुविधा में इलाज किया जा रहा है। |
इस रोग से ग्रस्त बच्चों में टिबिया असामान्य रूप से विकसित होती है, आसानी से टूट जाती है और इसे ठीक करना बहुत कठिन होता है; वक्रता बढ़ जाती है, जिससे अंग छोटे हो जाते हैं, विकृतियां हो जाती हैं और गतिशीलता में तीव्र कमी आ जाती है।
नेशनल चिल्ड्रन हॉस्पिटल में, अस्थि रोग और पुनर्वास विभाग के डॉक्टरों ने हड्डियों की विकृति को न्यूनतम करने के लिए अस्थि रोग संबंधी ब्रेसेस के साथ जांच, परामर्श और उपचार किया।
नई तकनीक अपनाने से पहले, बच्चे की तीन अलग-अलग सर्जरी हो चुकी थीं, जैसे कृत्रिम जोड़ का सॉकेट काटना, ऑटोलॉगस बोन ग्राफ्टिंग, और बोन फिक्सेशन के साथ एलोग्राफ्टिंग। सुधार के बावजूद, हड्डी अभी भी उम्मीद के मुताबिक ठीक नहीं हो पा रही थी।
नेशनल चिल्ड्रन हॉस्पिटल के ऑर्थोपेडिक विभाग के प्रमुख डॉ. होआंग हाई डुक ने बताया कि जन्मजात टिबियल स्यूडोआर्थ्रोसिस बाल चिकित्सा ऑर्थोपेडिक आघात में इलाज के लिए सबसे कठिन बीमारियों में से एक है। बच्चा जितना बड़ा होता है, उसकी हड्डियाँ उतनी ही कमज़ोर और टेढ़ी होती जाती हैं।
"अगर प्रभावी ढंग से इलाज न किया जाए, तो अंगों के गंभीर रूप से छोटे होने, विकृति या विकलांगता का खतरा बहुत ज़्यादा होता है। पिछली पूरी उपचार प्रक्रिया का मूल्यांकन करने के बाद, हमने बच्चे की हड्डियों को फिर से जोड़ने के लिए एक वैस्कुलराइज़्ड पेरीओस्टियल फ्लैप को ग्राफ्ट करने की एक नई विधि अपनाने का फैसला किया," डॉ. ड्यूक ने बताया।
इस तकनीक में स्वस्थ पैर से एक संवहनीकृत टिबियल पेरीओस्टियल फ्लैप को क्षतिग्रस्त पैर में स्थानांतरित किया जाता है। ग्राफ्टिंग से पहले, सर्जन कृत्रिम सॉकेट और पूरे रोगग्रस्त पेरीओस्टियम को हटा देता है, फिर टिबियल प्रोस्थेसिस को स्क्रू से ठीक कर देता है। इसके बाद, संवहनीकृत पेरीओस्टियल फ्लैप को माइक्रोसर्जरी का उपयोग करके रोगग्रस्त हड्डी वाले स्थान पर ग्राफ्ट किया जाता है, जिससे ग्राफ्ट को पोषण मिलता है।
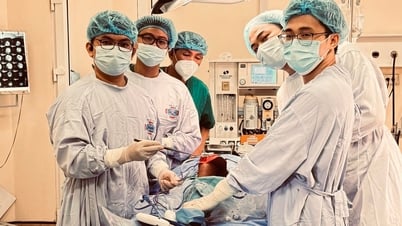
सर्जरी लगातार 4.5 घंटे तक चली, जिसके लिए पूर्ण सटीकता और कई विशेषज्ञों के बीच गहन समन्वय की आवश्यकता थी। डॉक्टरों को प्रत्येक चीरे, चीरे की दिशा, फ्लैप की रक्त वाहिकाओं को कैसे संरक्षित किया जाए, और साथ ही रोगग्रस्त हड्डी को पूरी तरह से कैसे हटाया जाए, इसकी सावधानीपूर्वक गणना करनी पड़ी।
इससे पहले, नेशनल चिल्ड्रन हॉस्पिटल के ऑर्थोपेडिक विभाग को तंत्रिका जाल की चोटों के इलाज के लिए तंत्रिका ग्राफ्टिंग और अंगों के लिम्फेडेमा के इलाज के लिए लिम्फैटिक फ्लैप ग्राफ्टिंग जैसी जटिल सूक्ष्म शल्य चिकित्सा तकनीकों का व्यापक अनुभव था। यह एक महत्वपूर्ण आधार था जिसने टीम को इस सफल प्रत्यारोपण को आत्मविश्वास से अंजाम देने में मदद की।
छह हफ़्तों बाद, एक्स-रे से पता चला कि हड्डी का कैलस अच्छी तरह से बन गया था, नई हड्डी मज़बूती से पुनर्जीवित हो गई थी और कृत्रिम सॉकेट मज़बूती से ठीक हो गया था। पिछली शल्य चिकित्सा पद्धतियों की तुलना में, हड्डी के ठीक होने की गति और गुणवत्ता स्पष्ट रूप से बेहतर थी।
नौवें हफ़्ते तक, मरीज़ की प्लास्टर हटा दी गई और वह फिर से चलने लगा। वर्तमान में, एनएल स्वतंत्र रूप से चल सकता है, अकेले स्कूल जा सकता है और अन्य बच्चों की तरह दोस्तों के साथ गतिविधियों में भाग ले सकता है।
मरीज़ की माँ ने भावुक होकर बताया कि पिछले 6 सालों से, उसके माता-पिता उसे जहाँ भी जाते थे, गोद में उठाकर ले जाते थे; उन्हें उसे दिन में चार बार स्कूल ले जाना पड़ता था; उसके सारे निजी काम बेहद मुश्किल थे। "उसे खुद चलते और दोस्तों के साथ खेलते देखकर, मुझे अब भी ऐसा लगता है जैसे मैं किसी सपने में हूँ," वह रुआँसी हो गईं।
सर्जरी की सफलता , विश्व में उन्नत माइक्रोसर्जिकल तकनीकों में महारत हासिल करने की दिशा में नेशनल चिल्ड्रन हॉस्पिटल की चिकित्सा टीम के लिए एक महत्वपूर्ण कदम है।
विशेषज्ञों के अनुसार, जन्मजात टिबियल स्यूडोआर्थ्रोसिस से पीड़ित बच्चों के लिए एनएल की रिकवरी यात्रा एक बड़ा प्रोत्साहन है। इस परिणाम से, कई परिवारों को इलाज जारी रखने का अधिक आत्मविश्वास मिलेगा, जिससे बच्चों को स्वस्थ पैर पाने, अपने साथियों की तरह सामान्य रूप से चलने, जीने और पढ़ाई करने का अवसर मिलेगा।
स्रोत: https://baodautu.vn/phep-mau-cho-be-gai-bi-benh-xuong-hiem-gap-de-doa-doi-chan-d440199.html










































































































टिप्पणी (0)