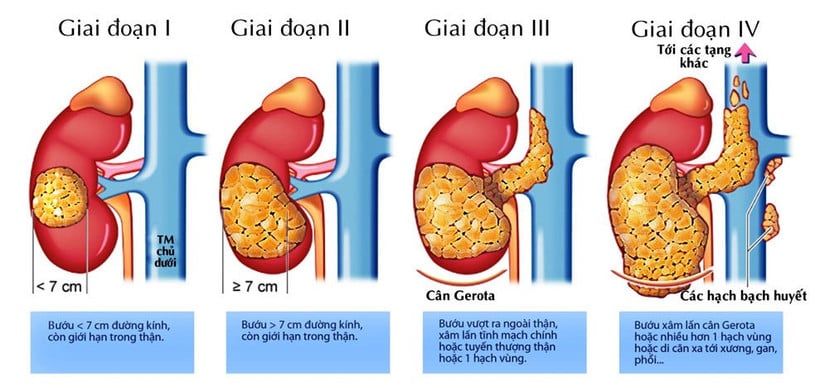
Thạc sĩ, bác sĩ nội trú Cao Minh Phúc, Khoa Phẫu thuật tiết niệu, Bệnh viện Bạch Mai cho biết, thận là cơ quan nhỏ bé nhưng giữ vai trò sống còn trong cơ thể. Thận đảm nhiệm việc lọc máu, loại bỏ độc tố, điều hòa huyết áp, cân bằng nước-điện giải và tham gia sản xuất hormone tạo máu.
Khi các tế bào thận tăng sinh bất thường, mất kiểm soát sẽ hình thành khối u ác tính. Khi đó, không chỉ chức năng thận bị suy giảm mà còn kéo theo hàng loạt rối loạn ảnh hưởng nghiêm trọng đến toàn cơ thể.
Theo Globocan 2020, mỗi năm thế giới ghi nhận trên 430.000 ca ung thư thận mới, trong đó Việt Nam chiếm khoảng 1.700-2.000 ca. Tỷ lệ mắc bệnh đang có xu hướng gia tăng toàn cầu, đặc biệt ở các nước đang phát triển như Việt Nam.
Sự gia tăng này một phần nhờ vào những tiến bộ trong chẩn đoán hình ảnh, giúp phát hiện nhiều trường hợp tình cờ. Tuy nhiên, nó cũng phản ánh sự gia tăng của các yếu tố nguy cơ hiện đại như béo phì, hút thuốc và ô nhiễm môi trường.
Trong các loại ung thư thận, ung thư biểu mô tế bào thận (Renal Cell Carcinoma - RCC) chiếm đến khoảng 90% các ca ung thư thận. Thạc sĩ, bác sĩ nội trú Cao Minh Phúc, Khoa Phẫu thuật Tiết niệu, Bệnh viện Bạch Mai cho biết: RCC có đặc điểm "âm thầm" khi tiến triển, dễ di căn theo đường máu và thường không gây triệu chứng sớm.
Các dạng khác bao gồm ung thư tế bào chuyển tiếp (chiếm 5-7%), thường xuất phát từ bể thận; U Wilms gặp ở trẻ em và ung thư tế bào biểu mô ống rất hiếm gặp. Dù ít gặp hơn, các thể này thường có diễn tiến nhanh hơn và tiên lượng xấu hơn RCC.
Ung thư thận thường được mệnh danh là “cái bẫy thầm lặng” vì ở giai đoạn đầu, bệnh ít có triệu chứng rõ ràng. Phần lớn các trường hợp được phát hiện tình cờ qua siêu âm hoặc CT scan bụng khi khám vì những lý do khác.
Khi các triệu chứng xuất hiện, bệnh thường đã tiến triển, dù chỉ gặp ở dưới 10% bệnh nhân, bao gồm: đái máu đại thể không đau, đau âm ỉ vùng hông - lưng và sờ thấy khối vùng hạ sườn.
Các yếu tố nguy cơ rõ ràng liên quan đến ung thư thận gồm: Hút thuốc lá (tăng 50% nguy cơ mắc RCC), béo phì (làm rối loạn hormone và insulin - yếu tố kích thích phát triển tế bào ung thư), tăng huyết áp (liên quan đến tổn thương vi mạch thận mạn tính), tiếp xúc hóa chất (chì, asen, thuốc trừ sâu) và yếu tố di truyền (Hội chứng Von Hippel–Lindau, Birt–Hogg–Dubé có thể làm tăng nguy cơ mắc RCC sớm).
Bác sĩ Cao Minh Phúc khuyến nghị nên đi khám nếu có một trong các dấu hiệu: Đái máu-dù chỉ một lần và không đau; đau lưng một bên âm ỉ kéo dài không rõ nguyên nhân; sụt cân, mệt mỏi, sốt nhẹ kéo dài, thiếu máu không giải thích được.
Đặc biệt, những người trên 50 tuổi, có hút thuốc, tăng huyết áp, hoặc tiền sử gia đình có người mắc ung thư thận nên được siêu âm định kỳ mỗi 6-12 tháng.
Hiện nay, khoảng 30-40% bệnh nhân được chẩn đoán ở giai đoạn di căn - một thực tế đáng báo động. Để cải thiện tình trạng này, bác sĩ Cao Minh Phúc nhấn mạnh cần tăng cường truyền thông và giáo dục sức khỏe cộng đồng; khuyến khích khám sức khỏe định kỳ-siêu âm ổ bụng đơn giản có thể phát hiện sớm; đào tạo bác sĩ tuyến cơ sở nâng cao kỹ năng nghi ngờ và chẩn đoán sớm và ứng dụng công nghệ AI-dữ liệu lớn trong sàng lọc và theo dõi nguy cơ.
Khoa Phẫu thuật Tiết niệu, Bệnh viện Bạch Mai mỗi năm phát hiện và phẫu thuật cho hàng trăm ca u thận, trong đó nhiều trường hợp được chẩn đoán sớm và phẫu thuật bảo tồn chức năng thận thành công.
Các phương pháp điều trị tiên tiến được áp dụng tại khoa bao gồm: Phẫu thuật nội soi qua phúc mạc, sau phúc mạc: Cắt u bảo tồn thận, cắt thận triệt căn; tiêu hủy khối u bằng áp nhiệt (nhiệt đông cao tần); phối hợp đa mô thức: Hóa trị, miễn dịch, điều trị đích (nếu bệnh tiến xa); chẩn đoán chính xác được bảo đảm qua sự phối hợp liên chuyên khoa và sử dụng các phương tiện hiện đại: MSCT, MRI, sinh thiết, mô bệnh học.
Nguồn: https://nhandan.vn/bao-dong-gia-tang-ca-mac-ung-thu-than-post897253.html



























![[Ảnh] Chủ tịch Quốc hội dự Tọa đàm "Xây dựng và vận hành Trung tâm tài chính quốc tế và khuyến nghị cho Việt Nam"](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/7/28/76393436936e457db31ec84433289f72)

































































Bình luận (0)