Η υποσύγκλειση, επίσης γνωστή ως ανάστροφη σύγκλειση, είναι μια σχετικά συχνή παθολογική κατάσταση που περιλαμβάνει ανώμαλη θέση και μέγεθος της γνάθου, ιδιαίτερα στη Νοτιοανατολική Ασία, με ποσοστό επιπολασμού 4 έως 6,5%.
Αιτίες και συμπτώματα
Σε ασθενείς με υποσύμπτυξη, το πιο συνηθισμένο σημάδι είναι ότι οι κάτω κοπτήρες είναι τοποθετημένοι πιο μπροστά από τους άνω κοπτήρες. Οι ασθενείς μπορεί επίσης να παρατηρήσουν ένα προεξέχον πηγούνι και μια εσοχή στην άνω γνάθο. Σε σοβαρές περιπτώσεις, το πρόσωπο μπορεί να έχει σχήμα αρότρου ή ημισελήνου, όπως συνήθως ονομάζεται.
Η υπογνάθια σύγκλειση μπορεί να προκληθεί από την εσοχή της άνω γνάθου, την πρόπτωση της κάτω γνάθου ή και τα δύο. Συχνές αιτίες περιλαμβάνουν γενετικούς παράγοντες, τραύμα, όγκους που μεταβάλλουν το μέγεθος της γνάθου και κρανιοπροσωπικά σύνδρομα (Crouzon, Apert, Pfeiffer...).
Δεν υπάρχουν στοιχεία που να υποδηλώνουν ότι συνήθειες όπως η υπερβολική μάσηση από τη μία πλευρά ή το ξάπλωμα από τη μία πλευρά έχουν αντίκτυπο στο οστό της γνάθου. Τα μοτίβα υποσύγκλισης μπορούν να αναπτυχθούν από την παιδική ηλικία ή κατά την εφηβεία, επομένως ορισμένοι ασθενείς μπορεί να έχουν φυσιολογικό πρόσωπο στην παιδική ηλικία, αλλά να εμφανίζουν σημαντικές αλλαγές που οδηγούν σε υποσύγκλιση κατά την εφηβεία.
Σημάδια υποσύγκλεισης περιλαμβάνουν τους άνω κοπτήρες που βρίσκονται πίσω από τους κάτω κοπτήρες (κανονικά οι άνω κοπτήρες είναι 2 έως 4 mm μπροστά από τους κάτω κοπτήρες), το μέσο μέρος του προσώπου είναι επίπεδο, χωρίς κυρτότητα και οι ρινοχειλικές πτυχές μπορεί να είναι κοίλες, το πηγούνι προεξέχει προς τα εμπρός και μπορεί να είναι λοξότμητο προς τη μία πλευρά, και ο ασθενής μπορεί να έχει σχήμα προσώπου «σε σχήμα αρότρου» ή «ημισέληνου» παρόμοιο με την περιγραφή του προσώπου μιας μάγισσας στη δυτική λογοτεχνία.
Αυτό το αισθητικό ελάττωμα είναι δύσκολο να διορθωθεί με θεραπείες καμουφλάζ όπως η ορθοδοντική, τα fillers ή το Botox και επηρεάζει αρνητικά τις ευκαιρίες ζωής και την αυτοπεποίθηση ενός ασθενούς. Οι κάτω τομείς τείνουν να προεξέχουν μπροστά από τους άνω τομείς.
Σε σοβαρές περιπτώσεις, τα μπροστινά δόντια και των δύο γνάθων μπορεί να μην ακουμπούν μεταξύ τους, γεγονός που δυσχεραίνει τη σίτιση και εμποδίζει τον ασθενή να δαγκώσει την τροφή με τα μπροστινά του δόντια. Η ομιλία μπορεί επίσης να επηρεαστεί σοβαρά, καθώς τα δόντια και τα χείλη αποτελούν μέρος της φωνητικής συσκευής. Όταν τα δόντια και τα χείλη δεν βρίσκονται σε αρμονία (δεν ακουμπούν), ορισμένοι ήχοι, όπως το /f/ ή το /v/, μπορεί να είναι δύσκολο να προφερθούν, οδηγώντας ενδεχομένως σε προβλήματα ομιλίας.
Τα συνωστισμένα και μη ευθυγραμμισμένα δόντια, με τους κάτω κοπτήρες είτε να δείχνουν ευθεία προς τα πάνω είτε να έχουν κλίση προς τα πίσω, δημιουργώντας μικρά κενά που είναι δύσκολο να καθαριστούν, και το λεπτό φατνιακό οστό (το οστό που περιβάλλει τις ρίζες των δοντιών) καθιστούν τα δόντια πιο επιρρεπή στην πτώση σε μεγάλη ηλικία.
Η συνδυασμένη θεραπεία περιλαμβάνει χειρουργική επέμβαση γνάθου και ορθοδοντική θεραπεία.
Όσον αφορά τη θεραπεία, κατά την περίοδο που τα παιδιά χάνουν τα νεογιλά τους δόντια, οι οδοντίατροι μπορούν να τα ζητήσουν να φορούν μάσκα προσώπου για να τραβήξουν την άνω γνάθο προς τα εμπρός με ποσοστό επιτυχίας 75%. Ωστόσο, αυτή η μέθοδος είναι αποτελεσματική μόνο για την άνω γνάθο και οι συσκευές που επεμβαίνουν στην κάτω γνάθο είναι σχεδόν αναποτελεσματικές.
Μόλις τελειώσει η εφηβεία, υπάρχουν δύο κύριες θεραπευτικές επιλογές: η μία είναι η αόρατη ορθοδοντική και η άλλη είναι ένας συνδυασμός χειρουργικής επέμβασης γνάθου και ορθοδοντικής (γνωστή και ως ίσιωμα δοντιών ή σιδεράκια).
Η κρυφή ορθοδοντική σημαίνει χρήση της κίνησης των δοντιών για την προσπάθεια κάλυψης των κακών ευθυγραμμίσεων της γνάθου. Οι ορθοδοντικοί μπορούν να χρησιμοποιήσουν τεχνικές για να κάνουν τα άνω δόντια να επικαλύπτουν τα κάτω δόντια.
Στις περισσότερες περιπτώσεις, αυτή η μέθοδος μπορεί να κάνει τα δόντια του ασθενούς να φαίνονται σχεδόν φυσιολογικά, αλλά η συνολική εμφάνιση του προσώπου παραμένει αμετάβλητη και μπορεί ακόμη και να επιδεινωθεί επειδή οι άνω κοπτήρες προεξέχουν πιο μπροστά και οι κάτω κοπτήρες γέρνουν πιο πίσω (οι οποίοι ήδη είχαν την τάση να γέρνουν). Αυτό μπορεί ακόμη και να προκαλέσει βλάβη στο φατνιακό οστό, αυξάνοντας τον κίνδυνο πτώσης των κάτω κοπτήρων μακροπρόθεσμα.
Η ορθοδοντική χειρουργική σε συνδυασμό με τη διόρθωση της γνάθου είναι η πιο εμπεριστατωμένη και αποτελεσματική μέθοδος θεραπείας για περιπτώσεις αντίστροφης σύγκλεισης (underbite). Η underbite, καθώς και οι οδοντικές και προσωπικές δυσμορφίες γενικότερα, προκαλούνται από κακή ευθυγράμμιση της γνάθου όσον αφορά τη θέση και το μέγεθος. Επομένως, τα δόντια που ανατέλλουν από το οστό θα αλλάξουν θέση και γωνία σε μια προσπάθεια να προσαρμοστούν στη λανθασμένη θέση της γνάθου.
Επομένως, η θεραπευτική διαδικασία πρέπει να περιλαμβάνει δύο συνιστώσες: χειρουργική επέμβαση για την επανατοποθέτηση της γνάθου στο σωστό μέγεθος και θέση, και ορθοδοντική για την προσαρμογή των δοντιών ώστε να εφαρμόζουν μεταξύ τους στη νέα τους θέση. Είναι σημαντικό να τονιστεί ότι, στη συντριπτική πλειονότητα των περιπτώσεων, ο συνδυασμός ορθοδοντικής και χειρουργικής επέμβασης είναι απαραίτητος για την επίτευξη των καλύτερων αισθητικών και λειτουργικών αποτελεσμάτων.
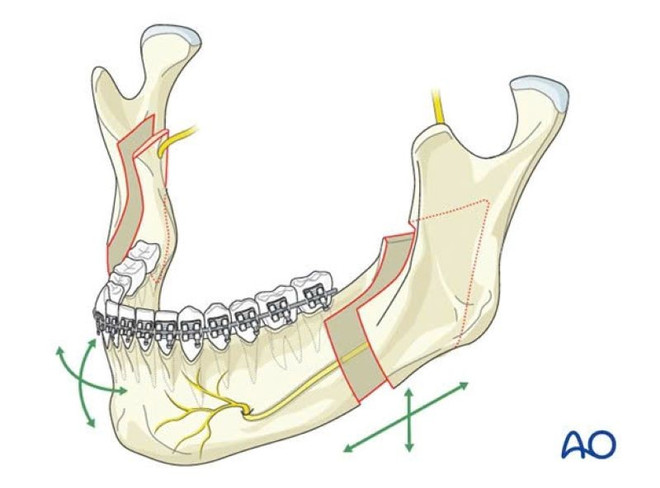
Η χειρουργική επέμβαση συνήθως εκτελείται μετά την εφηβεία, συνήθως στην ηλικία των 15 ετών για τα κορίτσια και των 17 ετών για τα αγόρια. Ανάλογα με τις επαγγελματικές απαιτήσεις, τους χρονικούς περιορισμούς και τις προτιμήσεις του ασθενούς, ο γιατρός μπορεί να εκτελέσει πρώτα ορθοδοντική θεραπεία και στη συνέχεια χειρουργική επέμβαση ή πρώτα χειρουργική επέμβαση και στη συνέχεια ορθοδοντική θεραπεία.
Η ακολουθία ορθοδοντικής-πρώτα, χειρουργική-αργότερα είναι η παραδοσιακή προσέγγιση, που εξακολουθεί να χρησιμοποιείται ευρέως σήμερα λόγω της υψηλής ακρίβειας και της ευκολίας χειρουργικής εκτέλεσης, και μπορεί να εφαρμοστεί στις περισσότερες περιπτώσεις.
Σε αυτό το θεραπευτικό σχέδιο, ο ορθοδοντικός θα παρέμβει πρώτα για να επανατοποθετήσει τα δόντια που δεν είναι ευθυγραμμισμένα, να ισιώσει τα συνωστισμένα δόντια και να τα επαναφέρει στις σωστές τους θέσεις στο οδοντικό τόξο. Αυτή η διαδικασία θα διαρκέσει περίπου 6 μήνες έως 1,5 χρόνο, ανάλογα με την πολυπλοκότητα και το εάν απαιτείται ή όχι εξαγωγή δοντιού.
Αφού ολοκληρωθεί η φάση προετοιμασίας, ο ασθενής θα υποβληθεί σε ορθοδοντική χειρουργική επέμβαση. Δύο εβδομάδες μετά την επέμβαση, ο ασθενής θα υποβληθεί σε περαιτέρω ορθοδοντική θεραπεία για την τελειοποίηση της σύγκλεισης σε διάστημα περίπου έξι μηνών. Εάν όλα τα βήματα πάνε ομαλά, ο συνολικός χρόνος θεραπείας θα διαρκέσει περίπου δύο χρόνια. Το μειονέκτημα αυτού του πρωτοκόλλου είναι ο μεγάλος χρόνος αναμονής πριν από την επέμβαση.
Κατά τη διάρκεια της ορθοδοντικής θεραπείας για την προετοιμασία για χειρουργική επέμβαση, η εμφάνιση και η λειτουργικότητα των ασθενών μπορεί ακόμη και να επιδεινωθούν σε σύγκριση με πριν από τη θεραπεία, οδηγώντας σε μείωση του ηθικού και της ποιότητας ζωής τους.
Στην χειρουργική-προ-ορθοδοντική ακολουθία, ο ασθενής υποβάλλεται πρώτα σε επανατοποθέτηση του οστού της γνάθου, ακολουθούμενη από ορθοδοντική θεραπεία για την επαναευθυγράμμιση των δοντιών στις σωστές τους θέσεις. Το μειονέκτημα αυτής της μεθόδου είναι ότι η ακρίβεια είναι ελαφρώς μειωμένη σε σύγκριση με την παραδοσιακή ακολουθία θεραπείας και η χειρουργική επέμβαση είναι πιο περίπλοκη για τον χειρουργό.
Ωστόσο, αυτό το πρωτόκολλο είναι ανώτερο από άποψη χρόνου και παρέχει καλύτερη εμπειρία στον ασθενή λόγω άμεσων αισθητικών βελτιώσεων. Χάρη στο επιταχυνόμενο ορθοδοντικό αποτέλεσμα όταν το σώμα ξεκινά τη διαδικασία επούλωσης μετά από χειρουργική επέμβαση, ο χρόνος που χρειάζεται για να μετακινηθούν τα δόντια μετά την επέμβαση μειώνεται επίσης σημαντικά.
Ο συνολικός χρόνος θεραπείας μπορεί να μειωθεί σημαντικά σε 9 μήνες έως 1 έτος υπό ιδανικές συνθήκες και με την τήρηση των οδηγιών του γιατρού από τον ασθενή. Σε ορισμένες δύσκολες περιπτώσεις, όπου τα δόντια δεν μπορούν να μετακινηθούν όπως επιθυμεί ο γιατρός, η χειρουργική επέμβαση και στη συνέχεια η ορθοδοντική είναι η απαραίτητη επιλογή.
Χειρουργικές τεχνικές για τη διόρθωση της δυσλειτουργίας σύγκλεισης και μετεγχειρητική φροντίδα.
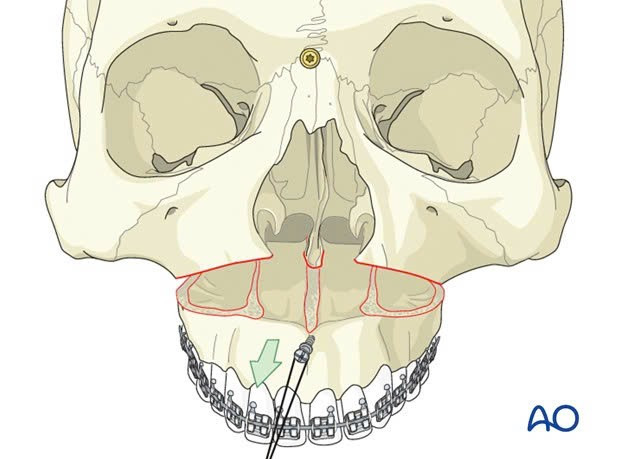
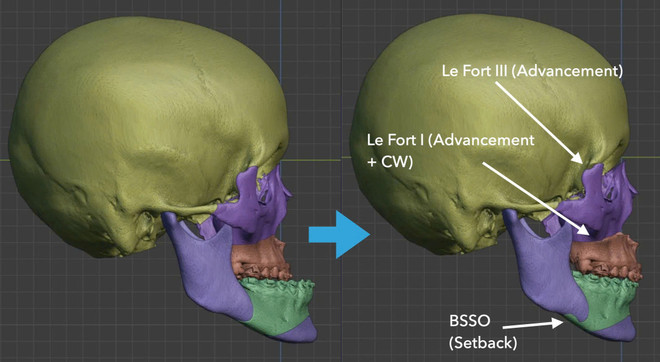
Υπάρχουν τρεις κύριες τεχνικές που χρησιμοποιούνται στην ορθογναθική χειρουργική για τη διόρθωση της υπογνάθου. Για την άνω γνάθο, η τεχνική οστεοτομίας Le Fort I είναι η πιο κοινή μέθοδος για τον διαχωρισμό του τμήματος που φέρει τα δόντια της άνω γνάθου και την μετακίνησή του σε τρεις διαστάσεις σε μια προκαθορισμένη θέση.
Για την κάτω γνάθο, οι χειρουργοί συχνά χρησιμοποιούν την τεχνική της διάσπασης του κλάδου της κάτω γνάθου (Bilateral sagittal split osteotomy - BSSO) για να μετακινήσουν το οστό της γνάθου στην επιθυμητή θέση. Η αναμόρφωση του πηγουνιού μπορεί να πραγματοποιηθεί ταυτόχρονα με την αμφίπλευρη χειρουργική επέμβαση για να επιτευχθεί μια πιο αρμονική εμφάνιση του προσώπου. Σε αυτήν την τεχνική, το οστό του πηγουνιού διαχωρίζεται και μετακινείται σε τρεις διαστάσεις στην κατάλληλη θέση.
Επί του παρόντος, η ορθογναθική χειρουργική επέμβαση για την αντιμετώπιση της κάτω σύγκλεισης έχει γίνει μια διαδικασία ρουτίνας, με κάθε χειρουργική επέμβαση να διαρκεί μόνο 2 έως 4 ώρες αντί για 6 έως 8 ώρες όπως πριν. Η νοσηλεία έχει επίσης μειωθεί σε μόνο 2 έως 3 ημέρες.
Κατά τη μετεγχειρητική περίοδο, οι ασθενείς αισθάνονται πολύ λίγο πόνο, ο οποίος μπορεί εύκολα να ελεγχθεί με κοινά παυσίπονα. Οι ασθενείς μπορούν να επιστρέψουν στο σχολείο ή την εργασία τους 1-2 εβδομάδες μετά την επέμβαση. Μπορούν να τρώνε και να πίνουν κανονικά μετά από 6 εβδομάδες και το πρήξιμο θα υποχωρήσει εντελώς μετά από 6 μήνες. Οι ασθενείς μπορεί να εμφανίσουν ήπιο μούδιασμα στα άνω και κάτω χείλη, το οποίο συνήθως εξαφανίζεται μετά από μερικούς μήνες.
Εφαρμογή της τρισδιάστατης τεχνολογίας στη χειρουργική της γνάθου.
Σήμερα, με εξειδικευμένο λογισμικό και αξονικές τομογραφίες υψηλής ανάλυσης, οι γιατροί μπορούν να υπολογίσουν με ακρίβεια τον βαθμό κακής ευθυγράμμισης στους ασθενείς για να καθορίσουν το καταλληλότερο θεραπευτικό σχέδιο. Η κίνηση της γνάθου υπολογίζεται με ακρίβεια χιλιοστού.
Εξατομικευμένα εργαλεία χειρουργικής καθοδήγησης για κάθε ασθενή σχεδιάζονται επίσης στον υπολογιστή και χρησιμοποιούνται για την καθοδήγηση των χειρουργών κατά τη διάρκεια της επέμβασης.
Οι ασθενείς στο Βιετνάμ έχουν πρόσβαση σε αυτές τις τεχνολογίες όπως ακριβώς και στις ανεπτυγμένες χώρες σε όλο τον κόσμο .
Πηγή: https://www.vietnamplus.vn/phuong-method-treatment-hamstring-redness-post1061231.vnp





















![[ΓΚΑΛΕΡΙ] Το εξαιρετικά φθηνό API τεχνητής νοημοσύνης Claude αποδεικνύεται ότι πουλάει δεδομένα χρηστών.](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2026/05/25/1779691077049_cl-6-png.webp)




![[ΓΚΑΛΕΡΙ] Ένα εντελώς διαφορετικό iPhone για την έκδοση της 20ής επετείου](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2026/05/25/1779686871893_212-jpg.webp)























































































Σχόλιο (0)