ພະຍາດຫົວໃຈຮູມາຕິກໄດ້ສົ່ງຜົນກະທົບຕໍ່ປະຊາກອນ 40.5 ລ້ານຄົນໃນປີ 2019, ເຮັດໃຫ້ມີຜູ້ເປັນພະຍາດຫົວໃຈລົ້ມເຫຼວປະມານ 1.1 ລ້ານກໍລະນີ ແລະ ມີຜູ້ເສຍຊີວິດ 320,000 ຄົນຕໍ່ປີ.
ທ່ານນາງ ຫງວຽນທິກິມຟຸກ (ອາຍຸ 66 ປີ, ຮ່າໂນ້ຍ ) ໄດ້ປະສົບກັບພະຍາດຫົວໃຈຮູມາຕິກຊຳເຮື້ອເປັນເວລາຫຼາຍປີ, ເຊິ່ງນຳໄປສູ່ການຕີບຂອງຫົວໃຈຫ້ອງລຸ່ມ ແລະ ຫົວໃຈລົ້ມເຫຼວ, ເຊິ່ງເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດຂອງທ່ານນາງ. ທ່ານໄດ້ຜ່າຕັດເພື່ອປ່ຽນແທນຫົວໃຈຫ້ອງລຸ່ມດ້ວຍຫົວໃຈຫ້ອງລຸ່ມຊີວະພາບ, ເຊິ່ງໄດ້ຍືດອາຍຸຂອງທ່ານນາງ.
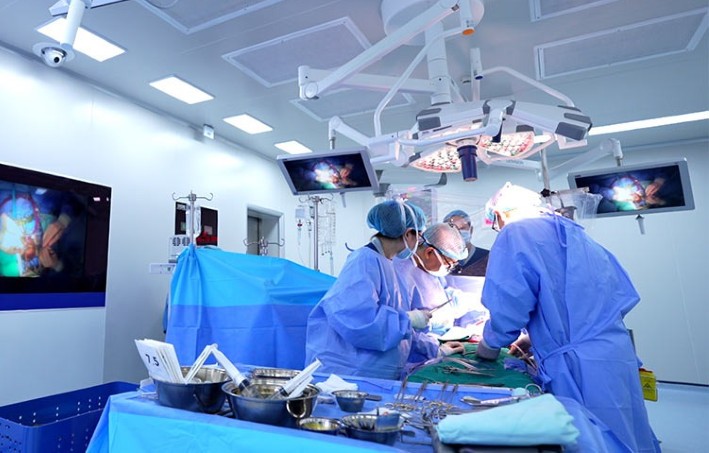 |
| ຮອງສາດສະດາຈານ ອູ ໃນລະຫວ່າງການຜ່າຕັດໃຫ້ຄົນເຈັບທີ່ເປັນພະຍາດຫົວໃຈຣູມາຕິກ. |
ກ່ອນໜ້ານີ້, ທ່ານນາງຟຸກ ໄດ້ຮັບການຜ່າຕັດຕ່ອມໄທຣອຍບາງສ່ວນໃນປີ 2015, ເຊິ່ງນຳໄປສູ່ພະຍາດຕ່ອມໄທຣອຍເຮັດວຽກຜິດປົກກະຕິຫຼັງການຜ່າຕັດ, ພະຍາດຫົວໃຈເຕັ້ນຜິດປົກກະຕິແບບ paroxysmal atrial fibrillation, ແລະ ການປິ່ນປົວດ້ວຍຢາຢ່າງບໍ່ສະໝໍ່າສະເໝີ.
ໃນເດືອນມິຖຸນາ 2023, ຄົນເຈັບທີ່ເປັນພະຍາດເສັ້ນເລືອດໃນສະໝອງຕີບຫຼາຍຄັ້ງ ແລະ ມີອາການອຳມະພາດເຄິ່ງຕົວທາງຂວາທີ່ຍັງເຫຼືອຢູ່ ໄດ້ຖືກນຳສົ່ງໄປຫ້ອງສຸກເສີນຂອງໂຮງໝໍ. ທ່ານໝໍສັງເກດເຫັນອາການຂອງ mitral stenosis ຮຸນແຮງ, ການຮົ່ວໄຫຼຂອງ mitral ເບົາບາງຫາປານກາງ, ການຮົ່ວໄຫຼຂອງ aortic ເບົາບາງ, ອາການ paroxysmal atrial fibrillation, ຄວາມດັນເລືອດສູງ, ແລະ ພະຍາດຕ່ອມໄທຣອຍເຮັດວຽກຜິດປົກກະຕິ. ຫຼັງຈາກນັ້ນ, ຄົນເຈັບໄດ້ຖືກຍ້າຍໄປຢູ່ພະແນກຫົວໃຈເພື່ອຮັບການປິ່ນປົວພະຍາດພາຍໃນ.
ໃນເດືອນເມສາ 2024, ທ່ານນາງຟຸກໄດ້ຮັບການກວດສຸຂະພາບຕິດຕາມ. ໃນເວລານີ້, ລີ້ນຫົວໃຈໄມຕຣາຂອງນາງໄດ້ແຄບລົງຢ່າງຮຸນແຮງ, ແລະ ນາງເປັນພະຍາດຫົວໃຈວາຍໄລຍະທີ 2. ພະແນກຫົວໃຈໄດ້ຈັດການປຶກສາຫາລືຫຼາຍສາຂາວິຊາ ແລະ ໄດ້ຕົກລົງເປັນເອກະພາບກ່ຽວກັບວິທີແກ້ໄຂການຜ່າຕັດຫົວໃຈເປີດເພື່ອທົດແທນລີ້ນຫົວໃຈໄມຕຣາ.
ຄົນເຈັບແມ່ນຜູ້ສູງອາຍຸ, ມີອາການຫຼາຍຢ່າງທີ່ຕິດພັນ, ແລະ ຫຼັງຈາກເປັນພະຍາດຫົວໃຈເຕັ້ນຜິດປົກກະຕິ, ອັດຕາການເຕັ້ນຂອງຫົວໃຈຂອງເຂົາເຈົ້າໄດ້ກັບຄືນສູ່ຈັງຫວະ sinus ທີ່ເປັນປົກກະຕິ. ດັ່ງນັ້ນ, ທ່ານໝໍຈຶ່ງໄດ້ໃຊ້ວາວຊີວະພາບລຸ້ນລ່າສຸດເພື່ອທົດແທນວາວ mitral. ວາວທຽມນີ້ມີປະສິດທິພາບການໄຫຼວຽນຂອງເລືອດ ແລະ ຄວາມທົນທານທີ່ດີກວ່າເມື່ອທຽບກັບວາວຊີວະພາບປະເພດກ່ອນໜ້ານີ້.
ຮອງສາດສະດາຈານ ດຣ. ຫງວຽນຫືວອວກ, ຫົວໜ້າພະແນກຜ່າຕັດຫົວໃຈ ແລະ ປອດ ຢູ່ໂຮງໝໍທົ່ວໄປຕາມແອງ ນະຄອນຫຼວງຮ່າໂນ້ຍ, ກ່າວວ່າ ເນື່ອງຈາກຄົນເຈັບ ຟຸກ ເປັນພະຍາດຫົວໃຈຮູມາຕິກຕັ້ງແຕ່ຍັງນ້ອຍ, ພະຍາດດັ່ງກ່າວຈຶ່ງຮ້າຍແຮງຂຶ້ນ, ນຳໄປສູ່ການຕີບຂອງວາວ mitral ຢ່າງຮຸນແຮງ.
ປະຈຸບັນ, ຄົນເຈັບແມ່ນຜູ້ສູງອາຍຸ, ແລະ ຄວາມເສຍຫາຍຂອງຫົວໃຈແບບຖາວອນນີ້ຕ້ອງໄດ້ຮັບການແກ້ໄຂແຕ່ຫົວທີເພື່ອຫຼີກເວັ້ນການຮ້າຍແຮງຂຶ້ນ. ຄຽງຄູ່ກັບພະຍາດຫົວໃຈລົ້ມເຫຼວຮຸນແຮງ, ຄວາມສ່ຽງຕໍ່ການເສຍຊີວິດແມ່ນສູງ, ແລະ ເຖິງແມ່ນວ່າຈະມີການຜ່າຕັດ, ອັດຕາຄວາມສຳເລັດກໍ່ຕໍ່າ.
ທີມງານໄດ້ເຂົ້າເຖິງຫົວໃຈຂອງຄົນເຈັບຜ່ານການຜ່າຕັດຢູ່ໜ້າເອິກ, ຢຸດຫົວໃຈ, ແລະ ໃຊ້ລະບົບ cardiopulmonary bypass (CEC) ເພື່ອທົດແທນໜ້າທີ່ຂອງຫົວໃຈໃນລະຫວ່າງການຜ່າຕັດ.
ລີ້ນຫົວໃຈທີ່ມີບັນຫາໄດ້ຖືກຖອດອອກ ແລະ ປ່ຽນແທນດ້ວຍລີ້ນຫົວໃຈຊະນິດໃໝ່, ຮັບປະກັນຄວາມຖືກຕ້ອງ, ຄວາມປອດໄພ, ແລະ ການເຮັດວຽກທີ່ດີທີ່ສຸດ. ຫຼັງຈາກການປ່ຽນລີ້ນຫົວໃຈສຳເລັດແລ້ວ, ທີມງານຜ່າຕັດໄດ້ເລີ່ມຫົວໃຈຄືນໃໝ່ກ່ອນທີ່ຈະຢຸດ CEC.
ຮອງສາດສະດາຈານ ອູ ໄດ້ກ່າວວ່າ ຄົນເຈັບມີຮູບຮ່າງນ້ອຍ, ສູງ 1.53 ແມັດ ແລະ ໜັກ 52 ກິໂລກຣາມ. ລີ້ນຫົວໃຈສ່ວນຫຼາຍແຄບລົງ, ເຮັດໃຫ້ຫ້ອງຫົວໃຈມີການຂະຫຍາຍໜ້ອຍທີ່ສຸດ, ເຮັດໃຫ້ການຜ່າຕັດມີຄວາມຫຍຸ້ງຍາກ.
ມີປະມານ 5-6 ວິທີໃນການຜ່າຕັດວາວ mitral, ແຕ່ທັງໝົດລ້ວນແຕ່ມີຂະໜາດນ້ອຍ. ແພດຜ່າຕັດຕ້ອງເລືອກວິທີການຜ່ານ atria - ເຖິງແມ່ນວ່າມັນສັບສົນກວ່າ, ແຕ່ມັນຊ່ວຍໃຫ້ເຫັນພາບທີ່ຊັດເຈນທີ່ສຸດຂອງວາວພະຍາດວິທະຍາ. ເມື່ອເລືອກຂະໜາດຂອງວາວຫົວໃຈທຽມ, ຄົນເຈັບຈະຕ້ອງໃສ່ວາວຂະໜາດ 25 ເທົ່ານັ້ນ - ວາວທຽມ mitral ທີ່ນ້ອຍທີ່ສຸດທີ່ມີຢູ່ໃນຕະຫຼາດ ທົ່ວໂລກ ໃນປະຈຸບັນ.
ເຖິງວ່າຈະມີຂໍ້ເສຍປຽບບາງຢ່າງໃນລະຫວ່າງການຜ່າຕັດ, ການປ່ຽນແທນວາວ mitral ທາງຊີວະພາບໄດ້ປະສົບຜົນສໍາເລັດຫຼາຍ, ປ້ອງກັນຄວາມຄືບໜ້າຂອງຫົວໃຈລົ້ມເຫຼວ ແລະ ຮັບປະກັນອັດຕາການຢູ່ລອດທີ່ສູງ ແລະ ຍາວນານສໍາລັບຄົນເຈັບ.
ການກວດດ້ວຍຄື້ນສຽງຄວາມຖີ່ສູງຫຼັງການຜ່າຕັດສະແດງໃຫ້ເຫັນວ່າວາວຫົວໃຈເຮັດວຽກໄດ້ດີ ແລະ ມີປະສິດທິພາບເຖິງວ່າມັນຈະນ້ອຍ, ເຊິ່ງສອດຄ່ອງກັບຂໍ້ໄດ້ປຽບຂອງວາວທີ່ເຂົ້າກັນໄດ້ທາງຊີວະພາບລຸ້ນໃໝ່.
ອີງຕາມທ່ານຮອງສາດສະດາຈານ Ước, ການເລືອກທົດແທນວາວ mitral ທາງຊີວະພາບຊ່ວຍໃຫ້ທ່ານນາງ Phúc ຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ການເກີດກ້ອນເລືອດ. ຄົນເຈັບພຽງແຕ່ຕ້ອງການກິນຢາຕ້ານການແຂງຕົວຂອງເລືອດປະມານ 1-2 ເດືອນຫຼັງຈາກການຜ່າຕັດ, ແລະບໍ່ຈຳເປັນຕ້ອງກິນຢາຕ້ານການແຂງຕົວຂອງເລືອດຕະຫຼອດຊີວິດຄືກັບວາວກົນຈັກ. ໃນໄລຍະຍາວ, ພວກເຂົາສາມາດດຳລົງຊີວິດໄດ້ຕາມປົກກະຕິ.
ນາງຟຸກໄດ້ຟື້ນຕົວຢ່າງໄວວາ, ບໍ່ມີອາການແຊກຊ້ອນ, ແລະ ປະຈຸບັນຫາຍດີຈາກອາການຫາຍໃຈຝືດ, ມີອາລົມດີ. ຢາປ້ອງກັນອາການຫົວໃຈເຕັ້ນຜິດປົກກະຕິກໍ່ໄດ້ໃຫ້ຜົນດີເຊັ່ນກັນ, ໂດຍມີການເຕັ້ນຂອງຫົວໃຈເປັນປົກກະຕິ.
ພະຍາດຫົວໃຈຮູມາຕິກເກີດຂຶ້ນຫຼັງຈາກການຕິດເຊື້ອດ້ວຍເຊື້ອແບັກທີເຣຍ beta-hemolytic streptococcus ກຸ່ມ A, ເຊິ່ງສະແດງອອກເປັນຄວາມເສຍຫາຍຕໍ່ຫົວໃຈ, ຂໍ້ຕໍ່, ແລະ ເສັ້ນເລືອດ. ເຖິງແມ່ນວ່າອາການທາງຄລີນິກຈະສົ່ງຜົນກະທົບຕໍ່ອະໄວຍະວະຫຼາຍອັນ, ແຕ່ຄວາມເສຍຫາຍຕໍ່ຫົວໃຈແມ່ນອັນຕະລາຍທີ່ສຸດ ແລະ ອາດເປັນອັນຕະລາຍເຖິງຊີວິດໄດ້.
ພະຍາດຫົວໃຈຮູມາຕິກໄດ້ສົ່ງຜົນກະທົບຕໍ່ປະຊາກອນ 40.5 ລ້ານຄົນໃນປີ 2019, ເຮັດໃຫ້ມີຜູ້ເປັນພະຍາດຫົວໃຈລົ້ມເຫຼວປະມານ 1.1 ລ້ານກໍລະນີ ແລະ ມີຜູ້ເສຍຊີວິດ 320,000 ຄົນຕໍ່ປີ.
ປະມານ 3% ຂອງເດັກອາຍຸ 5-15 ປີທີ່ເປັນໂຣກຄໍອັກເສບຍ້ອນເຊື້ອແບັກທີເຣຍ beta-hemolytic streptococcus ກຸ່ມ A ກໍ່ຈະເປັນໄຂ້ຮູມາຕິກເຊັ່ນກັນ ເຊິ່ງເປັນກຸ່ມອາຍຸທີ່ພົບເລື້ອຍທີ່ສຸດ.
ພື້ນທີ່ທີ່ມີສະພາບການດຳລົງຊີວິດທີ່ບໍ່ດີ, ທີ່ຢູ່ອາໄສທີ່ແອອັດ ແລະ ບໍ່ສະອາດ, ຄວາມຫຍຸ້ງຍາກ ທາງດ້ານເສດຖະກິດ , ແລະ ສະພາບອາກາດທີ່ໜາວເຢັນ ແລະ ຊຸ່ມຊື່ນ ລ້ວນແຕ່ເປັນປັດໃຈທີ່ເຮັດໃຫ້ເດັກນ້ອຍມີອາການເຈັບຄໍໄດ້ງ່າຍ.
ດັ່ງນັ້ນ, ໄຂ້ຮູມາຕິກຈຶ່ງເປັນເລື່ອງທຳມະດາໃນປະເທດກຳລັງພັດທະນາ, ລວມທັງຫວຽດນາມ.
ອີງຕາມຮອງສາດສະດາຈານ ອູ, ໄຂ້ຮູມາຕິກແມ່ນພົບເລື້ອຍຫຼາຍປະມານ 20-30 ປີກ່ອນ. ປະຈຸບັນ, ຈຳນວນກໍລະນີໄຂ້ຮູມາຕິກໃໝ່ໃນຫວຽດນາມມີແນວໂນ້ມຫຼຸດລົງຍ້ອນສະພາບທາງການແພດ ແລະ ຄຸນນະພາບຊີວິດຂອງປະຊາຊົນທີ່ດີຂຶ້ນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ອາການແຊກຊ້ອນຈາກກໍລະນີໄຂ້ຮູມາຕິກທີ່ມີຢູ່ແລ້ວຍັງຄົງເປັນພາລະທາງການແພດທີ່ຕ້ອງການຄວາມສົນໃຈ.
ຄວາມຄືບໜ້າຂອງພະຍາດຫົວໃຈຣູມາຕິກໃນໄລຍະເວລາແມ່ນສາເຫດຕົ້ນຕໍຂອງບັນຫາຫົວໃຈວາວ, ໂດຍສະເພາະກັບວາວ mitral.
ຄວາມເສຍຫາຍຕໍ່ວາວ mitral ແລະ aortic ສາມາດເຮັດໃຫ້ເກີດການຮົ່ວໄຫຼຂອງວາວ ຫຼື ການແຄບລົງ, ແລະ ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, ສາມາດນໍາໄປສູ່ອາການແຊກຊ້ອນທີ່ເປັນອັນຕະລາຍເຖິງຊີວິດ.
ການບີບອັດຂອງຫົວໃຈໄມທຣັລສາມາດນຳໄປສູ່ພະຍາດຄວາມດັນເລືອດສູງໃນປອດ, ຫົວໃຈວາຍ, ຫົວໃຈໃຫຍ່, ພະຍາດຫົວໃຈເຕັ້ນຜິດປົກກະຕິ, ແລະ ເລືອດກ້າມໄດ້ງ່າຍ. ການຮົ່ວໄຫຼຂອງຫົວໃຈໄມທຣັລນຳໄປສູ່ພະຍາດຫົວໃຈລົ້ມເຫຼວ, ຫົວໃຈເຕັ້ນຜິດປົກກະຕິ, ແລະ ເຍື່ອຫຸ້ມຫົວໃຈອັກເສບ.
ສຳລັບຄົນເຈັບທີ່ມີອາການຂອງ mitral stenosis ຮຸນແຮງ, valve retraction, calcification, ຫຼື left atrial thrombus, ການຜ່າຕັດສ້ອມແປງ ຫຼື ການປ່ຽນແທນ valve ຈະຖືກປະຕິບັດ.
ການຜ່າຕັດປ່ຽນວາວໄມຕຣອລ ແມ່ນການຜ່າຕັດໃຫຍ່ແບບຄລາສສິກທີ່ຕ້ອງການລະບົບໂຮງໝໍທີ່ເຂັ້ມແຂງເພື່ອໃຫ້ສາມາດຈັດຕັ້ງປະຕິບັດໄດ້ຢ່າງສຳເລັດຜົນ.
ການຜ່າຕັດຫົວໃຈແບບເປີດຕ້ອງການທີມງານທີ່ເຂັ້ມແຂງລວມທັງແພດຜ່າຕັດ, ວິສັນຍີແພດ, ແລະ ເຄື່ອງກະຕຸ້ນຫົວໃຈ, ພ້ອມກັບລະບົບອຸປະກອນທີ່ທັນສະໄໝສຳລັບການກວດສຸຂະພາບທາງຄລີນິກ, ການທົດສອບ, ແລະ ການຮ່ວມມືຢ່າງໃກ້ຊິດລະຫວ່າງສາຂາວິຊາໃນການປຶກສາຫາລື ແລະ ການປິ່ນປົວ.
ຮອງສາດສະດາຈານ ອູ ໄດ້ກ່າວວ່າ ໄຂ້ຮູມາຕິກເປັນພະຍາດທີ່ອັນຕະລາຍຫຼາຍ ແຕ່ສາມາດປ້ອງກັນໄດ້ຢ່າງສົມບູນໂດຍການດຳລົງຊີວິດທີ່ມີສຸຂະພາບດີ ແລະ ຮັກສາກິດຈະວັດປະຈຳວັນທີ່ສົມດຸນ.
ຮັກສາສະພາບແວດລ້ອມການດຳລົງຊີວິດທີ່ສະອາດ ແລະ ສຸຂະອະນາໄມສ່ວນຕົວ; ຮັກສາຄໍ, ໜ້າເອິກ, ດັງ ແລະ ຄໍຂອງທ່ານໃຫ້ອົບອຸ່ນໃນລະດູໜາວ; ແລະ ກິນອາຫານທີ່ສົມດູນເພື່ອເສີມສ້າງລະບົບພູມຄຸ້ມກັນຂອງທ່ານ.
ເມື່ອປະສົບບັນຫາຕ່າງໆເຊັ່ນ: ເຈັບຄໍ, ຕ່ອມທອນຊິນອັກເສບ, ແລະ ພະຍາດໄຊນັດອັກເສບ, ມັນເປັນສິ່ງສຳຄັນທີ່ຈະຕ້ອງໄປພົບແພດເພື່ອຮັບການປິ່ນປົວຢ່າງລະອຽດ. ມາຮອດປະຈຸບັນ, ຍັງບໍ່ມີວັກຊີນປ້ອງກັນເຊື້ອແບັກທີເຣຍ ເບຕ້າ-ເຮໂມລີຕິກ ສະຕຣິບໂຕຄອກຄັສ ກຸ່ມເອ, ສະນັ້ນການກວດພົບແຕ່ຫົວທີ ແລະ ການປິ່ນປົວທີ່ທັນເວລາໃນອາການທຳອິດຂອງການຕິດເຊື້ອຈະເຮັດໃຫ້ການປິ່ນປົວງ່າຍຂຶ້ນ ແລະ ມີປະສິດທິພາບຫຼາຍຂຶ້ນ.
ເດັກນ້ອຍ, ໂດຍສະເພາະຜູ້ທີ່ມີອາຍຸ 5-15 ປີ, ຜູ້ທີ່ມີອາການຕ່າງໆເຊັ່ນ: ເຈັບຄໍພ້ອມກັບປວດ, ຂໍ້ຕໍ່ໃຄ່ບວມ, ແໜ້ນໜ້າເອິກ, ຫົວໃຈເຕັ້ນໄວ, ຫາຍໃຈຝືດ, ເຈັບໜ້າເອິກ, ແລະ ຄວາມຜິດປົກກະຕິຂອງລະບົບປະສາດ, ຄວນພາໄປໂຮງໝໍທີ່ມີແພດຊ່ຽວຊານດ້ານຫົວໃຈເພື່ອກວດສຸຂະພາບຢ່າງຖືກຕ້ອງຈາກທ່ານໝໍ.
[ໂຄສະນາ_2]
ແຫຼ່ງຂໍ້ມູນ: https://baodautu.vn/benh-thap-tim-nguy-hiem-the-nao-d223812.html


![[ຮູບພາບ] ທ່ານເລຂາທິການໃຫຍ່ ແລະ ປະທານປະເທດ ໂຕເລີມ ພົບປະກັບຜູ້ແທນສະພາແຫ່ງຊາດຈາກຊົນເຜົ່າສ່ວນນ້ອຍ.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/04/20/1776696701056_a1-bnd-8331-3342-jpg.webp)


![[ຮູບພາບ] ສະພາແຫ່ງຊາດປຶກສາຫາລືກ່ຽວກັບການຈັດຕັ້ງປະຕິບັດແຜນພັດທະນາເສດຖະກິດ-ສັງຄົມ.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/04/20/1776696707422_ndo_br_img-20260420-185419-jpg.webp)












































































































(0)