Доктор Нгуєн Тхань Кхіем з відділення шлунково-кишкової, гепатобіліарної та панкреатичної хірургії лікарні Бах Май поділився своїми спостереженнями щодо пацієнтів з раком жовчних проток.
Відповідно, цей тип злоякісного раку може виникати з будь-якого компонента жовчних проток (найчастіше, що становить 95%, походить з епітелію жовчних проток).
Рак жовчних шляхів становить 2% від усіх випадків раку шлунково-кишкового тракту та класифікується як внутрішньопечінковий рак жовчних шляхів (20%) або позапечінковий рак жовчних шляхів (80%).
Наразі передові методи лікування захворювань печінки та жовчовивідних шляхів значно подовжили життя пацієнтів (джерело зображення: лікарня Бах Май).
До позапечінкових раків жовчних проток належать холангіокарцинома коренів печінки (пухлина Клацкіна) та холангіокарцинома загальної жовчної протоки.
Пухлини Клацкіна є найпоширенішим типом холангіокарциноми, що становить 50-60% усіх холангіокарцином. Пухлини Клацкіна визначаються як холангіокарциноми, розташовані в межах 2 см від точки розгалуження загальної печінкової протоки.
Щодо прогнозу пухлин Класкіна, загальний 5-річний рівень виживання для пацієнтів, які перенесли радикальну операцію, становить 20-30%, залежно від дослідження; однак для пацієнтів, які не є кандидатами на радикальну операцію, цей показник становить 0%.
Таким чином, незважаючи на те, що це дуже агресивний тип раку, радикальна хірургія значно покращує прогноз для пацієнтів.
Поширені пухлини Класкіна з висхідним вертикальним поширенням, що визначаються як пухлини Класкіна IV типу згідно з системою класифікації Вісмута, є випадками артеріовенозних мальформацій коренів печінки, коли пухлина пронизала внутрішньопечінкові праву та ліву печінкові протоки.
Раніше пухлини Класкіна IV типу класифікувалися як неоперабельні, і хірургічним вибором часто був гепаторенальний анастомоз, паліативна операція, яка не видаляла пухлину, що призводило до дуже поганого прогнозу для післяопераційного виживання.
Однак, завдяки постійному розвитку хірургічних методик та міждисциплінарній співпраці (анестезіологія, онкологія та інтервенційна радіологія), радикальні хірургічні методи лікування пухлин Класкіна IV типу були успішно впроваджені в кількох великих центрах гепатобіліарної хірургії по всьому світу .
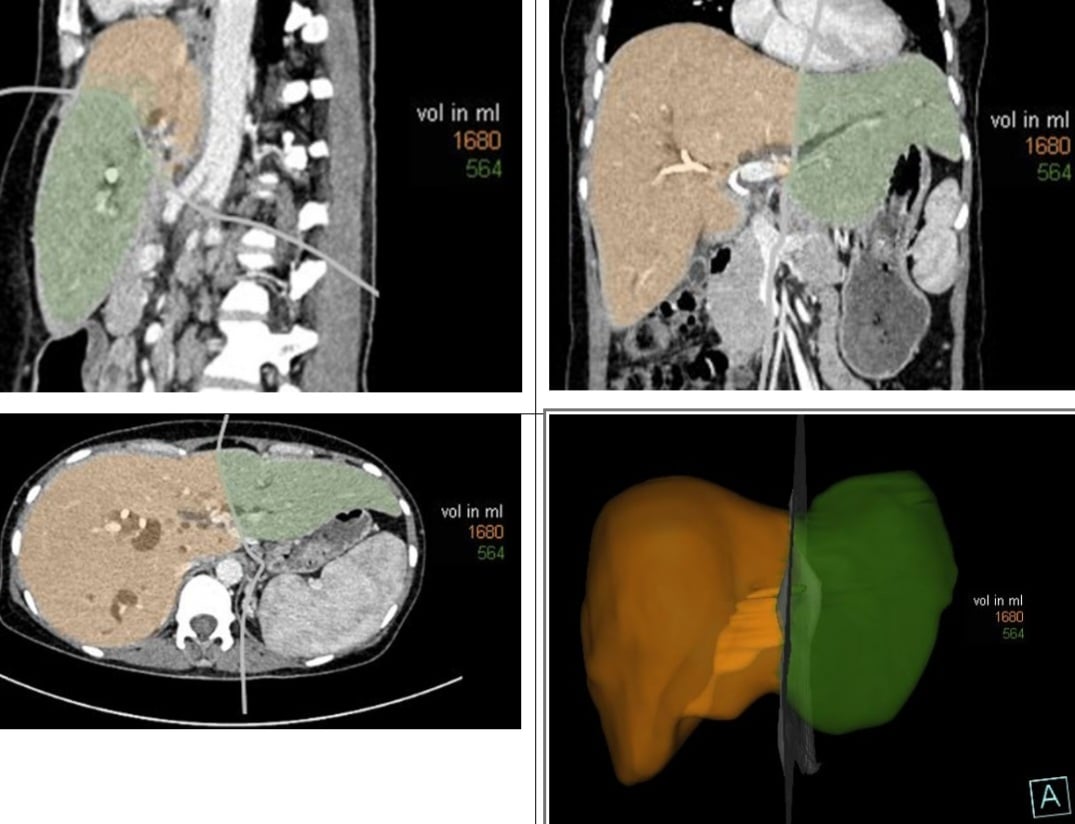
На діаграмі показано заплановану резекцію печінки (помаранчевим кольором). У всіх випадках було проведено передопераційну візуалізацію, реконструкцію та вимірювання об'єму печінки. Це допомогло хірургічній бригаді спланувати резекцію печінки, оцінити відсоток печінки, що підлягає видаленню, та визначити залишковий об'єм печінки, тим самим розробивши відповідну хірургічну стратегію.
Як великий центр гепатобіліарної та панкреатичної хірургії, відділення шлунково-кишкової, гепатобіліарної та панкреатичної хірургії лікарні Бах Май успішно приймало та виконувало радикальні операції багатьом пацієнтам з пухлинами Класкіна IV типу.
У цих випадках зараз виконується процедура Нейгауза – основна методика резекції печінки, що включає резекцію правої частки та всього першого підсегмента, резекцію біліарної біфуркації до латеральної сегментарної печінкової протоки та дисекцію черевних лімфатичних вузлів ніжки. Пухлина кореня печінки резектується разом із вищезазначеними компонентами єдиним блоком (en bloc) безконтактним способом, що сприяє ефективності лікування та відповідає онкологічним критеріям (негайна інтраопераційна біопсія решти печінкової протоки та загальної жовчної протоки негативна).
Однак, це також складна техніка резекції печінки, при цьому об'єм видаленої печінки відносно часто становить близько 81% від загального об'єму печінки, згідно з дослідженнями. Тому найпоширенішим ризиком, а також найвищим ризиком післяопераційної смертності, є післяопераційна печінкова недостатність через недостатній об'єм печінки, що залишився.
Тому для мінімізації ризику післяопераційної печінкової недостатності вирішальне значення мають ретельне періопераційне ведення пацієнтів та точна оцінка функції решти печінки.
Кілька втручань отримали широке визнання для зниження ризику печінкової недостатності після гепатектомії, включаючи передопераційне дренування жовчних шляхів та емболізацію ворітної вени для збільшення об'єму залишкової тканини печінки. Ці ретельні хірургічні підготовчі заходи мають вирішальне значення для запобігання печінковій недостатності після гепатектомії.
У випадках, коли пацієнтам проводиться перкутанне дренування жовчовивідних шляхів за 3 тижні до операції, для точного розрахунку об'єму печінки та покращення її якості перед операцією регулярно проводиться багатошарова комп'ютерна томографія з реконструкцією та вимірюванням об'єму печінки.
Джерело













































































![[Інфографіка] Звіт про економічну ситуацію у В'єтнамі, 1 квартал 2026 року: Сильний імпульс зростання](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2026/04/04/1775298512042_tang-truong-kinh-te-viet-nam.jpeg)

![[Зображення] Крупний план 10-смугової дороги, що з'єднує аеропорт Лонг Тхань](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2026/04/04/1775291871988_ndo_br_1-resize-5690-jpg.webp)






























Коментар (0)