مورد فوق مربوط به یک بیمار مرد ۱۸ ساله اهل استان وین فوک است که برای معاینه به بیمارستان عمومی مدلاتک ( هانوی ) مراجعه کرده بود.
بیمار طی مشاوره با پزشک گزارش داد که حدود دو هفته قبل از بستری، تب بالای ۳۹-۴۰ درجه سانتیگراد داشته، یک ندول روی کیسه بیضه ظاهر شده که بعداً به زخم تبدیل شده است، همراه با غدد لنفاوی متورم و دردناک در کشاله ران چپ، سردرد، درد بدن و اسهال آبکی. او به یک مرکز پزشکی در همان نزدیکی مراجعه کرده بود، جایی که عفونت ادراری برای او تشخیص داده شد و آنتیبیوتیک تجویز شد. با این حال، پس از پنج روز مصرف دارو، علائم او بهبود نیافت.
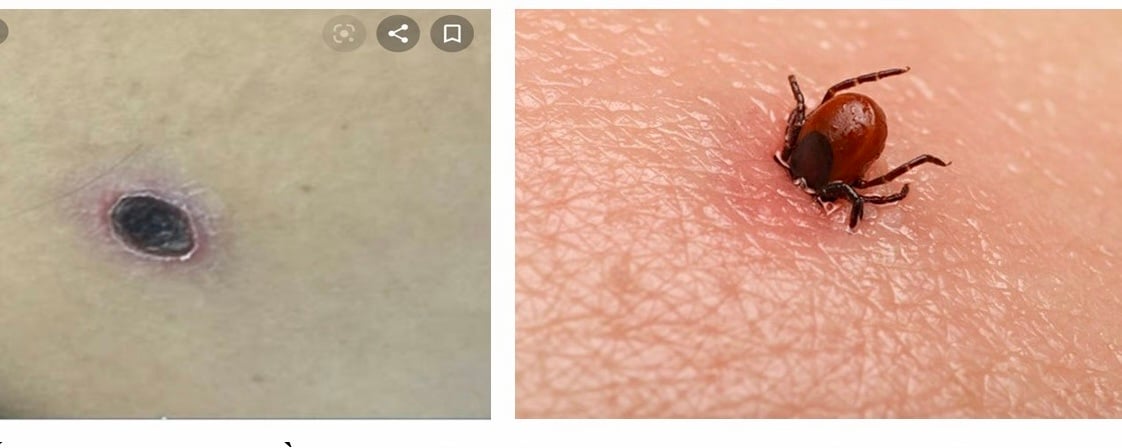
زخمهای معمول در بیماران مبتلا به تیفوس اسکراب (چپ) و تصویری از گزش کنه که میتواند تیفوس اسکراب را منتقل کند.
در بیمارستان عمومی مدلاتک، دکتر تران تین تونگ، متخصص بیماریهای عفونی، مستقیماً بیمار را درمان کرد. او اظهار داشت که بیمار دچار احتقان خفیف پوست، خشکی لبها، دو غده لنفاوی به اندازه تقریبی ۱ سانتیمتر در ناحیه کشاله ران چپ و حساسیت خفیف در لمس بوده است. همچنین زخمی در ناحیه زیر کیسه بیضه چپ به اندازه تقریبی ۱ سانتیمتر، با پایه صورتی و بدون ترشح وجود داشته است. بیمار تحت آزمایشهایی برای تشخیص افتراقی از سایر عفونتهای رایج قرار گرفت. نتیجه آزمایش PCR برای ریکتزیا، باکتری عامل تیفوس خراشی، مثبت بود. ریکتزیا انگلهای درون سلولی اجباری (زندگیکننده در سلولها) هستند. بر اساس تشخیص تایید شده و تخصص حرفهای، پزشک داروی تیفوس خراشی تجویز کرد و تب بیمار پس از ۳ روز کاملاً فروکش کرد.
به گفته دکتر نگو چی کونگ، متخصص بیماریهای عفونی در بیمارستان مدلاتک، این موردی است که در آن علت تب بالا به طور دقیق شناسایی و با موفقیت درمان شد. اگر به موقع تشخیص داده نشود و درمان نشود، تیفوس ناشی از خراش میتواند بدتر شود و به مغز و ریهها گسترش یابد و باعث آنسفالیت و ذاتالریه شود.
علل تیفوس اسکراب
به گفته متخصصان بیماریهای عفونی، تیفوس خراشی با نام ریکتزیا تسوتسوگاموشی نیز شناخته میشود. این بیماری از طریق نیش شپش، کنه، لارو مایت و کک به انسان منتقل میشود. در بیشتر بیماران مبتلا به تیفوس خراشی، زخمها علامت معمول این بیماری هستند.
دکتر تران تین تونگ توصیه میکند: اگر افراد عوامل خطر اپیدمیولوژیک دارند و دچار زخمهای پوستی غیرمعمول میشوند، باید معاینه شوند تا مشخص شود که آیا علت آن تیفوس خراشی است یا خیر. در تیفوس خراشی، زخم پوستی مشخصه معمولاً بیضی شکل، به اندازه 0.5 تا 2 سانتیمتر، با یک دلمه سیاه یا دلمهای که کنده شده است و یک زخم برجسته بدون ترشح مایع تشکیل میدهد، است. این زخمها معمولاً بدون درد هستند و در نواحی نرم پوست یا چینهای بدن مانند زیر بغل، سینه، گردن، کشاله ران، شکم و کیسه بیضه قرار دارند. مواردی که به تیفوس خراشی مبتلا میشوند باید به رژیم درمانی 14 روزه پایبند باشند، زیرا اگر درمان در اواسط دوره پس از فروکش کردن تب متوقف شود، خطر عود بیماری وجود دارد.
برای جلوگیری از تیفوس اسکراب، باید اقدامات زیر انجام شود: بوتههای اطراف خانه را تمیز کنید، علفهای هرز را حذف کنید؛ برای از بین بردن لارو کنهها، حشرهکش اسپری کنید؛ و موشها و سایر جوندگان را از بین ببرید. هنگام رفتن به مناطق کوهستانی یا جنگلی متراکم، شلوار بلند، پیراهن آستین بلند و دستکش بپوشید تا بدن شما کاملاً پوشانده شود. روی چمن یا زمین مرطوب دراز نکشید. لباسها را برای خشک شدن روی چمن آویزان نکنید تا از چسبیدن لارو کنه به آنها جلوگیری شود.
تیفوس اسکراب (که با نام تب لارو کنه نیز شناخته میشود) بیماریای است که از طریق یک حشره ناقل - لارو کنه - به انسان منتقل میشود. کنهها هم میزبان و هم ناقل این بیماری هستند. افراد هنگام گزیده شدن توسط لارو کنه آلوده میشوند. افراد آلوده قادر به انتقال بیماری به دیگران نیستند.
زخمهای مشخصه تیفوس خراشی معمولاً در نواحی نرم و مرطوب پوست مانند ناحیه تناسلی، مقعد، کشاله ران، زیر بغل، گردن و غیره ظاهر میشوند، گاهی اوقات در مکانهای غیرمنتظرهای مانند لاله گوش، ناف و پلکها (که به راحتی با گلمژه اشتباه گرفته میشود).
این زخم بدون درد و بدون خارش است؛ بیماران معمولاً فقط یک زخم دارند، به ندرت دو یا سه زخم؛ این زخم گرد/بیضی شکل با قطر 0.1 تا 2 سانتیمتر است؛ تاول اولیه به تدریج به مایعی کدر روی یک پایه پاپولی قرمز تبدیل میشود و پس از 4 تا 5 روز به ضایعهای با دلمهای به رنگ قهوهای روشن یا تیره، بسته به ناحیه پوست، تبدیل میشود؛ پس از مدتی، دلمه کنده میشود و یک زخم کمعمق، صورتی کمرنگ و بدون چرک یا ترشح نمایان میشود.
زخمها در ۶۵ تا ۸۰ درصد موارد یافت میشوند. تقریباً بیش از ۳۰ درصد از بیماران تیفوس خراشی، زخمهای واضحی ندارند.
اگر با آنتیبیوتیکهای مناسب درمان شود، تب به سرعت فروکش میکند. اگر مداخله به تأخیر بیفتد یا مؤثر نباشد، ممکن است عوارضی مانند میوکاردیت، شوک سپتیک، ذاتالریه، نارسایی تنفسی و آنسفالیت/مننژیت رخ دهد. عود معمولاً پس از ۵ تا ۱۴ روز اتفاق میافتد زیرا عامل بیماریزا در غدد لنفاوی باقی میماند.
(منبع: اداره طب پیشگیری، وزارت بهداشت )
لینک منبع






![[تصویر] مجلس ملی اجرای طرح توسعه اجتماعی-اقتصادی را مورد بحث قرار میدهد.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/04/20/1776696707422_ndo_br_img-20260420-185419-jpg.webp)
![[عکس] دبیرکل و رئیس جمهور، تو لام، با نمایندگان مجلس ملی از اقلیتهای قومی دیدار میکند.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/04/20/1776696701056_a1-bnd-8331-3342-jpg.webp)































































































نظر (0)