
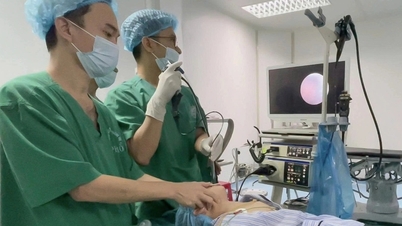
150 אנשי צוות רפואי השתתפו בניתוח קצירת האיברים הגדול. צילום: בית החולים הצבאי המרכזי 108.
עם מאמצים בלתי פוסקים למלא את משימתו המיוחדת לדאוג לבריאות העם, מגזר הבריאות השיג הישגים יוצאי דופן רבים בתקופה האחרונה, כולל הצלחה מרהיבה של רופאים וצוות רפואי במקרים נדירים וקשים רבים.
ביסוס המומחיות שלנו על מפת השתלות איברים העולמית .
ניתוח סמלי המדגים בבירור את הטכניקות המעולות של רופאי ארצנו היה ניתוח קצירת האיברים והשתלת האיברים הארוך ביום ה-30 של ראש השנה הירחי, שבוצע על ידי מאות רופאים ואנשי צוות רפואי מבית החולים הצבאי המרכזי 108, מבית החולים המרכזי לריאות ומבתי חולים רבים אחרים.
באופן ספציפי, ב-9 בפברואר (היום ה-30 של ראש השנה הירחי), גייס בית החולים הצבאי המרכזי 108 יותר מ-150 אנשי צוות לבצע השתלת איברים מרובת תורמות מות מוות מוחי תוך 11 שעות. לפני כן, קיבל בית החולים מטופל בן 26 עם פגיעה מוחית טראומטית קשה כתוצאה מתאונת דרכים. רופאים ואחיות עשו כל מאמץ לטפל ולהחיות את החולה, בתקווה לסיכוי הישרדות, אך לרוע המזל, המזל לא היה לצידו.
לאחר שלושה ימי טיפול, אובחן אצל המטופל מוות מוחי. עם קבלת מידע על מצבו של המטופל וברוח של צדקה ואנושיות, הסכימה משפחתו לתרום רקמות ואיברים כדי להציל את חייהם של חולים רבים אחרים הסובלים ממחלות סופניות.
מייג'ור גנרל, פרופסור וד"ר לה הוו סונג - מנהל בית החולים הצבאי המרכזי 108, אמר כי עבור "ניתוח גדול" זה, בית החולים לקח יוזמה מלאה בארגון, תיאום וביצוע. בית החולים גייס יותר מ-150 אנשי צוות, כולל מומחים מתחומי התמחויות שונים, ואנשי צוות ממחלקות ארגון, תיאום, לוגיסטיקה, ציוד, טכנולוגיית מידע ועבודה סוציאלית, כדי לאסוף ולהשתיל בו זמנית רקמות ואיברים, כולל הלב, הריאות, הכבד, הכליות, הלבלב, הגפיים והקרנית. הם גם ארגנו בקפידה את הטיפול שלאחר המוות עבור החולה המת מוות מוחי שתרם רקמות ואיברים מרובים.
עד אחר הצהריים של ה-30 לטט (ליל ראש השנה הירחי), פעימות הלב הראשונות של מקבלי הלב נוטרו באופן רציף, יחד עם רקמות ואיברים אחרים שהתחדשו בהדרגה בגופם של חולים שקיבלו השתלות כבד, כליה, כליה-לבלב או גפיים, בתוך שמחתם ואושרם של משפחות החולים והרופאים...
"אולי ערב ראש השנה הירחי הזה קורה רק פעם בחיים עבור רופא כמוני בבית החולים הצבאי המרכזי 108, ומסמן את סוף השנה הישנה ותחילתה של חדשה, שנה שבה חיים רבים נולדים מחדש", אמר האלוף, פרופסור חבר, ד"ר פאם נגוין סון - לשעבר סגן מנהל בית החולים הצבאי המרכזי 108, נרגש באופן ניכר.
בינתיים, חיים נוספים קמו לתחייה הודות למאמציהם של יותר מ-100 רופאים ואחיות בבית החולים המרכזי לריאות, בית חולים E ובתי חולים רבים אחרים, תוך שימוש בריאותיו של החולה שהוזכר לעיל, אשר סבל ממותו המוח.
על פי הדיווחים, מושתל הריאות הוא סטודנט באוניברסיטה שנאלץ לפרוש מלימודיו עקב מקרה מצער של מחלת ריאות בשלב סופי. מצבו של המטופל היה קריטי, עם סבירות גבוהה למוות תוך חודשים ללא השתלת ריאות. המטופל טופל ונוטר בבית החולים הלאומי לריאות מאז 2020 והמתין להשתלה במשך מספר חודשים עקב נזק חמור לשתי הריאות, אי ספיקת נשימה חמורה וסיכון גבוה למוות.
ב-8 בפברואר, לאחר שקיבל מידע על ריאה שנתרמה מבית החולים הצבאי המרכזי 108, הפעיל בית החולים הלאומי לריאות בדחיפות את תוכנית השתלות הריאות שלו וארגן פגישת ייעוץ לבחירת נמען באותו לילה.
בית החולים הלאומי לריאות גייס כ-80 אנשי צוות להשתתף ישירות (ורבים אחרים היו מוכנים להיפרס ולעבוד מרחוק), וגם קיבל תיאום ותמיכה מהמרכז הלאומי לתיאום השתלות איברים, בית החולים הצבאי המרכזי 108, בית החולים E, בית החולים לידידות וייטנאם-סובייטית, בית החולים ללב בהאנוי ועוד.
הניתוח, שבוצע גם הוא ב-9 בפברואר, נמשך 12 שעות (משעה 10:00 בבוקר עד 22:00 בערב) והיה הצלחה מסחררת, ועמד בסטנדרטים הגבוהים ביותר של UCSF. הניתוח בוצע בקפידה ובשיטתיות על פי נהלים בינלאומיים סטנדרטיים במרכז השתלות הריאה של UCSF - אחד מתשעת מרכזי השתלות הריאה הגדולים והמכובדים ביותר בארצות הברית.
ארבע עשרה שעות לאחר הניתוח, האישה הצעירה התעוררה ונשמה את נשימותיה הראשונות עם ריאותיה החדשות, לשמחתם הרבה של המטופלת והרופאים כאחד. כבר ביום הראשון לאחר השתלת הריאה, המטופלת התאוששה היטב, עם מדדי נשימה יציבים.
על פי הדיווחים, זוהי השתלת הריאה העשירית בווייטנאם והשנייה בבית החולים הלאומי לריאות. ברחבי העולם, ישנם כיום מעל 4,000 השתלות ריאה, מתוכן מעל 2,000 בארה"ב, כמעט 2,000 באירופה, והשאר באסיה, כולל סין, דרום קוריאה ויפן.

רופאים זרים מקבלים הכשרה בשיטת האנדוסקופיה של בלוטת התריס של ד"ר לואונג בבית החולים האנדוקריני המרכזי. צילום: סופק על ידי בית החולים.
ניתוח עוברי בזמן שהעובר עדיין ברחם האם.
ב-4 בינואר 2024, צוות הצנתור הלבבי ההתערבותי של בית החולים לילדים 1 שיתף פעולה עם צוות הכירורגי של בית החולים טו דו כדי לבצע בהצלחה "צנתור לב תוך רחמי" לעובר עם מחלת לב מולדת קשה.
באופן ספציפי, על פי ההיסטוריה הרפואית, האישה ההרה ל' (בת 27), בהריונה הראשון, הועברה לבית החולים טו דו למעקב מכיוון שעוברה בן ה-32 שבועות סבל ממומים חמורים, כולל מחלת לב מולדת עם אטרזיה של מסתם עורק הריאה והיפופלזיה של חדר ימין.
לאחר פגישת ייעוץ, רופאים מבית החולים לילדים 1 ומבית החולים טו דו ביצעו צנתור לב עוברי חצי-דחוף כדי להציל את חייו של העובר שעדיין ברחם האם.
שני בתי החולים תכננו והכינו בקפידה צוות של יותר מ-15 איש מ-5 התמחויות, כולל מיילדות, יילודים, הרדמה והחייאה, קרדיולוגיה והדמיה אבחנתית.
התערבות עוברית מניבה תוצאות מרהיבות, אך גם טומנת בחובה סיכונים רבים במהלך הניתוח ואחריו. לאחר ההתערבות, אולטרסאונד גילה כי לב העובר עדיין מתפקד היטב. האישה ההרה המשיכה להיות במעקב לאורך כל הריונה על ידי שני בתי החולים שעבדו יחד.
""ליבו של תינוק הוא בגודל של תות שדה בלבד; דיוק מוחלט הוא קריטי משום שאפילו טעות קטנה יכולה לגרום ללב להפסיק לפעום באופן מיידי", אמר ד"ר דו נגוין טין, סגן ראש מחלקת הקרדיולוגיה (בית חולים לילדים 1), אחד המומחים המובילים בעולם להתערבויות לב מולדות והאדם שמבצע ישירות צנתור לב.
לא שם עצרנו, אלא שרק 7 ימים לאחר מכן, ב-12 בינואר, הצוות הרפואי מבית החולים טו דו ומבית החולים לילדים 1 התערב בהצלחה שוב עבור עובר עם מום לב מולד חמור מאוד.
שר הבריאות דאו הונג לאן העריך כי שיעור ההצלחה של 100% של ההתערבות פותח כיוון פורץ דרך ביישום התערבויות למחלות לב מולדות בעובר, ומביא אושר למשפחות רבות, במיוחד אלו הנמצאות בנסיבות קשות. זוהי גם עדות לכישרון ולמאמצים הבלתי נלאים בגישה לטכניקות רפואיות מתקדמות ויישום טכנולוגיה מודרנית ברפואה.
ידוע שרק מקומות ספורים בעולם, כמו ברזיל ופולין, יישמו בהצלחה טכניקה זו. מדינות באזור שהשיגו פריצות דרך רפואיות רבות, כמו סינגפור ותאילנד, טרם יישמו צנתור לב עוברי.
זרים מגיעים לווייטנאם לקבלת טיפול רפואי וללמוד על רפואה.
בשנים האחרונות, עם ההתקדמות המרשימה של הרפואה הביתית, וייטנאם שלטה בטכניקות רבות, אשר זכו להערכה רבה מצד מומחים בינלאומיים, ומשכה אנשים וייטנאמים החיים בחו"ל לחזור הביתה לבדיקות, כמו גם זרים להגיע לווייטנאם לטיפול במקרים קשים.
לדוגמה, במהלך השנה האחרונה, בית החולים הידידות וייט דוק קיבל מקרים רבים של מטופלים שעברו ניתוחים מרובים עבור מורסות אנאליות ופיסטולות אנאליות במדינות כמו פולין, הונגריה, יפן, בריטניה וניו זילנד, אך לא החלימו וחוו הישנות של המחלה, ופנו לטיפול בבית החולים הידידות וייט דוק. בינתיים, רופאים בבית החולים סנט פול טיפלו גם במקרה קשה של ילד אוסטרלי בן 4.
בהתאם לכך, בתחילת אוקטובר 2023, כששמה לב שבתם בת ה-4 סובלת מכאבי בטן וצואה חיוורת, משפחה אוסטרלית המתגוררת באינדונזיה לקחה אותה לבדיקה רפואית, שם התגלתה ציסטה בצינור המרה בקוטר של יותר מ-2 ס"מ.
מאוחר יותר, המשפחה חקרה את מתקני הטיפול הטובים ביותר באירופה, אך שכיחות המחלה הייתה נמוכה ביבשת זו, ולכן לקחו את ילדם לסינגפור כדי לקבל טיפול משום שהבינו שציסטות כולדוכליות נפוצות מאוד במזרח אסיה, דרום אסיה ודרום מזרח אסיה. ללא ניתוח, המטופל עמד בפני סיכון גבוה לפתח דלקת כולנגיטיס, חסימת צינור המרה, דלקת לבלב ושחמת הכבד.
מכיוון שלא רצו שילדתם תעבור ניתוח פתוח, המשפחה לקחה אותה למרכז ההייטק (בית החולים סנט פול) לניתוח לפרוסקופי בפתח אחד. נכון לעכשיו, רק וייטנאם וסין יכולות לבצע טכניקה זו באופן שגרתי.
פרופסור חבר ד"ר טראן נגוק סון - סגן מנהל בית החולים סנט פול, שביצע את הניתוח, אמר: "ניתוח לפרוסקופי בפתח אחד לטיפול בציסטות כולדוכליות בילדים מסמן צעד קדימה בכירורגיית ילדים בארצנו ומשך מספר רופאים זרים לווייטנאם כדי להתייעץ וללמוד ממנו."
ידוע כי מאז 2011, פרופסור חבר סון יישם בהצלחה את הטכניקה הלפרוסקופית החד-נקודתית לטיפול בציסטות כולדוכליות בילדים. תוצאה זו דווחה בכנסים כירורגיים רבים ברחבי העולם, וסימנה התקדמות משמעותית בכירורגיית ילדים וייטנאמית וזכתה להכרה בינלאומית. עד כה, פרופסור סון ביצע ניתוח לפרוסקופי חד-נקודתי ביותר מ-300 ילדים עם ציסטות כולדוכליות, עם שיעור סיבוכי זיהום מתחת ל-1%.
לדברי מר סון, העובדה שזרים מכירים את מערכת הבריאות של וייטנאם וסומכים עליה היא צעד חדש קדימה, התפתחות חיובית מאוד וגאה מאוד עבור מגזר הבריאות הווייטנאמי.
בינתיים, בבית החולים האנדוקריני המרכזי, שלושה מתמחים זרים מאזרבייג'ן והודו נרשמו להשתתף בקורס טכניקת כריתת בלוטת התריס האנדוסקופית "ד"ר לואונג" במתקן רפואי זה.
ד"ר פאביטרה שאנמוגאם ממרכז הסרטן אפולו פרוטון בהודו, אחת משלושת המתמחים שהוזכרו לעיל, אמרה שזו הייתה הפעם הראשונה שלה בווייטנאם והיא "הופתעה מהמומחיות המקצועית והציוד המודרני של שירותי הבריאות הווייטנאמיים".
"בהודו, הייתה לי הזדמנות ללמוד את שיטת כריתת בלוטת התריס האנדוסקופית 'ד"ר לואונג' מהפרופסור שלי, שאומן גם הוא בטכניקות של ד"ר לואונג. למדתי על הליך זה גם בקצרה בהודו, אך בהשתתפות בקורס הכשרה ישיר בבית החולים האנדוקריני המרכזי בעזרתם של פרופסור לואונג, ד"ר הייפ, ד"ר סון... במהלך ניתוחים ממשיים בחולי בלוטת התריס, רכשתי ניסיון רב ועכשיו אני מוכן לחזור לווייטנאם כדי ליישם את שיטת ד"ר לואונג עם מה שלמדתי כאן."
ד"ר וואלאם קרת'יק צ'אנדרה מבית החולים מדיקובר בהודו, מתמחה נוסף, שיתף כי לטכניקת כריתת בלוטת התריס האנדוסקופית בה משתמשים רופאים וייטנאמים יש יתרונות רבים בהשוואה לשיטות אחרות באזור וברחבי העולם. "מה שהרשים אותי הוא שמטופלים צריכים לשלם עלות נמוכה מאוד בהשוואה לשיטות אחרות", אמר המומחה.
ניתוח כריתת בלוטת התריס האנדוסקופית "ד"ר לואונג" דרך בית השחי יושמה לראשונה בשנת 2003, ומאז, יותר מ-300 פרופסורים ורופאים ממדינות באזור ומכל רחבי העולם הגיעו לבית החולים האנדוקריני המרכזי כדי ללמוד טכניקה כירורגית זו. נכון לעכשיו, הטכניקה הועברה למדינות רבות באזור ומכל רחבי העולם כגון אוסטרליה, פורטוגל, סינגפור, מלזיה, אינדונזיה, הפיליפינים, תאילנד, פקיסטן, הודו, טורקיה ועוד.
מדי שנה, פרופסור חבר ד"ר טראן נגוק לואונג - "אבי" הטכניקה הזו - ועמיתיו בבית החולים האנדוקריני המרכזי מוזמנים על ידי בתי חולים רבים במדינה, באזור וברחבי העולם לבצע ניתוחי הדגמה ולהרצות על שיטה זו.
עבור תחום השתלת האיברים בווייטנאם, התקופה שבין 2023 להווה יכולה להיחשב לאבן דרך היסטורית. עם סדרה של מקרים ברמה עולמית של קצירת איברים והשתלת איברים שבוצעו בהצלחה במהלך תקופה זו, יכולותיהם של רופאים ואנשי מקצוע רפואיים וייטנאמים הותירו את חותמם על המפה הרפואית העולמית והן דוגמה בולטת באזור אסיה.
מָקוֹר











































































































תגובה (0)