អ្នកជំនាញមកពីមន្ទីរពេទ្យមិត្តភាពវៀតឌឹក និយាយថា ជំងឺមហារីកតម្រងនោមគឺជាដំបៅសាហាវនៃតម្រងនោម ដែលមានប្រហែល 3% នៃជំងឺមហារីកចំពោះមនុស្សពេញវ័យ។
ជំងឺនេះកើតមានញឹកញាប់ជាងស្ត្រីពីរដងចំពោះបុរស។ ក្នុងចំណោមជំងឺមហារីកតម្រងនោមទាំងអស់ មហារីកកោសិកាតម្រងនោមមានចំនួន 90%។
អត្រានៃជំងឺមហារីកតម្រងនោមប្រែប្រួលទៅតាមតំបន់។ នៅសហរដ្ឋអាមេរិក វាមានប្រហែល 10.9% នៅប្រទេសជប៉ុន 5.4% និងនៅវៀតណាមប្រហែល 1.2%។
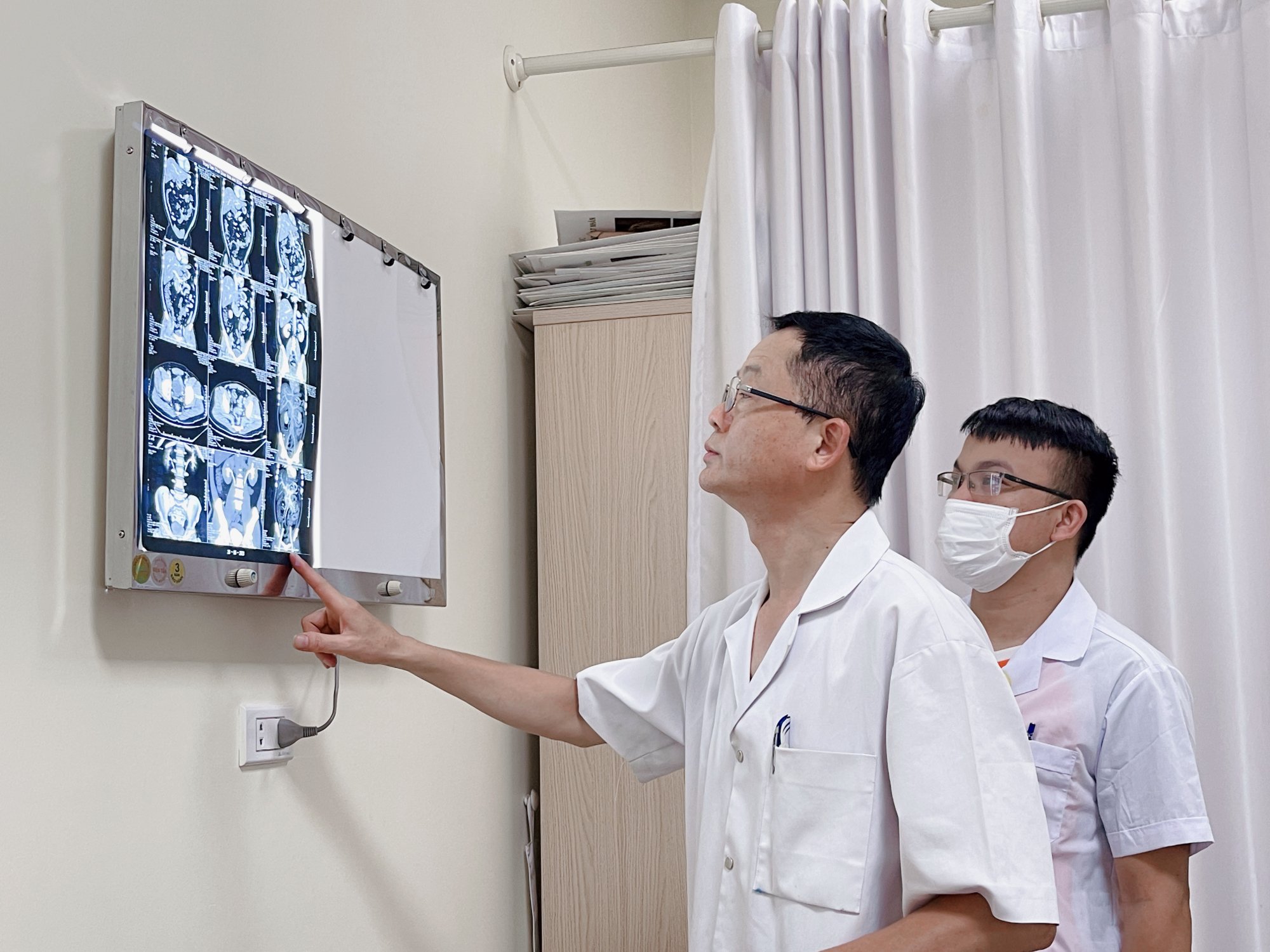
យោងតាមអ្នកជំនាញ ជំងឺមហារីកតម្រងនោមអាចមានផលប៉ះពាល់ជាប្រព័ន្ធ រួមទាំងរោគសញ្ញា paraneoplastic ការសម្រកទម្ងន់ ការហូរឈាមក្នុងទឹកនោម និងដុំសាច់តម្រងនោមដែលដាច់ដែលបណ្តាលឱ្យហូរឈាម (ប្រភពរូបភាព៖ មន្ទីរពេទ្យមិត្តភាព Viet Duc)។
មូលហេតុពិតប្រាកដនៃជំងឺមហារីកតម្រងនោមមិនទាន់ត្រូវបានយល់ច្បាស់នៅឡើយទេ។ កត្តាហានិភ័យជាច្រើនត្រូវបានកំណត់អត្តសញ្ញាណ រួមទាំងការជក់បារី ការប៉ះពាល់នឹងសារធាតុអាបស្តូស និងសារធាតុគីមីសម្រាប់ធ្វើឱ្យស្បែកខ្មៅ និងជំងឺតម្រងនោមប៉ូលីស៊ីស្ទីក។
យោងតាមអ្នកជំនាញ មហារីកកោសិកាតម្រងនោមបង្ហាញរោគសញ្ញាគ្លីនិកជាច្រើនប្រភេទ។
ជំងឺនេះអាចវិវត្តន៍ដោយមិនដឹងខ្លួន ហើយនៅពេលដែលរោគសញ្ញាធម្មតាលេចឡើង ជារឿយៗវាស្ថិតក្នុងដំណាក់កាលចុងក្រោយរួចទៅហើយ។
រោគសញ្ញាមុខងារទូទៅនៃជំងឺមហារីកតម្រងនោមរួមមាន ឈាមក្នុងទឹកនោម (ឈាមក្នុងទឹកនោម)។ នេះគឺជារោគសញ្ញាដែលត្រូវបានគេសង្កេតឃើញជាញឹកញាប់ ដែលកើតឡើងក្នុង 80% នៃករណី។ ឈាមក្នុងទឹកនោមមានលក្ខណៈធ្ងន់ធ្ងរ អាចបាត់ទៅវិញដោយឯកឯង និងមិនមានគ្រុនក្តៅអមដោយនោះទេ។
ការឈឺខ្នងផ្នែកខាងក្រោមកើតឡើងនៅពេលដែលអ្នកជំងឺមានការឈឺចាប់ស្រួចៗនៅផ្នែកខាងក្រោមខ្នងដោយសារតែដុំសាច់លាតសន្ធឹងកន្សោមតម្រងនោម។ ដុំដែលអាចប៉ះពាល់បាននៅផ្នែកខាងក្រោមខ្នងជារឿយៗត្រូវបានរកឃើញក្នុងអំឡុងពេលពិនិត្យនៅពេលដែលដុំសាច់តម្រងនោមមានទំហំធំ។
លើសពីនេះ អ្នកជំងឺអាចបង្ហាញរោគសញ្ញានៃរោគសញ្ញា paraneoplastic ដូចជាគ្រុនក្តៅយូរ ការសម្រកទម្ងន់ ប៉ូលីស៊ីថេមៀ ជំងឺលើសឈាម ជាតិកាល់ស្យូមក្នុងឈាមខ្ពស់ជាដើម។
នៅពេលដែលអ្នកជំងឺមានរោគសញ្ញាគួរឱ្យសង្ស័យ គ្រូពេទ្យនឹងធ្វើការពិនិត្យជាប្រព័ន្ធ រួមជាមួយនឹងបច្ចេកទេសថតរូបភាព សម្រាប់ការធ្វើរោគវិនិច្ឆ័យដំបូង។
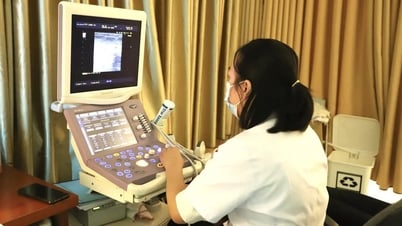
ការយកប្រវត្តិផ្ទាល់ខ្លួន និងប្រវត្តិគ្រួសារ ការកំណត់កត្តាហានិភ័យ និងការពិនិត្យគ្លីនិកលើប្រព័ន្ធទឹកនោម រួមជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យរូបភាពគឺចាំបាច់។ បច្ចុប្បន្ននេះ ការស្កេនអ៊ុលត្រាសោន និងការស្កេនស៊ីធី (CT) នៃប្រព័ន្ធទឹកនោមគឺជាវិធីសាស្ត្រពីរដែលត្រូវបានគេប្រើជាទូទៅបំផុតនៅក្នុងការអនុវត្តគ្លីនិក។
អ៊ុលត្រាសោនគឺជាវិធីសាស្ត្រងាយស្រួលប្រើ និងមានសុវត្ថិភាព ដែលអាចរកឃើញដុំសាច់ក្នុងតម្រងនោមបានយ៉ាងមានប្រសិទ្ធភាព សូម្បីតែដុំសាច់តូចៗដែលមិនទាន់មានរោគសញ្ញាគ្លីនិកក៏ដោយ។ អ៊ុលត្រាសោនអាចបង្ហាញពីដំបៅដែលរាលដាល និងស្ថានភាពកូនកណ្តុរ។ អ៊ុលត្រាសោនសរសៃឈាមក៏អនុញ្ញាតឱ្យមានការវាយតម្លៃអំពីសរសៃឈាមវ៉ែនតម្រងនោម និងកំណកឈាមក្នុងសរសៃឈាមវ៉ែនខាងក្រោមផងដែរ។
ការស្កេនស៊ីធី (CT) ផ្តល់ព័ត៌មានជាច្រើនអំពីលក្ខណៈនៃដុំសាច់ ទំហំ វិសាលភាពនៃការឈ្លានពាន ការរាលដាលដល់សរីរាង្គផ្សេងទៀត និងវត្តមាននៃការកកឈាមក្នុងសរសៃឈាមវ៉ែនតម្រងនោម និងកំណកឈាមក្នុងសរសៃឈាមវ៉ែនខាងក្រោម ដែលមានសារៈសំខាន់ក្នុងការធ្វើរោគវិនិច្ឆ័យ និងការកំណត់ដំណាក់កាល។
យោងតាមអ្នកជំនាញ ជំងឺមហារីកតម្រងនោមក៏អាចប៉ះពាល់ដល់រាងកាយទាំងមូលផងដែរជាមួយនឹងរោគសញ្ញា paraneoplastic ការសម្រកទម្ងន់ ការហូរឈាមក្នុងទឹកនោម និងការហូរឈាមស្រួចស្រាវដែលបណ្តាលមកពីដុំសាច់ក្នុងតម្រងនោមដែលបែក។
ការព្យាករណ៍របស់អ្នកជំងឺអាស្រ័យយ៉ាងខ្លាំងទៅលើដំណាក់កាលនៃជំងឺនៅពេលធ្វើរោគវិនិច្ឆ័យ។ នៅដំណាក់កាលដំបូង អត្រារស់រានមានជីវិតរយៈពេល 5 ឆ្នាំគឺប្រហែល 60-80% ខណៈពេលដែលនៅដំណាក់កាលក្រោយៗទៀត អត្រានេះធ្លាក់ចុះមកត្រឹម 15-20% ហើយថែមទាំងទាបជាងនេះទៅទៀតនៅពេលដែលដុំសាច់រាលដាល។
ក្នុងការព្យាបាលជំងឺមហារីកតម្រងនោម ជម្រើសនៃវិធីសាស្ត្រព្យាបាលអាស្រ័យលើដំណាក់កាលនៃជំងឺ ដោយការវះកាត់ដើរតួនាទីចម្បង។
នៅដំណាក់កាលដំបូង នៅពេលដែលជំងឺមហារីកនៅតែស្ថិតនៅកន្លែងជាក់លាក់ណាមួយ ការវះកាត់យកតម្រងនោមចេញទាំងស្រុងត្រូវបានចាត់ទុកថាជាការព្យាបាលដ៏មានប្រសិទ្ធភាព និងរ៉ាឌីកាល់។ ការវះកាត់យកតម្រងនោមចេញដោយផ្នែកៗត្រូវបានចង្អុលបង្ហាញក្នុងករណីខ្លះ។ បច្ចុប្បន្ននេះ ការវះកាត់យកតម្រងនោមចេញអាចត្រូវបានអនុវត្តតាមរយៈការវះកាត់បើកបែបប្រពៃណី ឬតាមរយៈការវះកាត់តាមប្រហោងពោះ ឬការវះកាត់តាមរន្ធពោះ។ ការវះកាត់ក្រពេញ Adrenalectomy នៅផ្នែកដដែលត្រូវបានចង្អុលបង្ហាញនៅពេលដែលមានសញ្ញានៃការឈ្លានពាន។
ជំងឺមហារីកដំណាក់កាលចុងក្រោយដែលមានការរីករាលដាល៖ ជាធម្មតាវិវត្តយ៉ាងឆាប់រហ័សជាមួយនឹងអត្រារស់រានមានជីវិតរយៈពេល 5 ឆ្នាំតិចជាង 10%។ ការព្យាបាលដោយការវះកាត់នៅដំណាក់កាលនេះមិនមែនជាការព្យាបាលទេ ប៉ុន្តែដើរតួនាទីមានកំណត់។
គោលដៅចម្បងគឺដើម្បីគ្រប់គ្រងការហូរឈាម កាត់បន្ថយការឈឺចាប់សម្រាប់អ្នកជំងឺ និងកំណត់រោគសញ្ញា paraneoplastic មួយចំនួន។ ក្នុងករណីមហារីកតម្រងនោមដែលមានកន្លែងរាលដាលតែមួយ ការវះកាត់មានប្រសិទ្ធភាពខ្លាំងនៅពេលផ្សំជាមួយវិធីព្យាបាលផ្សេងទៀត។
បច្ចុប្បន្ននេះ បន្ថែមពីលើវិធីសាស្ត្រព្យាបាលបឋមនៃការវះកាត់ ការព្យាបាលរួមបញ្ចូលគ្នាជាច្រើនក៏ត្រូវបានអនុវត្តចំពោះជំងឺមហារីកតម្រងនោមផងដែរ៖ ការព្យាបាលដោយកាំរស្មីសម្រាប់ការរាលដាលនៅក្នុងខួរក្បាល ឆ្អឹង និងសួត; និងការព្យាបាលដោយគីមីជាមួយ vinblastin និង fluoripyrimidine ដែលជារឿយៗមានអត្រាឆ្លើយតបទាប។
ការព្យាបាលដោយប្រព័ន្ធភាពស៊ាំបច្ចុប្បន្នគឺជាទិសដៅស្រាវជ្រាវថ្មីមួយ ដែលដំបូងឡើយបង្ហាញពីប្រសិទ្ធភាពនៅពេលប្រើ Interferon α និង Interleukin-2។
ដើម្បីបង្ការជំងឺនេះ អ្នកជំនាញនិយាយថា ដោយសារមូលហេតុមិនទាន់ច្បាស់លាស់ ការបង្ការភាគច្រើនពាក់ព័ន្ធនឹងការគ្រប់គ្រងកត្តាហានិភ័យ។ ទាំងនេះរួមមាន៖ មិនជក់បារី; ជៀសវាងការប៉ះពាល់នឹងសារធាតុគីមី; ការគ្រប់គ្រងជំងឺប្រព័ន្ធដូចជាធាត់ និងជំងឺទឹកនោមផ្អែមប្រកបដោយប្រសិទ្ធភាព; និងការព្យាបាលទាន់ពេលវេលា និងត្រឹមត្រូវនៃជំងឺផ្លូវទឹកនោម ដូចជាការឆ្លងមេរោគផ្លូវទឹកនោម គ្រួសក្នុងទឹកនោម និងខ្សោយតម្រងនោម។ ការត្រួតពិនិត្យសុខភាពជាប្រចាំក៏មានសារៈសំខាន់ផងដែរសម្រាប់ការរកឃើញដំបៅទាន់ពេលវេលា។
អ្នកជំងឺនឹងត្រូវបានតាមដានបន្ទាប់ពីការព្យាបាលតាមរយៈការពិនិត្យគ្លីនិក និងការស៊ើបអង្កេតក្រៅគ្លីនិក ជាធម្មតាជាមួយនឹងការពិនិត្យតាមដានរៀងរាល់ 3 ខែម្តងក្នុងឆ្នាំដំបូង។ ក្នុងអំឡុងពេលនៃការពិនិត្យតាមដានទាំងនេះ អ្នកជំងឺនឹងត្រូវឆ្លងកាត់៖ ការពិនិត្យគ្លីនិក; ការធ្វើតេស្តក្រៅគ្លីនិក៖ ការវិភាគទឹកនោម អ៊ុលត្រាសោននៃប្រព័ន្ធទឹកនោម ការធ្វើតេស្តជីវគីមីឈាម។ល។
[ការផ្សាយពាណិជ្ជកម្ម_២]
ប្រភព


![[រូបថត] នាយករដ្ឋមន្ត្រី ផាម មិញឈីញ ជួបជាមួយអភិបាលខេត្ត Tochigi (ជប៉ុន)](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F16%2F1765892133176_dsc-8082-6425-jpg.webp&w=3840&q=75)
![[ផ្សាយផ្ទាល់] ពិធីជប់លៀងពានរង្វាន់សកម្មភាពសហគមន៍ឆ្នាំ ២០២៥](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F16%2F1765899631650_ndo_tr_z7334013144784-9f9fe10a6d63584c85aff40f2957c250-jpg.webp&w=3840&q=75)
![[រូបថត] នាយករដ្ឋមន្ត្រី ផាម មិញឈីញ ជួបពិភាក្សាជាមួយរដ្ឋមន្ត្រីក្រសួងអប់រំ និងកីឡាឡាវ ថងសាលីត ម៉ាងណមេក](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F16%2F1765876834721_dsc-7519-jpg.webp&w=3840&q=75)
![[រូបភាព] រូបភាពលេចធ្លាយមុនពិធីជប់លៀងពានរង្វាន់សកម្មភាពសហគមន៍ឆ្នាំ ២០២៥។](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F16%2F1765882828720_ndo_br_thiet-ke-chua-co-ten-45-png.webp&w=3840&q=75)





































































































Kommentar (0)