Hanoi – Pan Duong, 42 lata, odczuwał tępy ból brzucha i gorączkę. Lekarze zdiagnozowali u niego rzadki guz neuroendokrynny, którego liczba odnotowanych przypadków w światowej literaturze medycznej wynosi zaledwie około 150.
Wyniki endoskopowego badania USG i rezonansu magnetycznego jamy brzusznej u pacjenta wykazały guz wnikający do dwunastnicy w brodawce Vatera (końcowym odcinku przewodu żółciowego i trzustkowego, który uchodzi do dwunastnicy). Guz miał wymiary około 2x2 cm i owrzodziałą, krwawiącą powierzchnię.
27 września dr Dao Tran Tien, zastępca ordynatora oddziału gastroenterologii w Szpitalu Ogólnym Tam Anh w Hanoi, zdiagnozował rakowiaka neuroendokrynnego w brodawce Vatera dwunastnicy, który jeszcze nie naciekł na drogi żółciowe ani trzustkę i wymaga wczesnej interwencji w celu uniknięcia powikłań.
„Guzy neuroendokrynne występują głównie w przewodzie pokarmowym, takim jak żołądek, jelito cienkie, okrężnica, odbytnica, wyrostek robaczkowy i trzustka; rzadko występują w brodawce Vatera” – powiedział dr Tien, dodając, że do tej pory na świecie zgłoszono zaledwie około 150 przypadków.
Współczynnik zapadalności wynosi około 0,3-1% wszystkich guzów neuroendokrynnych przewodu pokarmowego i mniej niż 2% wszystkich nowotworów przewodu pokarmowego. Badania przeprowadzone w Wietnamie wykazały, że podobne przypadki są dość rzadkie.
Według dr. Tiena, brodawka Vatera ma złożoną strukturę anatomiczną z wieloma dużymi naczyniami krwionośnymi. W przypadku operacji otwartej dwunastnicy pacjent prawdopodobnie doświadczy powikłań, takich jak przetoka trzustkowa, zakażenie, blizny po otwartym nacięciu oraz dłuższy pobyt w szpitalu i czas rekonwalescencji. Pacjenci poddawani całkowitej pankreatektomii (usunięcie całej dwunastnicy i trzustki) mogą doświadczyć długoterminowych konsekwencji zdrowotnych i pogorszenia jakości życia. Zespół zdecydował się na wykonanie endoskopowej wstecznej cholangiopankreatografii (ERCP) w celu usunięcia brodawki Vatera, oszczędzając przewód pokarmowy i zmniejszając ryzyko powikłań.
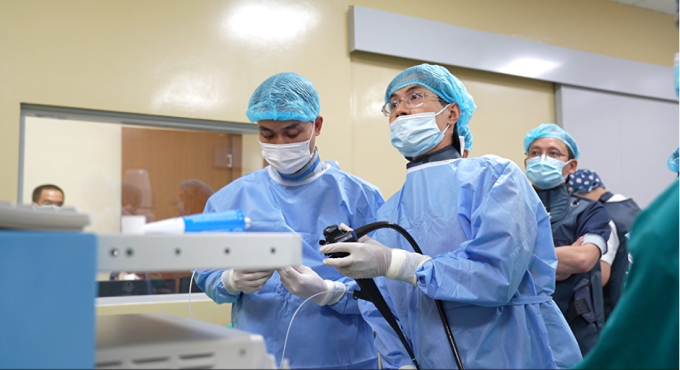
Doktor Tien (po prawej) i jego zespół przeprowadzają endoskopowe usunięcie guza u pacjenta. Zdjęcie: udostępnione przez szpital.
Za pomocą systemu fluoroskopii z ramieniem C chirurg całkowicie usunął guz. Miejsce nacięcia zamknięto specjalistycznymi klipsami, co przyspieszyło gojenie się rany i zapobiegło powikłaniom. Chirurg umieścił stenty żółciowe i trzustkowe, aby zapewnić rekanalizację dróg żółciowych i zapobiec powikłaniom, takim jak obrzęk, wtórna niedrożność dróg żółciowych i ostre zapalenie trzustki.
Po operacji stan zdrowia pacjenta ustabilizował się, mógł on spożywać miękkie pokarmy i powrócić do normalnej aktywności. Został wypisany ze szpitala dwa dni później. Wyniki badań histopatologicznych wykazały, że guz był wysoce zróżnicowany (tj. o niskim stopniu złośliwości) i został całkowicie wyleczony. Pacjent wymagał jedynie obserwacji i regularnych badań kontrolnych, bez konieczności leczenia uzupełniającego ani chemioterapii.
Dr Tien dodał, że większość guzów brodawki Vatera ma charakter złośliwy. Jeśli nie zostaną wcześnie wykryte i leczone, komórki nowotworowe mogą dawać przerzuty do innych narządów, co utrudnia leczenie. Ponadto, tkanka nowotworowa może blokować brodawkę Vatera, uniemożliwiając dopływ żółci i soku trzustkowego do jelita cienkiego w celu trawienia, co prowadzi do niedrożności dróg żółciowych, zakażenia dróg żółciowych, ostrego zapalenia trzustki, żółciowego zapalenia otrzewnej i zgonu.
Guzy neuroendokrynne często występują u osób w wieku 50-60 lat, przy czym kobiety chorują częściej niż mężczyźni. Przyczyna choroby jest obecnie nieznana. Czynniki zwiększające prawdopodobieństwo rozwoju guza to mnoga gruczolakowatość wewnątrzwydzielnicza typu 1 (MEN1), nerwiakowłókniakowatość typu 1 oraz zespół von Hippla-Lindaua (VHL).
Guzy neuroendokrynne przewodu pokarmowego rozwijają się niepostrzeżenie, bez typowych objawów we wczesnych stadiach. W późniejszych stadiach objawy kliniczne różnią się w zależności od lokalizacji guza, co łatwo można pomylić z wieloma innymi chorobami układu pokarmowego. Całkowite wyleczenie choroby jest możliwe tylko w przypadku leczenia we wczesnym stadium.
Według dr. Tiena, guzy pierwotne są zazwyczaj niewielkie, dlatego tomografia komputerowa (TK) lub rezonans magnetyczny (MRI) mają czułość diagnostyczną wynoszącą zaledwie 33%. Aby ocenić szczegółowe cechy morfologiczne guza, lekarze potrzebują pomocy endoskopowego badania ultrasonograficznego (USG), które pomaga wykryć zmiany zlokalizowane głęboko pod cienkimi warstwami ściany przewodu pokarmowego, a także otaczające węzły chłonne i naczynia krwionośne. Pozwala to na ocenę regionalnych węzłów chłonnych i stopnia naciekania zmian, co z kolei umożliwia opracowanie odpowiedniego planu leczenia.
Lekarze zalecają, aby osoby doświadczające nietypowych objawów, takich jak biegunka, nudności i wymioty, bóle brzucha, zaczerwienienie skóry i zaparcia, zgłosiły się do lekarza w celu postawienia wczesnej diagnozy.
Trinh Mai
* Nazwy postaci zostały zmienione
| Tutaj czytelnicy mogą zadawać pytania dotyczące chorób układu pokarmowego, na które lekarze udzielają odpowiedzi. |
Link źródłowy


![[Zdjęcie] Młodzi ludzie ze Straży Granicznej Dong Thap aktywnie uczestniczą w działaniach „Marcowego Miesiąca Granicy”.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/03/23/1774248483508_ndo_tl_dt3-jpg.webp)


















































































































Komentarz (0)