ماہرین کا خیال ہے کہ خناق کے پھیلنے کا خطرہ ویکسینیشن کے موجودہ خلا کی وجہ سے ہے۔
فا کھاو گاؤں، فا ڈان کمیون، کی سون ضلع، نگھے این صوبے میں، خناق کی وجہ سے ایک موت ریکارڈ کی گئی ہے۔ یہ علاقے میں کئی سالوں میں پہلا کیس ہے۔
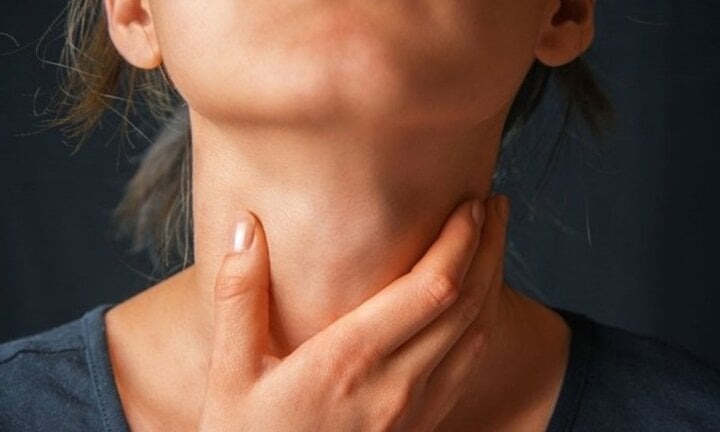 |
| ماہرین کا خیال ہے کہ خناق کے پھیلنے کا خطرہ ویکسینیشن کے موجودہ خلا کی وجہ سے ہے۔ |
مزید برآں، ہیپ ہوآ ضلع، باک گیانگ صوبے میں، نگے این میں متوفی کے ساتھ قریبی رابطے کی وجہ سے بیماری کا ایک کیس ریکارڈ کیا گیا۔
بغیر کسی وباء کے وقفے کے بعد خناق کی حالیہ کمیونٹی ٹرانسمیشن کو دیکھتے ہوئے، لوگ خناق کے پھیلنے کے خطرے سے پریشان ہیں، ایک ایسی بیماری جس کا پتہ لگانا مشکل ہے اور یہ مہلک بھی ہو سکتا ہے۔
اس سے قبل، 2023 کے آخر میں، ہا گیانگ، ڈیئن بیئن اور تھائی نگوین کے صوبوں میں خناق کی وبا دوبارہ ظاہر ہوئی، درجنوں کیسز کے ساتھ۔
ویتنام میں غیر معمولی واقعات کے ایک طویل عرصے کے بعد حالیہ چھٹپٹ خناق کے پھیلاؤ کی وضاحت کرتے ہوئے، ماہرین کا مشورہ ہے کہ خناق کا پیتھوجین کمیونٹی میں اب بھی موجود ہے، لیکن اس کی وجہ پچھلے سالوں میں ویکسینیشن کی بلند شرح ہے، بشمول پہاڑی علاقوں میں۔
تاہم، حالیہ برسوں میں، خاص طور پر CoVID-19 کی وبا کے دوران، ویکسین کی کمی کی وجہ سے ویکسینیشن کی شرح میں کمی واقع ہوئی، اور لوگ وباء کے دوران ویکسین حاصل کرنے سے قاصر رہے۔
خاص طور پر، حال ہی میں، بہت سے خاندان اپنے بچوں کو قطرے پلانے میں کوتاہی کر رہے ہیں، اور کچھ کا رجحان بھی ہے کہ وہ اپنے بچوں کو ویکسین نہیں لگواتے؛ لہذا، پیتھوجینز کا پھیلاؤ آسانی سے پھیلنے کا باعث بن سکتا ہے۔ اس کے نتیجے میں، حال ہی میں وبا پھیلی ہے، جو مختلف علاقوں میں پھیلی ہوئی ہے۔
پہاڑی علاقوں میں خناق کے پھیلنے کے حالیہ واقعات کے بارے میں، یہ تجویز کیا جاتا ہے کہ ان علاقوں میں اکثر ویکسینیشن کی شرح کم ہوتی ہے، خاص طور پر دور دراز اور ناقابل رسائی علاقوں میں۔
کولڈ چین کے ذریعے ویکسین کی فراہمی بھی مشکل ہے۔ دریں اثنا، کھیتوں اور پہاڑوں میں کام کرنے والے لوگوں کی صحت کی دیکھ بھال تک محدود رسائی ہے، جس کے نتیجے میں ان علاقوں میں ویکسینیشن کی کوریج کم ہے، جس سے بیماریوں کے پھیلنے کا امکان زیادہ ہوتا ہے۔
خناق کو ایک ویکسین سے روکا جا سکتا ہے، اور انفیکشن کے خلاف تحفظ انفرادی تنہائی اور ویکسینیشن کی شرح میں اضافہ کے ذریعے حاصل کیا جا سکتا ہے۔
چھٹپٹ خناق کے پھیلنے کی موجودہ صورتحال کے پیش نظر، مقامی لوگوں کو ویکسینیشن کی شرح میں اضافہ کرنے اور ان علاقوں میں حفاظتی صحت کے نظام کی حمایت کرنے کی ضرورت ہے جہاں ویکسینیشن کے خلا کو پُر کرنے کے کیس رپورٹ ہوئے ہیں۔ اس کی وجہ یہ ہے کہ یہاں تک کہ اگر ویکسینیشن کی شرح پہلے زیادہ تھی، تو وقت کے ساتھ ساتھ مدافعتی رکاوٹ کی تاثیر کم ہو سکتی ہے۔
اہم بات یہ ہے کہ اگر بچوں کو اچھی طرح سے حفاظتی ٹیکے لگوائے جائیں اور ان میں قوت مدافعت کافی ہو تو بیماری کے دوبارہ پیدا ہونے کا امکان کم ہوتا ہے۔ اس کے بارے میں کہ آیا لوگوں کو خناق کے خلاف ویکسین لگوانی چاہیے جب وبا پھیلتی ہے، ماہرین کا مشورہ ہے کہ بچوں کو ان علاقوں میں ٹیکہ لگایا جا سکتا ہے جہاں وبا پھیلی ہو، یا ایسے خاندانوں میں جہاں تصدیق شدہ کیسز ہوں۔
بچوں کو حفاظتی ٹیکوں کے پروگرام کے مطابق تمام ضروری ویکسین (Diphtheria-Pertussis-Tetanus, DPT) ملنی چاہیے۔ بالغوں کو ان کی قوت مدافعت کو مضبوط کرنے کے لیے ہر 10 سال بعد خناق کا بوسٹر شاٹ لینا چاہیے۔
ویتنام میں، 1981 کے بعد سے پھیلائے گئے حفاظتی ٹیکوں کے پروگرام میں خناق-پرٹیوسس-ٹیٹنس (DPT) ویکسینیشن کی حکمت عملی کی بدولت، 2010 کی دہائی میں خناق کے واقعات میں تیزی سے کمی واقع ہوئی۔
خناق کی ویکسین تمام چھوٹے بچوں کے لیے تجویز کی جاتی ہے، 2، 3، اور 4 ماہ کی عمر میں تین خوراکیں، اور 18 ماہ کی عمر میں ایک بوسٹر خوراک۔ 4-6 سال کی عمر کے بچوں کو خناق، پرٹیوسس، تشنج اور پولیو کے خلاف 4-in-1 ویکسین کی بوسٹر خوراک مل سکتی ہے۔
چھوٹے بچوں، بڑوں، اور خواتین کو حمل سے پہلے یا حمل کے دوران (27 سے 35 ہفتوں کے حمل کے درمیان)، خناق، پرٹیوسس اور تشنج کی ویکسین کی ایک بوسٹر خوراک دی جا سکتی ہے، اس کے بعد ہر 10 سال بعد ایک بوسٹر دیا جاتا ہے تاکہ خناق کے بیکٹیریا کے خلاف طویل مدتی اینٹی باڈی تحفظ کو برقرار رکھا جا سکے۔
بچوں کے ساتھ ساتھ بالغ افراد، جو تجویز کردہ شیڈول کے مطابق تمام تجویز کردہ ویکسین حاصل کرتے ہیں، خود کو خناق سے بچا سکتے ہیں۔
اس کا مطلب یہ ہے کہ جن لوگوں کو خناق کے خلاف ویکسین لگائی گئی ہے ان کو بیماری لگنے کا خطرہ نہیں ہے۔ بالغوں کو صرف ایک خوراک کی ضرورت ہوتی ہے، اور اگر ممکن ہو تو اینٹی باڈی کی قوت مدافعت کو بڑھانے کے لیے بوسٹر شاٹ کی سفارش کی جاتی ہے۔
خناق کا تعلق متعدی امراض کی روک تھام اور کنٹرول کے قانون میں گروپ بی (تیز رفتار منتقلی اور موت کے امکانات کے ساتھ خطرناک متعدی امراض) سے ہے۔
خناق ایک شدید، وبائی متعدی بیماری ہے، جو بنیادی طور پر سانس کی نالی کے ذریعے پھیلتی ہے، جو خناق کے بیکیلس (Corynebacterium diphtheriae) کی وجہ سے ہوتی ہے۔
یہ بیماری بنیادی طور پر سانس کی نالی کے ذریعے کسی متاثرہ شخص کے کھانسی یا چھینک کے دوران بوندوں کے رابطے کے ذریعے پھیلتی ہے۔ اس کے علاوہ، یہ بالواسطہ طور پر کسی متاثرہ شخص کی ناک اور گلے کی رطوبتوں سے آلودہ اشیاء کے رابطے کے ذریعے بھی پھیل سکتا ہے۔ خناق کی وجہ سے جلد کے زخموں کے ساتھ رابطے کے ذریعے بھی انفیکشن ہو سکتا ہے۔
یہ بیماری کسی بھی عمر میں ہو سکتی ہے، لیکن 70% کیسز 15 سال سے کم عمر کے بچوں میں ہوتے ہیں جنہیں ویکسین نہیں لگائی گئی ہے۔ یہاں تک کہ علاج کے ساتھ، شرح اموات 5-10% تک زیادہ ہے۔
خناق بہت سی خطرناک پیچیدگیاں پیدا کر سکتا ہے، جسے مہلک خناق کے نام سے جانا جاتا ہے، اگر اس کا فوری علاج نہ کیا جائے۔ سب سے عام پیچیدگیاں دل کی پیچیدگیاں ہیں (عام طور پر دل میں مایوکارڈائٹس اور ترسیل کی خرابی) اور اعصابی پیچیدگیاں جو فالج کا باعث بنتی ہیں۔ اس کے علاوہ گردے، جگر، ایڈرینل غدود وغیرہ کو متاثر کرنے والی پیچیدگیاں بھی ہو سکتی ہیں۔
خناق کی سب سے عام شکل سانس کی نالی کا انفیکشن ہے (ناک، گلے، larynx، trachea)، جس میں 70% فیرنجیل ڈفتھیریا ہے۔ انفیکشن کی دوسری جگہوں میں جلد کا خناق اور آکولر ڈفتھیریا شامل ہیں۔
فارینجیل ڈفتھیریا میں، 2-5 دنوں کے انکیوبیشن پیریڈ کے بعد، مریضوں کو 37.5-38 ڈگری سینٹی گریڈ کا ہلکا بخار، گلے میں خراش، تکلیف، اور ناک بہنا جیسی علامات کا سامنا کرنا شروع ہو جاتا ہے جس میں خون ہو سکتا ہے۔ گلے کا معائنہ کرنے سے گلے میں ہلکا سا سرخ اور سفید دھبوں کے ساتھ ٹانسلز ظاہر ہو سکتے ہیں۔ چھوٹے، موبائل، اور بے درد سروائیکل لمف نوڈس واضح ہو سکتے ہیں۔
تقریباً 3 دن کے بعد، بیماری انتہائی عام علامات کے ساتھ مکمل طور پر پھیلنے والے مرحلے میں داخل ہو جاتی ہے: بخار 38-38.5 ڈگری سیلسیس تک بڑھنا، دردناک نگلنا، جلد کا پیلا ہونا، بہت زیادہ تھکاوٹ، بہت زیادہ ناک بہنا، سفید یا پیپ والا ناک سے خارج ہونا؛ گلے کے معائنے سے پتہ چلتا ہے کہ ایک یا دونوں ٹانسلز پر بڑے پیمانے پر سیوڈوممبرین ہیں، جو ممکنہ طور پر uvula اور نرم تالو کو ڈھانپ رہے ہیں۔ گردن میں سوجن اور دردناک لمف نوڈس، جس میں بیل کی گردن سنگین صورت حال کی علامت ہے۔
وسیع پیمانے پر سیوڈوممبرین گھرگھراہٹ، ایئر وے میں رکاوٹ، اور سانس کی ناکامی کا سبب بن سکتے ہیں، یہاں تک کہ اگر فوری علاج نہ کیا جائے تو موت بھی ہو سکتی ہے۔ اگر جلد تشخیص اور علاج کیا جائے تو، سیوڈوممبرین جلد ٹھیک ہو جاتا ہے (1-3 دن)، مریض کا بخار کم ہو جاتا ہے، اور وہ 2-3 ہفتوں کے بعد آہستہ آہستہ ٹھیک ہو جاتے ہیں۔
خناق بہت سی خطرناک پیچیدگیاں پیدا کر سکتا ہے، جسے مہلک خناق کے نام سے جانا جاتا ہے، اگر اس کا فوری علاج نہ کیا جائے۔ سب سے عام پیچیدگیاں دل کی پیچیدگیاں ہیں (عام طور پر دل میں مایوکارڈائٹس اور ترسیل کی خرابی) اور اعصابی پیچیدگیاں (فالج کا باعث بنتی ہیں)۔ اس کے علاوہ، گردے، جگر، اور ایڈرینل غدود کو متاثر کرنے والی پیچیدگیاں بھی ہو سکتی ہیں۔
پیچیدگیوں اور موت سے بچنے کے لیے خناق کا جلد پتہ لگانے اور علاج کرنے کی ضرورت ہے۔ خناق کا بنیادی علاج خناق اینٹی ٹاکسن سیرم (SAD) ہے، جسے خون میں گردش کرنے والے خناق کے ٹاکسن کو بے اثر کرنے کے لیے جلد از جلد دیا جانا چاہیے (پہلے 48 گھنٹوں میں سب سے زیادہ مؤثر)۔
اس کے علاوہ، اینٹی بائیوٹکس (عام طور پر پینسلن اور اریتھرومائسن) بھی بیکٹیریا کی نشوونما اور زہریلے مواد کی پیداوار کو روکنے اور انفیکشن کے پھیلاؤ کو کم کرنے کے لیے استعمال ہوتے ہیں۔
دیگر امتزاج کے علاج بھی استعمال کیے جاتے ہیں، جیسے کورٹیکوسٹیرائڈز، ایئر وے مینجمنٹ، کارڈیو ویسکولر مینجمنٹ، اور غذائی امداد۔
خناق ہونے کا شبہ تمام مریضوں کو تنہائی، نگرانی، تشخیص اور علاج کے لیے ہسپتال میں داخل ہونا چاہیے۔ مریض کے گھر، کمرے کا سامان، سامان اور کپڑوں کو جراثیم سے پاک اور جراثیم سے پاک کیا جانا چاہیے۔ صابن یا جراثیم کش محلول سے ہاتھ دھونے کی مشق کرنی چاہیے۔
بیماری کو روکنے کے لیے، ویکسینیشن کے علاوہ، لوگوں کو مویشیوں کی فارمنگ اور ذبح کرنے میں حفظان صحت اور حفاظت کو یقینی بنانے کی ضرورت ہے تاکہ انسانوں میں منتقلی کو روکا جا سکے۔ پکا ہوا کھانا کھائیں اور ابلا ہوا پانی پئیں، مرغی کا استعمال قابل اعتماد ذریعہ سے کریں، بیمار یا مردہ مرغیاں نہ کھائیں، اور مرغی کو ذبح کرنے اور پروسیسنگ کرنے کے بعد صابن سے ہاتھ دھوئیں...
ان علاقوں میں جہاں کیسز رپورٹ ہوئے ہیں، ڈاکٹر مشورہ دیتے ہیں کہ خناق کا شکار ہونے والے تمام مریضوں کو تنہائی، نگرانی، تشخیص اور علاج کے لیے ہسپتال میں داخل کیا جانا چاہیے۔
مریض کے گھر، کمرے کا سامان، سامان اور کپڑوں کو جراثیم سے پاک اور جراثیم سے پاک کیا جانا چاہیے۔ صابن یا جراثیم کش محلول سے ہاتھ دھونے کی مشق کرنی چاہیے۔ وہ افراد جو خناق کے مریضوں کے ساتھ رابطے میں رہے ہیں انہیں پروفیلیکٹک اینٹی بائیوٹکس ملنی چاہئیں۔




![[تصویر] دا نانگ انٹرنیشنل فائر ورکس فیسٹیول 2026 کی افتتاحی رات آتش بازی کی نمائش کے مقام پر گرمی](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/05/27/1779889741485_ndo_br_z7872039145157-fecaba5112f39e8352544099d7ef4738-5140-jpg.webp)

![[تصویر] دریا کے دونوں کناروں پر زندگی اپنی ہنگامہ خیز رفتار پر واپس آجاتی ہے جس دن لانگ بین برج ٹریفک کے لیے کھلتا ہے۔](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/05/28/1779949763708_cau-long-bien-minh-duy-7-3610-jpg.webp)
![[تصویر] 10ویں جماعت کے امتحان کے لیے تیار، امتحان کی جگہ پر سیکیورٹی کے حالات کی جانچ پڑتال۔](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/05/28/1779943458889_z7872507660648-d764421a26e8cd7b61d70d142a48a685-jpg.webp)





































































































تبصرہ (0)