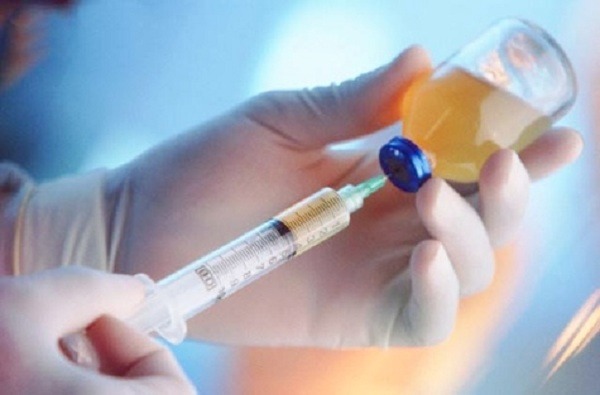
مسمومیت با بیحسکنندههای موضعی میتواند رخ دهد و در صورت عدم درمان سریع، عواقب جدی و تهدیدکننده زندگی داشته باشد.
امروزه استفاده از بیحسی موضعی بسیار رایج است، از اقداماتی که در مراکز درمانی خارج از بیمارستانها انجام میشود مانند کشیدن دندان و جراحیهای جزئی زخم گرفته تا اقدامات و جراحیهای جزئی که در بیمارستانها انجام میشود مانند قرار دادن کاتتر، پونکسیون کمری و جراحی پلاستیک و زیبایی.
 |
| مسمومیت با بیحسکنندههای موضعی میتواند رخ دهد و در صورت عدم درمان سریع، عواقب جدی و تهدیدکننده زندگی داشته باشد. |
به طور خاص، با توجه به اینکه بیهوشی قبل از این اقدامات معمولاً توسط پزشکانی انجام میشود که متخصص بیهوشی و احیا نیستند، سمیت بیهوشی میتواند رخ دهد و در صورت عدم درمان سریع، عواقب جدی و تهدیدکننده زندگی داشته باشد.
اخیراً، بخش اورژانس بیمارستان مرکزی نظامی ۱۰۸، بیمار مرد ۶۶ سالهای را پذیرش کرد که پس از کشیدن دندان، با علائم سرگیجه، سبکی سر و لرزش مراجعه کرده بود. در طول کشیدن دندان، از دو ویال ۲٪ لیدوکائین برای بیحسی موضعی استفاده شد؛ علائم حیاتی و نتایج آزمایشهای اولیه همگی در محدوده طبیعی بودند.
بیمار پس از کشیدن دندان مشکوک به مسمومیت با لیدوکائین تشخیص داده شد. بلافاصله امولسیون لیپیدی 20٪ به صورت داخل وریدی به بیمار تزریق شد و از نظر هوشیاری و وضعیت همودینامیک به دقت تحت نظر قرار گرفت.
پانزده دقیقه پس از مصرف دارو، علائم بالینی ناراحت کننده بیمار به طور کامل از بین رفت. بیمار برای نظارت و درمان بیشتر به بخش آلرژی بیمارستان مرکزی نظامی ۱۰۸ منتقل شد.
در موردی که در بالا ذکر شد، بیمار خوش شانس بود که مراقبت های اورژانسی مناسب و به موقع دریافت کرد و بدین ترتیب از عواقب ناگوار جلوگیری شد. با این حال، سمیت بی حسی موضعی همیشه خطرات بالقوه زیادی را به همراه دارد (سمیت بی حسی، آنافیلاکسی، فوبیا).
تمایز بین این فرضیهها معمولاً بر اساس علائم همراه مانند وحشت و اضطراب بیش از حد قبل از عمل (سندرم ترس)؛ تنگی نفس، خس خس سینه، کهیر، خارش، حالت تهوع، درد شکم (آنافیلاکسی به دارو)؛ و در موارد دیگر، مسمومیت است.
از بین سه فرضیه فوق، مسمومیت شایعترین و آنافیلاکسی نادرترین آنهاست. بنابراین، هنگام مواجهه با چنین وضعیت بالینی، باید آن را به عنوان مسمومیت دارویی همراه با اقدامات اولیه احیا در نظر بگیریم که شانس بالایی برای نجات جان بیمار خواهد داشت.
مسمومیت با بیحسکنندههای موضعی، اگر به سرعت درمان نشود، میتواند عواقب جدی، حتی مرگ، داشته باشد. بنابراین، درک علائم اولیه و اقدامات اورژانسی به موقع برای بیماران مبتلا به مسمومیت با بیحسکنندههای موضعی برای کاهش خطر بیماری و مرگ بسیار مهم است.
به گفته پزشکان بخش اورژانس بیمارستان مرکزی نظامی شماره ۱۰، برای جلوگیری از مسمومیت با بیحسی موضعی، افراد در معرض خطر بالای مسمومیت با بیحسی موضعی شامل کودکان زیر ۶ ماه؛ بیمارانی با جثه کوچک؛ سالمندان و افراد ضعیف؛ مبتلایان به نارسایی قلبی یا ایسکمی میوکارد؛ و مبتلایان به بیماری کبدی هستند.
انجمن آمریکایی بیهوشی منطقهای و مدیریت درد توصیه میکند که هرگونه تغییر عصبی یا قلبی عروقی در بیمار هنگام استفاده از داروهای بیهوشی، صرف نظر از دوز یا روش بیهوشی، باید به عنوان نشانه مسمومیت با داروی بیهوشی در نظر گرفته شود و طبق پروتکلهای تعیین شده درمان شود.
علائم سیستم عصبی مرکزی شامل موارد زیر است: تحریک (بیقراری، اضطراب، فریاد، انقباض عضلات، تشنج)؛ مهار (خوابآلودگی، کما یا ایست تنفسی)؛ علائم غیر اختصاصی (طعم فلزی در دهان، بیحسی اطراف دهان، دوبینی، وزوز گوش، سرگیجه). سیستم قلبی عروقی: در مراحل اولیه، ممکن است فشار خون بالا، تاکیکاردی، آریتمی بطنی و غیره وجود داشته باشد.
مرحله بعدی: بیماران ممکن است افت فشار خون پیشرونده، بلوک هدایتی، برادی کاردی، آسیستول؛ آریتمیهای بطنی (تاکی کاردی بطنی، فیبریلاسیون بطنی، تورساد دو پوینت، آسیستول) را تجربه کنند.
علائم بالینی مسمومیت ممکن است به آرامی، پس از 30 دقیقه یا بیشتر ظاهر شود. ارتباط مکرر با بیمار برای تشخیص علائم اولیه مسمومیت ضروری است.
بیماران باید از علائم اولیه مسمومیت با بیحسکنندههای موضعی آگاه باشند تا در صورت بروز، بتوانند به موقع به نزدیکترین مرکز پزشکی مراجعه کرده و تحت درمان اورژانسی قرار گیرند.
و مراکز درمانی همیشه باید یک کیت اورژانس مسمومیت با بیحسکنندههای موضعی، درست مانند کیت اورژانس آنافیلاکسی، داشته باشند. امولسیونهای لیپیدی، درمان خط اول در اولین و واضحترین علائم مسمومیت با بیحسکنندههای موضعی از هر بیحسکننده موضعی هستند و دوزهای آدرنالین ≤ 1 میکروگرم بر کیلوگرم در احیای قلبی ریوی پیشرفته در بیمارانی که به دلیل مسمومیت با بیحسکنندههای موضعی دچار ایست قلبی یا افت فشار خون شدهاند، مؤثرتر هستند.
منبع: https://baodautu.vn/nguy-co-tiem-an-khi-su-dung-thuoc-gay-te-d221034.html



![[تصویر] زندگی شهری هانوی در چالش محیطی «بسیار گرم»](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/05/25/1779706979265_nang-nong-t5-2026-minh-duy-7-4636-jpg.webp)



![[تصویر] نمای نزدیک از تقاطعی که دو بزرگراه و فرودگاه لانگ تان را به هم متصل میکند.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/05/25/1779703378210_ndo_br_z7863716673926-224453a31600126cce10622af6290afd-4549-jpg.webp)




































































































نظر (0)