បន្ទាប់ពីឆ្លងកាត់ការអន្តរាគមន៍ដែលគំរាមកំហែងដល់អាយុជីវិត និងការព្យាបាលរយៈពេលជាងមួយខែនៅក្នុងបន្ទប់សង្គ្រោះបន្ទាន់ (ICU) គាត់នៅតែយកឈ្នះយ៉ាងខ្ជាប់ខ្ជួននូវព្រំប្រទល់រវាងជីវិត និងការស្លាប់ ដោយបន្តថ្ងៃដ៏មានតម្លៃរបស់គាត់ជាមួយគ្រួសាររបស់គាត់។
អន្តរាគមន៍បំបែកទឹកប្រមាត់
លោក D.TT អាយុ ៦៣ឆ្នាំ មកពីទីក្រុង Long Xuyen ខេត្ត An Giang បានមកទីក្រុងហូជីមិញ ដើម្បីពិនិត្យសុខភាព ដោយមានជំងឺខាន់លឿង ភ្នែកលឿង និងរាងកាយចុះខ្សោយ។ ប្រហែល 2 ខែមុន គាត់ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺមហារីកថ្លើមដំណាក់កាលចុងក្រោយ។ នៅពេលនេះ ដុំសាច់ថ្លើមបានរីករាលដាល បង្រួមបំពង់ទឹកប្រមាត់ បណ្តាលឱ្យស្ទះបំពង់ទឹកប្រមាត់ ឆ្លងមេរោគក្នុងបំពង់ទឹកប្រមាត់ ខូចថ្លើមធ្ងន់ធ្ងរ និង ascites ។ គ្រួសាររបស់គាត់បានយកគាត់ទៅមន្ទីរពេទ្យ Gia An 115 ដើម្បីព្យាបាល។
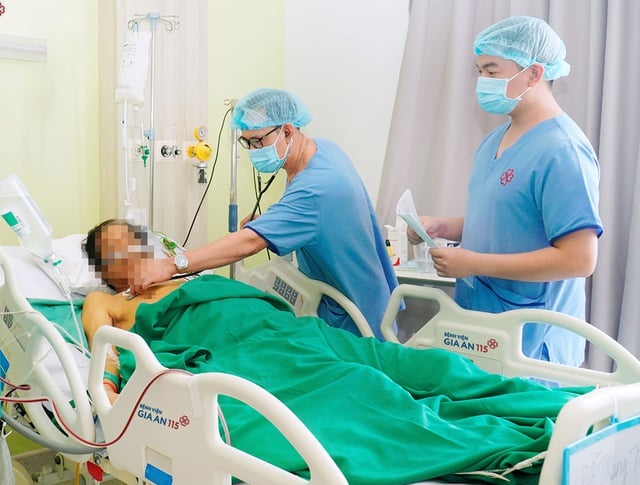
វេជ្ជបណ្ឌិត ត្រឹង ថាញ់សាង ឯកទេសទី២ ព្យាបាលអ្នកជំងឺក្នុងបន្ទប់ ICU - រូបភាព៖ KH
នៅថ្ងៃទី 10 ខែមេសា លោក T. ត្រូវបានបញ្ជូនទៅមន្ទីរពេទ្យ Gia An 115 ដើម្បីព្យាបាលបន្ទាន់។ នៅទីនោះ លទ្ធផលពិនិត្យបានបង្ហាញពីជំងឺមហារីកថ្លើមពហុហ្វូខេល ជាមួយនឹងការរាលដាលដល់កូនកណ្តុរ។ ដុំសាច់ធំមួយនៅក្នុងថ្លើមខាងស្តាំបានលុកលុយតាមសរសៃវ៉ែនផតថល បង្ហាប់សរសៃថ្លើម វីណាកាវ៉ាទាប បង្ហាប់ហ៊ីលុម បង្រួមបំពង់ទឹកប្រមាត់ បណ្តាលឱ្យរីកធំនៃសាខាបំពង់ទឹកប្រមាត់ដែលនៅសល់។ ដុំសាច់ថ្លើមបានលុកលុយបំពង់ទឹកប្រមាត់ដែលបណ្តាលឱ្យស្ទះបំពង់ទឹកប្រមាត់ រលាកបំពង់ទឹកប្រមាត់ ហើយសន្ទស្សន៍ bilirubin សរុបឈានដល់ 402.84 μmol/L - ច្រើនជាង 20 ដងនៃកម្រិតធម្មតា។ ការធ្វើតេស្តឈាមក៏បង្ហាញពីជំងឺកំណកឈាមធ្ងន់ធ្ងរផងដែរ។
ស្ថានភាពនេះបានបង្កឱ្យមានបញ្ហាប្រឈមដ៏ធំមួយ ហើយគ្រូពេទ្យបានកំណត់ថា ប្រសិនបើបំពង់ទឹកប្រមាត់មិនត្រូវបានបើកឡើងវិញទាន់ពេលទេនោះ អ្នកជំងឺទំនងជាមិនអាចរស់រានមានជីវិតបានទេ។ ទោះជាយ៉ាងណាក៏ដោយ ជំងឺ coagulation ចាំបាច់ត្រូវតែព្យាបាលជាមុនសិន ដើម្បីជៀសវាងហានិភ័យនៃការហូរឈាមអំឡុងពេលនីតិវិធី។ ក្នុងរយៈពេលបីថ្ងៃ ក្រុមការប្រើថ្នាំសន្លប់ និងការសង្គ្រោះបានសម្របសម្រួលការបញ្ចូលប្លាស្មា និងប្លាកែត ដើម្បីកែលម្អស្ថានភាព coagulation រៀបចំសម្រាប់អន្តរាគមន៍ដ៏សំខាន់។
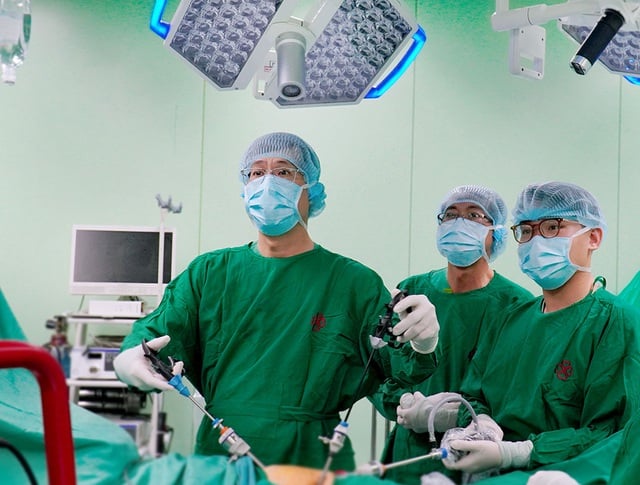
នៅថ្ងៃទី 14 ខែមេសា លោក T. បានទទួលការពិនិត្យ endoscopic retrograde cholangiopancreatography (ERCP) ដើម្បីធ្វើការកែសំរួលបំពង់ទឹកប្រមាត់ឡើងវិញ។ ដោយមានជំនួយពី C-arm គ្រូពេទ្យបានរកឃើញថា បំពង់ទឹកប្រមាត់ធម្មតា និងបំពង់ទឹកប្រមាត់ intrahepatic ត្រូវបានរួមតូចជា 3 កន្លែង។ បំពង់ដែក (10x80 មម) ត្រូវបានដាក់ចេញពីបំពង់ថ្លើមខាងឆ្វេង - បំពង់ថ្លើមធម្មតាតាមរយៈបំពង់ទឹកប្រមាត់ទូទៅ ដើម្បីស្តារលំហូរទឹកប្រមាត់។ បន្ទាប់ពីការដាក់ stent ដោយជោគជ័យ ការពិនិត្យអ៊ុលត្រាសោនបានបង្ហាញថា បំពង់ទឹកប្រមាត់នៅក្នុងផ្នែកទី 3 នៅតែរីកធំនៅឡើយ ដូច្នេះគ្រូពេទ្យត្រូវបន្តអនុវត្តការបង្ហូរទឹកប្រមាត់ (PTBD) នៅក្នុងថ្លើមខាងឆ្វេង។
ជាងមួយខែនៃការដកដង្ហើមឡើងវិញ
ប៉ុន្តែបញ្ហាប្រឈមមិនបានឈប់ត្រឹមនោះទេ។ ដោយសារជំងឺមហារីកថ្លើមដំណាក់កាលចុងក្រោយ និងការឆ្លងមេរោគរលាកបំពង់ទឹកប្រមាត់ធ្ងន់ធ្ងរពីមុន លោក T. បានទទួលរងនូវជំងឺខ្សោយថ្លើមធ្ងន់ធ្ងរ។ ការឆ្លងរាលដាល និងនាំឱ្យមានការឆក់ទឹកកាម អមដោយការខ្សោយតំរងនោម និងអាស៊ីតមេតាបូលីក។ គាត់ត្រូវបានផ្ទេរភ្លាមៗទៅកាន់អង្គភាពថែទាំដែលពឹងផ្អែកខ្លាំង (ICU) ហើយដាក់ឱ្យព្យាបាលជំនួសតំរងនោមបន្ត (CRRT) ដើម្បីគាំទ្រមុខងារថ្លើម និងតម្រងនោមរបស់គាត់។
វេជ្ជបណ្ឌិតអនុវត្ត ERCP និង PTDB ដើម្បីបង្រួមបំពង់ទឹកប្រមាត់សម្រាប់អ្នកជំងឺ - រូបថត: KH
វេជ្ជបណ្ឌិតឯកទេសទី ២ លោក Tran Thanh Sang ប្រធាននាយកដ្ឋានថែទាំពិសេស - ប្រឆាំងជាតិពុល បាននិយាយថា អ្នកជំងឺមានជម្ងឺខ្សោយថ្លើម សន្លប់មុនថ្លើម ខ្សោយផ្លូវដង្ហើម ធ្ងន់ធ្ងរ cachexia ascites ហើយបន្ទាប់មក sepsis ដោយសារបាក់តេរីដែលធន់នឹងថ្នាំច្រើនប្រភេទ និងការឆ្លងមេរោគផ្សិតក្នុងសួត។ វេជ្ជបណ្ឌិតត្រូវអនុវត្ត CRRT 3 ដង កែសម្រួលថ្នាំអង់ទីប៊ីយោទិចដោយផ្អែកលើការធ្វើតេស្តភាពងាយនឹងទទួលថ្នាំអង់ទីប៊ីយោទិច និងប្រើថ្នាំប្រឆាំងនឹងមេរោគដើម្បីព្យាបាលការឆ្លងមេរោគផ្សិតក្នុងសួត។ ដោយសារតែ cachexia ធ្ងន់ធ្ងរ លោក T. ត្រូវបានចុកតាមបំពង់ក្រពះ ដើម្បីផ្តល់ថាមពល និងសារធាតុចិញ្ចឹមចាំបាច់ ជួយឱ្យរាងកាយរឹងមាំគ្រប់គ្រាន់ដើម្បីប្រយុទ្ធប្រឆាំងនឹងជំងឺនេះ។ ជាមួយគ្នានេះដែរ ដោយសារតែគាត់មានដំបៅស្បែកដោយសារការដេកយូរ ទើបគាត់ទទួលបានការថែទាំពិសេសដើម្បីព្យាបាល និងការពារកុំឱ្យដំបៅនោះរីកចម្រើន។ ជារៀងរាល់ថ្ងៃនៃការព្យាបាលគឺជាការខិតខំប្រឹងប្រែងមិនចេះនឿយហត់។ វេជ្ជបណ្ឌិតបានតាមដានយ៉ាងដិតដល់នូវរាល់ការអភិវឌ្ឍន៍ សម្របសម្រួលជាបន្តបន្ទាប់ដើម្បីគ្រប់គ្រងការឆ្លងមេរោគ ចិញ្ចឹមរាងកាយ និងរក្សាក្តីសង្ឃឹមនៃការរស់រានមានជីវិតរបស់អ្នកជំងឺ។
ទោះជាធ្លាក់ខ្លួនក្នុងស្ថានភាពធ្ងន់ធ្ងរច្រើនលើកច្រើនសារក៏ដោយ ក៏អ្នកជំងឺតែងតែសហការក្នុងការព្យាបាល និងធ្វើតាមការណែនាំរបស់គ្រូពេទ្យដោយខ្ជាប់ខ្ជួន។ យើងឃើញគាត់មានឆន្ទៈដ៏មុតមាំក្នុងការរស់នៅ និងតស៊ូរហូតដល់ទីបញ្ចប់។ ភាពធន់របស់គាត់ និងបំណងប្រាថ្នារបស់សាច់ញាតិរបស់គាត់បានជំរុញទឹកចិត្តក្រុមគ្រូពេទ្យទាំងមូល។
ដោយសារការសម្របសម្រួលយ៉ាងជិតស្និទ្ធរវាងជំនាញ ស្ថានភាពរបស់លោក T. មានស្ថេរភាពបន្តិចម្តងៗ។ បន្ទាប់ពីការតស៊ូអស់រយៈពេលជាងមួយខែនៅក្នុង ICU គាត់ត្រូវបានផ្ទេរទៅនាយកដ្ឋានវះកាត់ដើម្បីបន្តការថែទាំអ្នកជំងឺ។ នៅថ្ងៃទី 26 ខែឧសភា គាត់ត្រូវបានចេញពីមន្ទីរពេទ្យក្នុងស្ថានភាពដឹងខ្លួន ជាមួយនឹងសញ្ញាសំខាន់មានស្ថេរភាព ដើម្បីក្តីរីករាយយ៉ាងខ្លាំងនៃគ្រួសាររបស់គាត់។
លោកវេជ្ជបណ្ឌិត សាង បានបន្តថា មហារីកថ្លើមមានអត្រាស្លាប់ខ្ពស់ ព្រោះវាច្រើនតែរកឃើញយឺត។ ការរកឃើញទាន់ពេលគឺជាវិធីល្អបំផុតក្នុងការបង្កើនឱកាសក្នុងការព្យាបាល។ ដូច្នេះ ចាំបាច់ត្រូវពិនិត្យឱ្យបានទៀងទាត់ ជាពិសេសចំពោះអ្នកដែលមានហានិភ័យខ្ពស់ ដូចជាអ្នកដែលមានជំងឺរលាកថ្លើមរ៉ាំរ៉ៃ និងក្រិនថ្លើម។
ប្រភព៖ https://thanhnien.vn/no-luc-gianh-su-song-cua-benh-nhan-ung-thu-gan-giai-doan-cuoi-185250604105204477.htm






![[រូបថត] ការិយាល័យនយោបាយធ្វើការជាមួយគណៈកម្មាធិការអចិន្ត្រៃយ៍នៃគណៈកម្មាធិការបក្សខេត្ត Dong Thap និង Quang Tri](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/9/8/3e1c690a190746faa2d4651ac6ddd01a)

![[រូបថត] ការិយាល័យនយោបាយធ្វើការជាមួយគណៈកម្មាធិការអចិន្ត្រៃយ៍នៃគណៈកម្មាធិការបក្សខេត្ត Vinh Long និង Thai Nguyen](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/9/8/4f046c454726499e830b662497ea1893)





















![[រូបថត] សូរ្យគ្រាសសរុបដ៏អស្ចារ្យ នៅកន្លែងជាច្រើនជុំវិញពិភពលោក](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/9/8/7f695f794f1849639ff82b64909a6e3d)

































































Kommentar (0)