ອັບເດດຂ່າວ ທາງການແພດ ວັນທີ 1 ສິງຫາ: ເຈັບປ່ວຍໜັກຍ້ອນການປິ່ນປົວຕົນເອງຫຼັງຈາກຖືກໝາກັດ.
ຫ້າມື້ຫຼັງຈາກຖືກໝາກັດນິ້ວຊີ້ມືຂວາຂອງລາວ, ຊາຍອາຍຸ 65 ປີຄົນໜຶ່ງໃນ ເມືອງຫ້ວຍຟອງ ໄດ້ມີໄຂ້ສູງ, ແຂນຂອງລາວໃຄ່ບວມ ແລະ ລາວໄດ້ຖືກນຳສົ່ງໂຮງໝໍ.
ເຊວລູໄລທ໌ ຈາກການຖູຜິວໜັງທີ່ເກີດຈາກການກັດຂອງໝາ.
ພະແນກພະຍາດຕິດຕໍ່ທາງເດີນອາຫານ, ສະຖາບັນພະຍາດຕິດຕໍ່ທາງດ້ານການແພດ, ໂຮງໝໍສູນກາງກອງທັບ 108, ຫາກໍ່ໄດ້ຮັບຄົນເຈັບ NVT, ອາຍຸ 65 ປີ, ຈາກເມືອງຫາຍຟອງ, ມີໄຂ້ສູງ 38-39.5 ອົງສາເຊນຊຽດ, ອ່ອນເພຍ, ແລະ ໃຄ່ບວມ, ແດງ, ແລະ ເຈັບທົ່ວມືຂວາ, ແຂນສອກ, ແລະ ແຂນສ່ວນເທິງ. ຝາມື ແລະ ຫຼັງມືມີຕຸ່ມໜອງຫຼາຍບ່ອນປະກອບເປັນຈຸດຂະໜາດ 1x2 ຊມ ຢູ່ໜ້າຜິວໜັງ, ມີອາການຕຶງ, ແຂງ, ແລະ ມີນ້ຳສີເຫຼືອງໄຫຼອອກມາ.
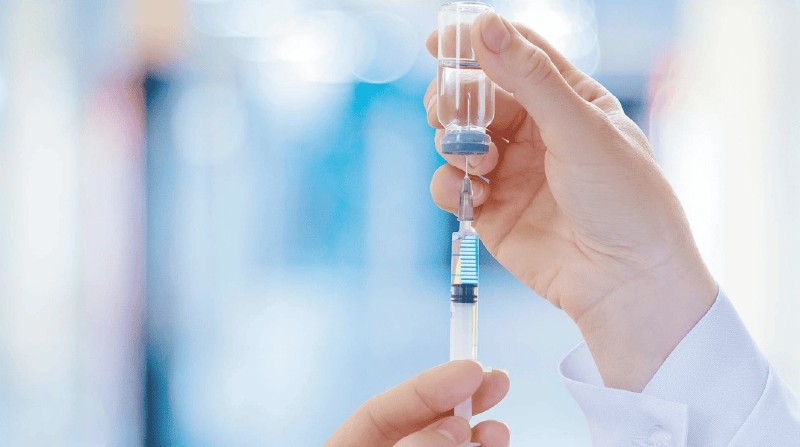 |
| ຫ້າມື້ຫຼັງຈາກຖືກໝາກັດນິ້ວຊີ້ມືຂວາຂອງລາວ, ຊາຍອາຍຸ 65 ປີຄົນໜຶ່ງໃນເມືອງຫ້ວຍຟອງ ໄດ້ມີໄຂ້ສູງ, ແຂນຂອງລາວໃຄ່ບວມ ແລະ ລາວໄດ້ຖືກນຳສົ່ງໂຮງໝໍ. |
ອີງຕາມປະຫວັດການແພດຂອງຄົນເຈັບ, ຫ້າມື້ກ່ອນເຂົ້າໂຮງໝໍ, ຄົນເຈັບໄດ້ຖືກໝາກັດທີ່ນິ້ວຊີ້ມືຂວາ, ເຊິ່ງເຮັດໃຫ້ມີບາດແຜເລັກນ້ອຍ ແລະ ມີເລືອດອອກເລັກນ້ອຍ. ຄົນເຈັບໄດ້ເຮັດຄວາມສະອາດບາດແຜດ້ວຍນ້ຳເກືອ.
ຫຼັງຈາກ 5 ມື້, ຄົນເຈັບມີອາການໃຄ່ບວມ ແລະ ເຈັບຢ່າງຮຸນແຮງຢູ່ດ້ານຫຼັງຂອງມືຂວາ, ໂດຍອາການໃຄ່ບວມຈະແຜ່ລາມໄປທາງແຂນ ແລະ ແຂນເທິງຢ່າງໄວວາ, ພ້ອມກັບໄຂ້ ແລະ ໜາວສັ່ນ.
ຄົນເຈັບຜູ້ທີ່ກິນຢາດ້ວຍຕົນເອງຢູ່ເຮືອນໂດຍທີ່ບໍ່ມີອາການດີຂຶ້ນ, ໄດ້ຖືກນຳສົ່ງໄປພະແນກພະຍາດຕິດຕໍ່ທາງລະບົບຍ່ອຍອາຫານ ແລະ ໄດ້ຮັບການວິນິດໄສວ່າເປັນພະຍາດອັກເສບຂອງມືຂວາ, ແຂນ ແລະ ແຂນສອກ, ໂດຍສົງໃສວ່າເປັນພະຍາດຕິດເຊື້ອໃນກະແສເລືອດ.
ຫຼັງຈາກການປິ່ນປົວດ້ວຍຢາຕ້ານເຊື້ອສອງມື້ທຳອິດ, ການຕິດເຊື້ອຍັງສືບຕໍ່ຮ້າຍແຮງຂຶ້ນ, ບໍລິເວນທີ່ອັກເສບສືບຕໍ່ແຜ່ລາມ, ແລະ ປອດອັກເສບສອງຝ່າຍໄດ້ປະກົດຕົວ.
ຄົນເຈັບໄດ້ຮັບການປິ່ນປົວສູງສຸດຕາມທີ່ທ່ານໝໍສັ່ງ, ແລະ ພະຍາບານໄດ້ໃຫ້ການດູແລຢ່າງເອົາໃຈໃສ່ ແລະ ອຸທິດຕົນ. ພະແນກພະຍາດຕິດຕໍ່ທາງລະບົບຍ່ອຍອາຫານ, ໂດຍປະສານງານກັບພະແນກການຖ່າຍພາບວິນິດໄສແບບແຊກແຊງ ແລະ ພະແນກການບາດເຈັບ ແລະ ການຜ່າຕັດຂາສ່ວນເທິງ, ສະຖາບັນການບາດເຈັບກະດູກ, ໄດ້ປະຕິບັດການກະຕຸ້ນການດູດເອົາຝີໃນສ່ວນຫຼັງຂອງມືຂວາ ແລະ ການຜ່າຕັດ ແລະ ການລະບາຍໜອງ.
ດ້ວຍການປິ່ນປົວ ແລະ ການດູແລຢ່າງໃກ້ຊິດ, ຄົນເຈັບຄ່ອຍໆມີອາການຄົງທີ່, ອາການໃຄ່ບວມຢູ່ມືຂວາ, ແຂນ ແລະ ແຂນສອກຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ບາດແຜຕາມຜິວໜັງຄ່ອຍໆຫາຍດີ, ແລະ ອຸນຫະພູມຮ່າງກາຍກັບຄືນສູ່ສະພາບປົກກະຕິ.
ອີງຕາມທ່ານໝໍ, ເຊວລູໄລຕິສ ແມ່ນການຕິດເຊື້ອຂອງເນື້ອເຍື່ອອ່ອນສ້ວຍແຫຼມ. ມັນມັກຈະເກີດຈາກເຊື້ອ Streptococcus ຫຼື Staphylococci. ກໍລະນີທີ່ບໍ່ຮຸນແຮງແມ່ນເກີດຈາກການຕິດເຊື້ອທ້ອງຖິ່ນ ແລະ ອາດຈະມີຜື່ນຂຶ້ນໃນບໍລິເວນຜິວໜັງ. ກໍລະນີຮ້າຍແຮງຈະເຮັດໃຫ້ມີໄຂ້ ແລະ ຕ່ອມນ້ຳເຫຼືອງໃນບໍລິເວນໃຄ່ບວມ, ແລະ ອາດຈະນຳໄປສູ່ການຕິດເຊື້ອໃນເລືອດ.
ໂລກເຊວລູໄລຕິສ ແມ່ນການຕິດເຊື້ອແບັກທີເຣຍທີ່ສົ່ງຜົນກະທົບຕໍ່ຊັ້ນຜິວໜັງທີ່ເລິກກວ່າ, ເຊິ່ງມັກຈະເກີດຂຶ້ນຢ່າງກະທັນຫັນ ແລະ ເປັນອັນຕະລາຍເຖິງຊີວິດຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ.
ຖ້າປະຊາຊົນສັງເກດເຫັນອາການຂອງພະຍາດ, ພວກເຂົາຄວນໄປສະຖານທີ່ປິ່ນປົວທີ່ມີຊື່ສຽງເພື່ອກວດ ແລະ ປິ່ນປົວເພື່ອຫຼີກເວັ້ນຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນທີ່ເປັນອັນຕະລາຍ.
ກວດພົບມະເຮັງປອດຢູ່ພື້ນຫລັງຂອງເສັ້ນເລືອດຫົວໃຈ.
ທ່ານ ຕິນ, ອາຍຸ 76 ປີ, ໄອເປັນເລືອດ ແລະ ໄດ້ຮັບການກວດພົບວ່າເປັນມະເຮັງປອດ. ກ່ອນການຜ່າຕັດ, ທ່ານໝໍໄດ້ຄົ້ນພົບວ່າລາວຍັງມີອາການທີ່ສົ່ງຜົນກະທົບຕໍ່ເສັ້ນເລືອດແດງຫົວໃຈສາມສາຂາ, ເຊິ່ງເຮັດໃຫ້ມີຄວາມສ່ຽງຕໍ່ການເປັນພະຍາດຫົວໃຈວາຍ.
ໜຶ່ງເດືອນກ່ອນໜ້ານີ້, ທ້າວ ຕິນ (ອາໄສຢູ່ແຂວງ ເລີມດົ່ງ ) ໄດ້ໄອເປັນເລືອດເປັນບາງຄັ້ງຄາວ. ຄວາມຖີ່ຂອງການໄອຂອງລາວເພີ່ມຂຶ້ນ, ເຮັດໃຫ້ລາວຕ້ອງໄປພົບແພດທີ່ໂຮງໝໍທົ່ວໄປຕາມອານໃນນະຄອນໂຮ່ຈິມິນ. ທ່ານໝໍໄດ້ສັ່ງໃຫ້ຖ່າຍຮູບເອັກຊະເຣໜ້າເອິກ, ສະແກນອັລຕຣາຊາວໜ້າເອິກ ແລະ ທ້ອງ, ແລະ ສະແກນ CT ໜ້າເອິກ, ເຊິ່ງພົບເນື້ອງອກຂະໜາດ 2x3 ຊມ ຢູ່ກ້ອນລຸ່ມຂອງປອດຂວາຂອງລາວ, ເຊິ່ງສົງໃສວ່າເປັນເນື້ອງອກຮ້າຍ. ການກວດຊີ້ນສ່ວນຜ່ານໜ້າເອິກ (ການກວດຊີ້ນສ່ວນຜ່ານຝາໜ້າເອິກ) ຢືນຢັນວ່າເນື້ອງອກເປັນມະເຮັງ.
ອີງຕາມທ່ານໝໍ ຫງວຽນແອງຢຸງ, ຫົວໜ້າພະແນກຜ່າຕັດຫົວໃຈ ແລະ ປອດ ທີ່ສູນຜ່າຕັດຫົວໃຈ ແລະ ປອດ, ໂຮງໝໍທົ່ວໄປຕາມແອງ ໃນນະຄອນໂຮ່ຈິມິນ, ທີມງານຜ່າຕັດໄດ້ວາງແຜນທີ່ຈະເອົາປອດສ່ວນລຸ່ມຂວາອອກທັງໝົດ ເພື່ອປ້ອງກັນບໍ່ໃຫ້ຈຸລັງມະເຮັງແຜ່ລາມ.
ກ່ອນການຜ່າຕັດ, ລາວໄດ້ຮັບການກວດທາງຄລີນິກເພື່ອປະເມີນການເຮັດວຽກຂອງຫົວໃຈຂອງລາວ. ຜົນໄດ້ຮັບສະແດງໃຫ້ເຫັນວ່າລາວເປັນພະຍາດຫົວໃຈລົ້ມເຫຼວຮ້າຍແຮງ (ການເຮັດວຽກຂອງຫົວໃຈ - EF - ມີພຽງແຕ່ 20%, ເມື່ອທຽບກັບ >50% ສຳລັບຄົນປົກກະຕິ).
ຄົນເຈັບໄດ້ຮັບການກວດເສັ້ນເລືອດຫົວໃຈເພື່ອກວດຫາສາເຫດ, ເຊິ່ງສະແດງໃຫ້ເຫັນວ່າເສັ້ນເລືອດຫົວໃຈສາມເສັ້ນແຄບລົງເກືອບໝົດ (80-90%). ການປຶກສາຫາລືກ່ຽວກັບການຜ່າຕັດຫົວໃຈແລະຫຼອດເລືອດ, ຫົວໃຈ, ແລະ ຜູ້ຊ່ຽວຊານດ້ານການຜ່າຕັດຫົວໃຈໄດ້ຈັດຂຶ້ນເພື່ອຊອກຫາແຜນການປິ່ນປົວທີ່ເໝາະສົມທີ່ສຸດສຳລັບທ່ານ Tin.
ທ່ານໝໍ ຢຸງ ໄດ້ແບ່ງປັນວ່າ ເມື່ອຄົນເຈັບເປັນພະຍາດຫຼອດເລືອດຫົວໃຈຕີບທີ່ສັບສົນຍ້ອນຫົວໃຈລົ້ມເຫຼວ ຫຼື ເປັນພະຍາດຫົວໃຈວາຍທີ່ຂົ່ມຂູ່, ການຜ່າຕັດເອົາເນື້ອງອກອອກຈາກປອດບໍ່ສາມາດປະຕິບັດໄດ້. ດັ່ງນັ້ນ, ທ່ານໝໍຈຶ່ງພະຍາຍາມຟື້ນຟູການໄຫຼວຽນຂອງເລືອດໄປຫາຫົວໃຈກ່ອນ, ລໍຖ້າໃຫ້ການເຮັດວຽກຂອງຫົວໃຈໝັ້ນຄົງກ່ອນຈຶ່ງຈະປິ່ນປົວເນື້ອງອກໃນປອດ.
ອີງຕາມທ່ານໝໍ, ພະຍາດຫຼອດເລືອດຫົວໃຈຕີບຊໍາເຮື້ອມັກຈະເກີດຂຶ້ນຢ່າງງຽບໆ ແລະ ເກີດຂຶ້ນເປັນເວລາຫຼາຍທົດສະວັດ, ໂດຍມີອາການໜ້ອຍ. ອາການຕ່າງໆຈະປາກົດຂຶ້ນເມື່ອພະຍາດຮ້າຍແຮງຂຶ້ນຕາມການເວລາ.
ດັ່ງນັ້ນ, ທຸກໆຄົນ, ໂດຍສະເພາະຜູ້ທີ່ມີປັດໄຈສ່ຽງຕໍ່ການເປັນພະຍາດຫຼອດເລືອດຫົວໃຈຕີບເຊັ່ນ: ອາຍຸສູງ, ມີປະຫວັດຄອບຄົວເປັນພະຍາດຫົວໃຈແລະຫຼອດເລືອດໃນໄລຍະຕົ້ນໆ, ນ້ຳໜັກເກີນ ຫຼື ເປັນໂລກອ້ວນ, ວິຖີຊີວິດທີ່ບໍ່ຄ່ອຍເຄື່ອນໄຫວ, ຄວາມຕຶງຄຽດເລື້ອຍໆ, ອາຫານທີ່ບໍ່ດີຕໍ່ສຸຂະພາບ, ການຢຸດຫາຍໃຈຂະນະນອນຫຼັບ, ພະຍາດທາງການແພດບາງຊະນິດເຊັ່ນ: ພະຍາດໝາກໄຂ່ຫຼັງວາຍຊຳເຮື້ອ, ພະຍາດເບົາຫວານ, ພະຍາດພູມຕ້ານທານຕົນເອງ (ໂລກຂໍ້ອັກເສບຮູມາຕອຍ, ພະຍາດລູປຸສ ເອຣີທີມາໂຕຊັສ, ພະຍາດຜິວໜັງແຂງຕົວ, ແລະອື່ນໆ), ໄຂມັນໃນເລືອດໃນຄອບຄົວ, ແລະອື່ນໆ, ຄວນກວດສຸຂະພາບເປັນປະຈຳເພື່ອກວດພົບແຕ່ຫົວທີ ແລະ ປິ່ນປົວໃຫ້ທັນເວລາ.
ການເປັນພິດຂອງອາລູມີນຽມຍ້ອນວິທີແກ້ໄຂແບບພື້ນເມືອງ.
ທ່ານໝໍຢູ່ໂຮງໝໍແບັກມາຍ ບໍ່ດົນມານີ້ໄດ້ປິ່ນປົວຄົນເຈັບຍິງອາຍຸ 64 ປີ ຈາກແຂວງແທງຮວາ ຜູ້ທີ່ເປັນພິດຈາກອາລູມີນຽມ, ແຕ່ໂຊກດີທີ່ອະໄວຍະວະຂອງນາງບໍ່ໄດ້ຮັບຄວາມເສຍຫາຍ.
ອີງຕາມທ່ານດຣ. Nguyen Trung Nguyen, ຜູ້ອຳນວຍການສູນຄວບຄຸມສານພິດຢູ່ໂຮງໝໍ Bach Mai, ສອງເດືອນກ່ອນເຂົ້າຮັບການປິ່ນປົວ, ຄົນເຈັບ MTL (ເກີດໃນປີ 1960) ມີອາການຄັນຢູ່ຕາມຝາຕີນ, ມື ແລະ ທົ່ວຮ່າງກາຍໂດຍບໍ່ມີຜື່ນ ຫຼື ຜື່ນຄັນໃດໆ. ນາງໄດ້ປຶກສາກັບແພດຫຼາຍຄົນ, ລວມທັງຜູ້ຊ່ຽວຊານດ້ານອາການແພ້, ແຕ່ບໍ່ປະສົບຜົນສຳເລັດ.
ຫຼັງຈາກເກັບປະຫວັດທາງການແພດຂອງຄົນເຈັບ, ທ່ານໝໍໄດ້ຮູ້ວ່າຄົນເຈັບໄດ້ໃຊ້ສານອະລູມິນຽມມາຫຼາຍປີເພື່ອປິ່ນປົວກິ່ນຕົວ, ດັ່ງນັ້ນຄົນເຈັບຈຶ່ງຖືກສັ່ງໃຫ້ກວດສຸຂະພາບ. ຜົນການກວດສະແດງໃຫ້ເຫັນວ່າຄວາມເຂັ້ມຂຸ້ນຂອງອາລູມິນຽມໃນເລືອດ ແລະ ປັດສະວະສູງກວ່າລະດັບທີ່ອະນຸຍາດ.
ອີງຕາມມາດຕະຖານ, ຄວາມເຂັ້ມຂຸ້ນຂອງອາລູມີນຽມໃນເລືອດບໍ່ຄວນເກີນ 12 mcg/ລິດ ແລະ ໃນນໍ້າຍ່ຽວຄວນຈະຕໍ່າກວ່າ 12 mcg/24 ຊົ່ວໂມງ. ສຳລັບຄົນເຈັບທີ່ເປັນພະຍາດໝາກໄຂ່ຫຼັງອັກເສບຊຳເຮື້ອ, ລະດັບເລືອດແມ່ນ 12.5 mcg/ລິດ ແລະ ລະດັບນໍ້າຍ່ຽວແມ່ນ 47.37 mcg/24 ຊົ່ວໂມງ. ສິ່ງທີ່ໜ້າສັງເກດແມ່ນການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງຂອງຄົນເຈັບຍັງຄົງເປັນປົກກະຕິ, ຊຶ່ງໝາຍຄວາມວ່າຄວາມເຂັ້ມຂຸ້ນຂອງອາລູມີນຽມທີ່ເພີ່ມຂຶ້ນໃນຮ່າງກາຍບໍ່ແມ່ນຍ້ອນໝາກໄຂ່ຫຼັງລົ້ມເຫຼວ.
ຄົນເຈັບ MTL ໄດ້ແບ່ງປັນວ່າ ເປັນເວລາປະມານ 10 ປີ, ນາງໄດ້ໃຊ້ສານສົ້ມຄົ່ວເປັນປະຈຳ, ບົດເປັນຜົງ, ແລະ ທາໃສ່ຂີ້ແຮ້ຂອງນາງມື້ລະສອງເທື່ອເພື່ອປິ່ນປົວກິ່ນຕົວ. ນີ້ແມ່ນຢາພື້ນເມືອງທີ່ຫຼາຍຄົນໃຊ້ ແລະ ແຜ່ຂະຫຍາຍ. ຕົວນາງເອງບໍ່ເຄີຍຄິດກ່ຽວກັບຄວາມສ່ຽງຂອງການເປັນພິດ.
ຜູ້ອຳນວຍການສູນຄວບຄຸມສານພິດກ່າວວ່າ ນີ້ແມ່ນກໍລະນີທີ່ຫາຍາກຫຼາຍ, ເປັນຄັ້ງທຳອິດທີ່ສູນໄດ້ຮັບກໍລະນີການເປັນພິດຈາກອາລູມີນຽມຈາກແຫຼ່ງພາຍນອກທີ່ເຂົ້າທາງຜິວໜັງ, ແລະ ສາເຫດແມ່ນສິ່ງທີ່ຄຸ້ນເຄີຍ, ພົບເຫັນທົ່ວໄປ, ແລະ ນຳໃຊ້ຢ່າງກວ້າງຂວາງຄື: ອາລູມີນຽມ, ເຊິ່ງແມ່ນໂພແທດຊຽມອາລູມີນຽມຊັນເຟດ.
ໃນຄວາມເປັນຈິງ, ສານປະກອບອາລູມີນຽມຍັງຖືກນໍາໃຊ້ໃນຢາແລະຢາປົວພະຍາດ, ເຊັ່ນໃນຢາທີ່ເຄືອບເຍື່ອເມືອກກະເພາະອາຫານແລະລໍາໄສ້ນ້ອຍເພື່ອປິ່ນປົວພະຍາດກະເພາະອາຫານແລະເພື່ອກໍາຈັດກິ່ນຕົວ.
ອາລູມີນຽມ ແລະ ສານປະກອບຂອງມັນຍັງຖືກນໍາໃຊ້ທົ່ວໄປໃນສານເຕີມແຕ່ງອາຫານ, ຢາ, ຜະລິດຕະພັນອຸປະໂພກບໍລິໂພກ (ເຊັ່ນ: ເຄື່ອງຄົວ) ແລະ ການບໍາບັດນໍ້າດື່ມ (ສານຕົກຕະກອນນໍ້າ, ແລະອື່ນໆ).
ເຖິງຢ່າງໃດກໍ່ຕາມ, ອີງຕາມການສຶກສາມາຮອດປະຈຸບັນ, ປະລິມານອາລູມີນຽມທີ່ເຂົ້າສູ່ຮ່າງກາຍຈາກແຫຼ່ງເຫຼົ່ານີ້ແມ່ນບໍ່ສຳຄັນ, ໂດຍມີເງື່ອນໄຂວ່າຜະລິດຕະພັນ, ສານເຕີມແຕ່ງ ແລະ ຢາແມ່ນຜະລິດຕາມມາດຕະຖານ ແລະ ນຳໃຊ້ຕາມທີ່ໄດ້ແນະນຳ ແລະ ໃນປະລິມານທີ່ຖືກຕ້ອງ.
ການເປັນພິດຂອງອາລູມີນຽມມັກເກີດຂຶ້ນໃນສະພາບແວດລ້ອມການເຮັດວຽກ ແລະ ອຸດສາຫະກຳຕ່າງໆ. ຜູ້ທີ່ມັກຈະສຳຜັດກັບອາລູມີນຽມ, ສູດດົມຝຸ່ນອາລູມີນຽມ, ຫຼື ກືນກິນມັນມັກຈະມີຄວາມສ່ຽງສູງ. ບຸກຄົນທີ່ເປັນພະຍາດໝາກໄຂ່ຫຼັງວາຍ ຫຼື ຜູ້ທີ່ກຳລັງຟອກເລືອດມີຄວາມສ່ຽງສູງຕໍ່ການເປັນພິດຂອງອາລູມີນຽມ.
ກໍລະນີນີ້ກ່ຽວຂ້ອງກັບການເຈາະຜ່ານຜິວໜັງ, ແລະການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງແມ່ນປົກກະຕິໝົດ, ເຊິ່ງຫາຍາກຫຼາຍ. ເມື່ອອາລູມີນຽມເຂົ້າສູ່ຮ່າງກາຍ, ມັນຈະສະສົມ ແລະ ຜູກມັດກັບກະດູກຢ່າງແໜ້ນໜາ, ເຮັດໃຫ້ການກຳຈັດອອກຈາກຮ່າງກາຍຍາກ ແລະ ໃຊ້ເວລາຫຼາຍ.
ນອກຈາກນັ້ນ, ການເປັນພິດຂອງອາລູມີນຽມເຮັດໃຫ້ເກີດພະຍາດເລືອດຈາງ hypochromic ຄ້າຍຄືກັບການຂາດທາດເຫຼັກແຕ່ບໍ່ສາມາດປິ່ນປົວໄດ້, ນຳໄປສູ່ພະຍາດກະດູກອ່ອນ ແລະ ພະຍາດສະໝອງອັກເສບ (ສະແດງອອກໂດຍຄວາມຜິດປົກກະຕິໃນການເວົ້າ, ມີຄວາມຫຍຸ້ງຍາກໃນການເວົ້າ, ເວົ້າຕິດຂັດ, ມີການກາຍພັນ, ການກວດຈັບໄຟຟ້າສະໝອງຜິດປົກກະຕິ, ກ້າມຊີ້ນກະຕຸກ, ຊັກ, ສະໝອງເສື່ອມ, ແລະ ມີຄວາມຫຍຸ້ງຍາກໃນການຮັກສາທ່າທາງ ແລະ ການດຸ່ນດ່ຽງ).
ໃນກໍລະນີທີ່ຄົນເຈັບໃຊ້ຫີນອະລູມິນຽມແຫ້ງ ແລະ ຜົງທາໃສ່ຜິວໜັງເປັນເວລາຫຼາຍປີ, ມັນເປັນເລື່ອງທີ່ຫຼີກລ່ຽງບໍ່ໄດ້ທີ່ຜິວໜັງຂອງເຂົາເຈົ້າຈະມີອາການອັກເສບ, ສິວ, ຫຼື ຮອຍຂີດຂ່ວນ, ເຮັດໃຫ້ອາລູມິນຽມດູດຊຶມເຂົ້າສູ່ຮ່າງກາຍໄດ້ງ່າຍຂຶ້ນ. ນີ້ອາດເປັນສາເຫດຂອງການເປັນພິດອາລູມິນຽມ.
ທ່ານໝໍຫງວຽນແນະນຳວ່າຄົນບໍ່ຄວນທາອະລູມີນຽມໃສ່ຜິວໜັງເປັນເວລາດົນ ແລະ ຄວນໃຊ້ຜະລິດຕະພັນດູແລຜິວໜັງທີ່ປອດໄພແທນ.






![[ຮູບພາບ] ທ່ານເລຂາທິການໃຫຍ່ ແລະ ປະທານປະເທດ ໂຕ ແລມ ເປັນປະທານກອງປະຊຸມກ່ຽວກັບການກະກຽມສຳລັບການທົບທວນຄືນໜຶ່ງປີຂອງການດຳເນີນງານຂອງລະບົບລັດຖະບານສາມຊັ້ນ.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/06/02/1780391821195_a1-bnd-4595-9717-jpg.webp)




































































































(0)