Пациент обратился в больницу для планового медицинского осмотра, как того требует отделение, но записался на дополнительное обследование сердечно-сосудистой системы из-за периодических учащенных сердцебиений и болей в левой части груди, и внезапно у него обнаружили аномальное образование в легком.
Медицинские новости от 12 января: медицинский осмотр выявил редкий дефект лёгких
Пациент обратился в больницу для планового медицинского осмотра, как того требует отделение, но записался на дополнительное обследование сердечно-сосудистой системы из-за периодических учащенных сердцебиений и болей в левой части груди, и внезапно у него обнаружили аномальное образование в легком.
Медицинское обследование выявляет редкие дефекты легких и риск рака
Недавно в многопрофильную больницу Медлатек поступил г-н В.В.Д. (45 лет, банковский служащий) для планового медицинского осмотра в соответствии с требованиями отделения, и у него неожиданно диагностировали изолированное заболевание нижней доли левого легкого.
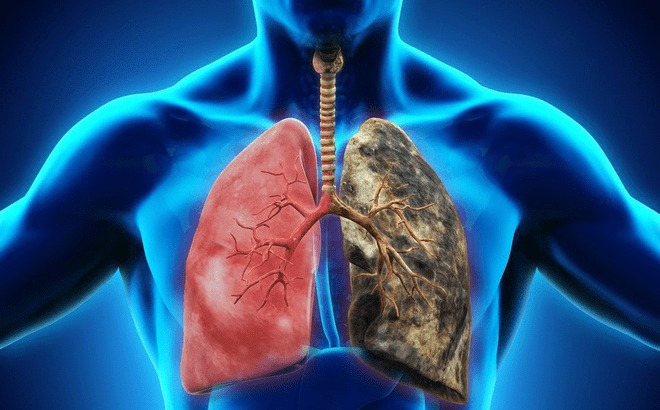 |
| Секвестрация лёгких — редкая врождённая аномалия, встречающаяся всего в 0,15–6,4% случаев. Иллюстративное фото. |
В анамнезе установлено, что у отца г-на Д. был рак лёгких, и он сам курил. Недавно, в связи с болью в левой части грудной клетки и учащённым сердцебиением, г-н Д. записался на дополнительное обследование сердечно-сосудистой системы в дополнение к обследованиям, включённым в пакет обследований, проводимых в отделении.
Результаты рентгенографии грудной клетки выявили затемнение в нижней части левого лёгкого. КТ грудной клетки без введения контраста выявила плотную массу в нижней части левого лёгкого с неровными краями и чёткими границами, размерами 21x28x37 мм, без заполненных воздухом бронхов, а также увеличенный до 7 мм лимфатический узел, что послужило основанием для обследования на предмет опухоли в нижней части левого лёгкого.
Для дифференциальной диагностики пациенту была назначена КТ органов грудной и брюшной полости с введением контрастного вещества. Результаты показали, что в сегменте S6 нижней части левого лёгкого имеется плотный узел, значительно усиливающий контраст после введения контрастного вещества, а также аномальный кровеносный сосуд диаметром 5 мм, ответвляющийся от аорты к питающей артерии.
На основании результатов визуализационной диагностики врач поставил пациенту диагноз: изолированное поражение нижней доли левого лёгкого. Г-ну Д. рекомендовано раннее хирургическое вмешательство и регулярные наблюдения каждые 3–6 месяцев.
По словам доктора Тран Тхи Тху из отделения диагностической визуализации системы здравоохранения Medlatec, изолированное легкое является редкой врожденной аномалией, составляющей всего 0,15–6,4%.
Это состояние диспластической легочной паренхимы, кровоснабжаемой системными артериями без связи с трахеобронхиальным деревом, что приводит к изменениям в структуре и функции дыхательной системы.
Долевая секвестрация (75–85%): часто встречается у детей старшего возраста и взрослых с типичными симптомами острой или рецидивирующей пневмонии. Большинство этих поражений локализуется рядом с диафрагмой или задним базальным сегментом левой нижней доли, а дренирующая вена впадает в лёгочную вену.
Экстралобарная секвестрация (15–25%): часто встречается у новорожденных и проявляется такими симптомами, как дыхательная недостаточность, цианоз или инфекция. Венозный отток осуществляется в системные вены и правое предсердие.
Заболевание формируется, когда добавочный зачаток легкого развивается ниже нормальных зачатков легкого и получает кровоснабжение из примитивных сосудов передней кишки.
Если добавочная лёгочная зачаток развивается до формирования плевры, то и нормальная лёгочная ткань, и изолированная лёгочная ткань будут окружены одной и той же плеврой, что приводит к внутридолевому изолированному лёгкому. И наоборот, изолированная лёгочная ткань имеет собственную плевру, что приводит к внедолевому изолированному лёгкому.
Доктор Ту предупредил, что при отсутствии лечения изолированное легкое может привести к серьезным осложнениям, таким как местное воспаление, кашель с кровью, рецидивирующие инфекции и риск злокачественной опухоли, в том числе рака легких.
При секвестрации лёгких хирургическое вмешательство является основным методом лечения, помогающим предотвратить рецидив инфекции, кровохарканье и риск злокачественных новообразований. Также могут быть рассмотрены такие вмешательства, как эмболизация.
Поскольку клинические симптомы заболевания зачастую нечеткие, регулярные медицинские осмотры в авторитетных медицинских учреждениях с командой высококвалифицированных врачей крайне необходимы для раннего выявления заболевания и, таким образом, оперативного вмешательства, повышения вероятности успешного лечения и минимизации осложнений.
Что нужно знать о врожденных легочных кистозных аномалиях у плодов
Г-жа Лань, 33 года, во время ультразвукового исследования на 23-й неделе обнаружила в левом легком плода яркое образование размерами 45x30x32 мм, содержащее множество мелких кист размером от 1 до 6 мм внутри.
По словам врачей, эта масса сместила сердце плода вправо и кровоснабжалась из лёгочной артерии. Однако признаков жидкости в полостях тела не наблюдалось, а амниотическая жидкость была в пределах нормы. Врачи диагностировали у плода кистозную аденоматозную гиперплазию левого лёгкого, однако осложнений в виде отёка плода или сердечной недостаточности не наблюдалось.
Кистозно-аденоматозная гиперплазия лёгких (также известная как врождённый аденоматозный порок развития лёгких) — это заболевание, при котором на эмбриональной стадии формируется аномальная лёгочная ткань. Эта ткань не функционирует как нормальное лёгкое, обычно встречается только в одной доле лёгкого и может развиваться в кистозные или солидные образования.
В настоящее время беременность г-жи Лань составляет 28 недель, размер кисты не изменился, а другие показатели стабильны. Доктор Нги прогнозирует благоприятный исход, не требующий медикаментозного лечения или специального лечения, достаточно лишь тщательного наблюдения до родов.
После рождения врач проведет КТ грудной клетки, чтобы оценить размер поражения и определить время хирургического удаления, чтобы избежать риска рецидива инфекции легких и предотвратить возможность прогрессирования рака легких в будущем.
Г-жа Ви, 28 лет, была беременна впервые. Во время УЗИ на 18-й неделе в левом легком также было обнаружено образование размером 25x15x26 мм.
Однако эта масса не смещала сердце, и признаков отёка или фетального дистресса не наблюдалось. В течение следующих недель масса немного увеличилась в размерах, а затем уменьшилась до 14x8x13 мм.
К 37-й неделе УЗИ больше не обнаруживало гиперфлюоресцентной массы, и на 39-й неделе ребенок родился естественным путем. Ребенок родился здоровым, с хорошим дыханием, а в три месяца КТ грудной клетки показала совершенно нормальные легкие.
Доктор Нгуен Тхи Монг Нги из Центра фетальной медицины больницы общего профиля Там Ань в городе Хошимин сообщила, что врожденные кисты легких изменяются в размерах на протяжении беременности и часто обнаруживаются с помощью УЗИ по проявлению яркой массы, которая может содержать или не содержать кисту внутри в области грудной клетки плода.
Размеры образования могут оставаться стабильными, увеличиваться параллельно с ростом плода или даже уменьшаться или исчезать в течение третьего триместра.
В большинстве случаев исход благоприятный. Однако около 10% опухолей достигают слишком больших размеров, угрожая жизни плода. Когда опухоль слишком большая, она может вызвать гипоплазию лёгких (недоразвитие лёгких), сдавливать кровеносные сосуды, увеличивая нагрузку на сердце и приводя к сердечной недостаточности, отёкам плода или препятствовать плоду заглатывать околоплодные воды, вызывая многоводие.
Врожденные аденоматозные пороки развития легких подразделяются на пять типов, от типа 0 до типа 4. Тип 0 встречается очень редко и обычно приводит к смерти после рождения, тогда как тип 4 несет риск прогрессирования до рака легких в более позднем возрасте.
Причина заболевания неизвестна, оно не связано с расой, возрастом матери, генетическими или хромосомными аномалиями и не является наследственным (за исключением некоторых случаев типа 4, связанных с синдромом семейной плеоморфной миелопролиферативной неоплазии).
По словам доктора Нги, за плодами с кистозными пороками развития легких необходимо тщательное наблюдение с помощью пренатального УЗИ, чтобы определить тип, размер, местоположение и кровоснабжение опухоли, а также оценить другие аномалии органов.
В сложных случаях использование МРТ может помочь более точно оценить состояние плода. В зависимости от состояния плода и беременной женщины врач может принять решение о вмешательстве во время беременности или о тщательном наблюдении до родов и вмешательстве после них.
Если киста небольшая и не влияет на сердце и не вызывает водянку плода, врач обычно продолжает наблюдение за ребёнком после рождения. В большинстве случаев у ребёнка не возникает проблем с дыханием, и кисту можно удалить хирургическим путём в течение 6–9 месяцев после рождения.
Напротив, если киста быстро растет и становится большой, что обычно происходит между 20-й и 28-й неделями беременности, требуется немедленное лечение, чтобы избежать таких рисков, как отек плода, сердечная недостаточность или смерть.
Доктор Нги рекомендует беременным женщинам регулярно проходить профилактические осмотры для раннего выявления легочных кист. Это помогает врачам внимательно следить за здоровьем плода и беременной женщины, тем самым предоставляя своевременные планы лечения для защиты здоровья как матери, так и ребенка.
Девочка с эпилепсией, вызванной церебральной сосудистой мальформацией
По информации из больницы общего профиля Сань Пон, два года назад у ребенка в Ханое диагностировали церебральную сосудистую мальформацию — причину эпилепсии, но медикаментозное лечение оказалось неэффективным.
Ранее ребенка перевели в центральную больницу, однако врач не стал вмешиваться, поскольку порок развития еще не кровоточил, а лечение могло вызвать опасные осложнения.
В начале января пациентку доставили в больницу «Сань Пон». Врачи определили, что порок развития представляет опасность: в случае отсутствия лечения существует риск кровоизлияния в мозг, которое может привести к смерти.
Команда провела вмешательство с помощью системы цифровой субтракционной ангиографии, которая позволила точно определить повреждённые кровеносные сосуды и установить катетер от бедренной артерии к мальформации. Через 45 минут вмешательство прошло успешно: пациентка пришла в сознание, не испытывала боли и находилась в стабильном состоянии.
Доцент, доктор Фам Хонг Дык рассказал, что церебральная артериовенозная мальформация (АВМ) — это врожденная аномалия кровеносных сосудов головного мозга, возникающая с 4-й по 8-ю неделю беременности.
Эти кровеносные сосуды соединяют артерии и вены, минуя капилляры, и не снабжают кровью паренхиму мозга. Их разрыв приводит к кровоизлиянию в мозг, которое можно сравнить с «бомбой замедленного действия» в мозге.
Наиболее опасным осложнением АВМ является кровоизлияние в мозг, которое может привести к летальному исходу при отсутствии своевременного обнаружения и лечения. Симптомы включают сильную головную боль, тошноту, рвоту, слабость в конечностях, искривление рта, затруднение речи и нечеткость зрения. Вторым осложнением является эпилепсия с судорогами, скованностью и потерей сознания.
Кроме того, признаками заболевания могут быть постоянные головные боли или церебральная ишемия (слабость конечностей, нарушения чувствительности, затуманивание зрения). При отсутствии лечения заболевание может привести к длительному параличу, резистентной эпилепсии или смерти.
Пациенты могут пройти скрининг на предмет церебральных сосудистых мальформаций с помощью КТ, МРТ, МРА или цифровой субтракционной ангиографии. Лечение включает эмболизацию, хирургическое вмешательство, радиохирургию или их комбинацию. В частности, сосудистое вмешательство является малоинвазивным и эффективным методом, который позволяет сократить сроки пребывания в стационаре.
Источник: https://baodautu.vn/tin-moi-y-te-ngay-121-kham-suc-khoe-phat-hien-di-tat-phoi-hiem-gap-d240295.html
































































































Комментарий (0)