Η ασθενής NTT μεταφέρθηκε στο Ογκολογικό Νοσοκομείο του Ανόι από την οικογένειά της λόγω ταχείας διεύρυνσης της κοιλιάς, τάσης και παραμόρφωσης στο δεξιό υποχόνδριο και την περιοχή των πλευρών τους τελευταίους 3 μήνες. Η ασθενής είχε ιστορικό χρόνιας πνευμονίας, μέτρια φυσική κατάσταση και κανένα ιστορικό καρκίνου. Ο γιατρός την εξέτασε κλινικά και διαπίστωσε μια μεγάλη, σφιχτή μάζα με σχετικά σαφή όρια και περιορισμένη κινητικότητα στο δεξί ισχίο και την οσφυϊκή περιοχή.
Τα αποτελέσματα της διαγνωστικής απεικόνισης (αξονική τομογραφία κοιλίας με σκιαγραφικό) έδειξαν οπισθοπεριτοναϊκή μάζα, διαστάσεων 28 × 15 cm, με μικτή δομή λίπους και συμπαγούς ιστού, που πιέζει τα κοιλιακά όργανα αλλά δεν εμφανίζει σημάδια διήθησης γειτονικών οργάνων. Συνδυάζοντας κλινικά και απεικονιστικά δεδομένα, ο ασθενής διαγνώστηκε με οπισθοπεριτοναϊκό λιποσάρκωμα.
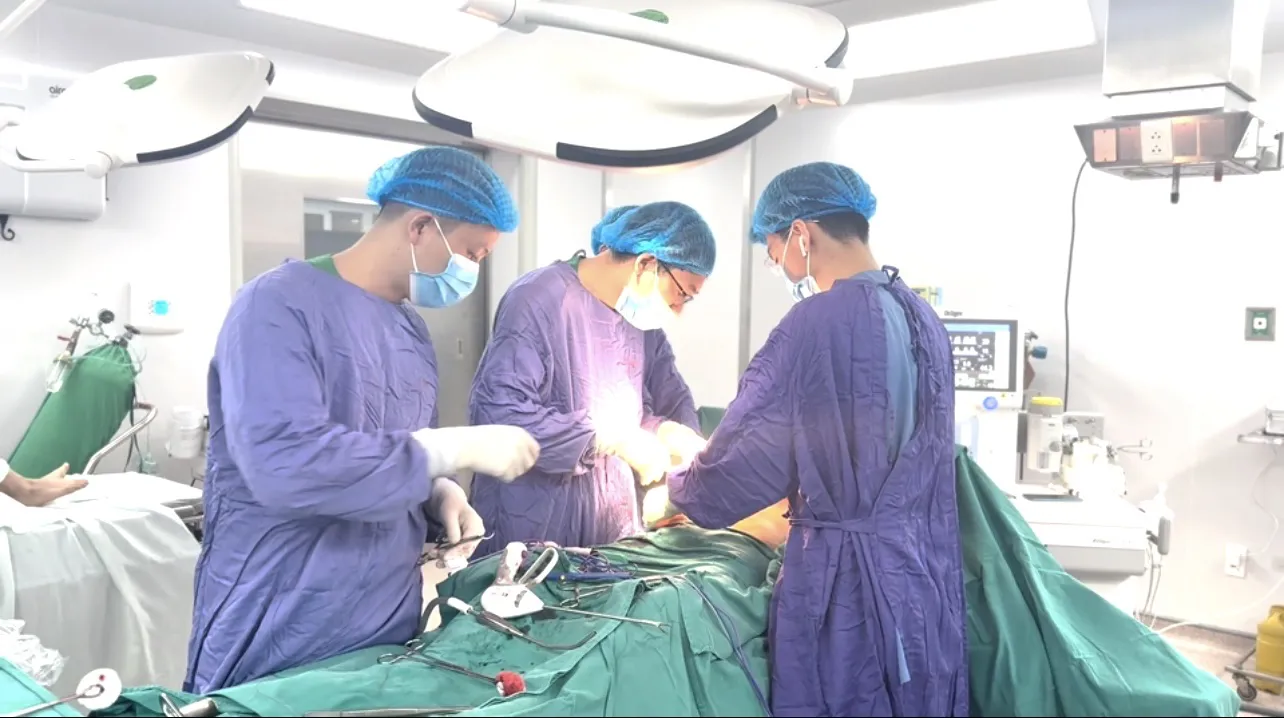
Οι γιατροί αξιολόγησαν ότι η περίπτωση ήταν υψηλού κινδύνου λόγω της προχωρημένης ηλικίας του ασθενούς, της υποκείμενης αναπνευστικής νόσου και του μεγάλου όγκου που διηθεί τους μύες του κοιλιακού τοιχώματος. Επιπλέον, προβλέφθηκε ο κίνδυνος μαζικής απώλειας αίματος και αιμοδυναμικών διαταραχών κατά τη διάρκεια της χειρουργικής επέμβασης. Μετά από διεπιστημονική διαβούλευση, οι γιατροί υπέδειξαν ριζική χειρουργική επέμβαση αφαίρεσης του όγκου για τον ασθενή.
Αμέσως μετά, η χειρουργική ομάδα άνοιξε την κοιλιά κατά μήκος της μέσης γραμμής πάνω και κάτω από τον ομφαλό, εκτεινόμενη προς τα δεξιά, η τομή είχε μήκος περίπου 30 εκ. Κατά τη διάρκεια της χειρουργικής επέμβασης, ο ασθενής είχε μια ωχροκίτρινη μάζα, που διηθεί τον δεξιό ψοΐτη μυ, χωρίς να διηθεί τα όργανα, αλλά ο όγκος είχε ασαφή όρια, διηθώντας μεταξύ των οργάνων και της περιτονίας του κοιλιακού τοιχώματος, επομένως η ανατομή αντιμετώπισε πολλές δυσκολίες.
Ο χειρουργός πραγματοποίησε προσεκτικά την ανατομική τομή κατά μήκος του ανατομικού επιπέδου, ελέγχοντας τα μικρά αιμοφόρα αγγεία για να αποφύγει βλάβη στα γύρω όργανα. Ολόκληρος ο όγκος αφαιρέθηκε άθικτος, με βάρος σχεδόν 4 κιλά και διαστάσεις 28 x 15 εκ. Ο ασθενής έχασε περίπου 300 ml αίματος και δεν χρειάστηκε μετάγγιση αίματος κατά τη διάρκεια της χειρουργικής επέμβασης.
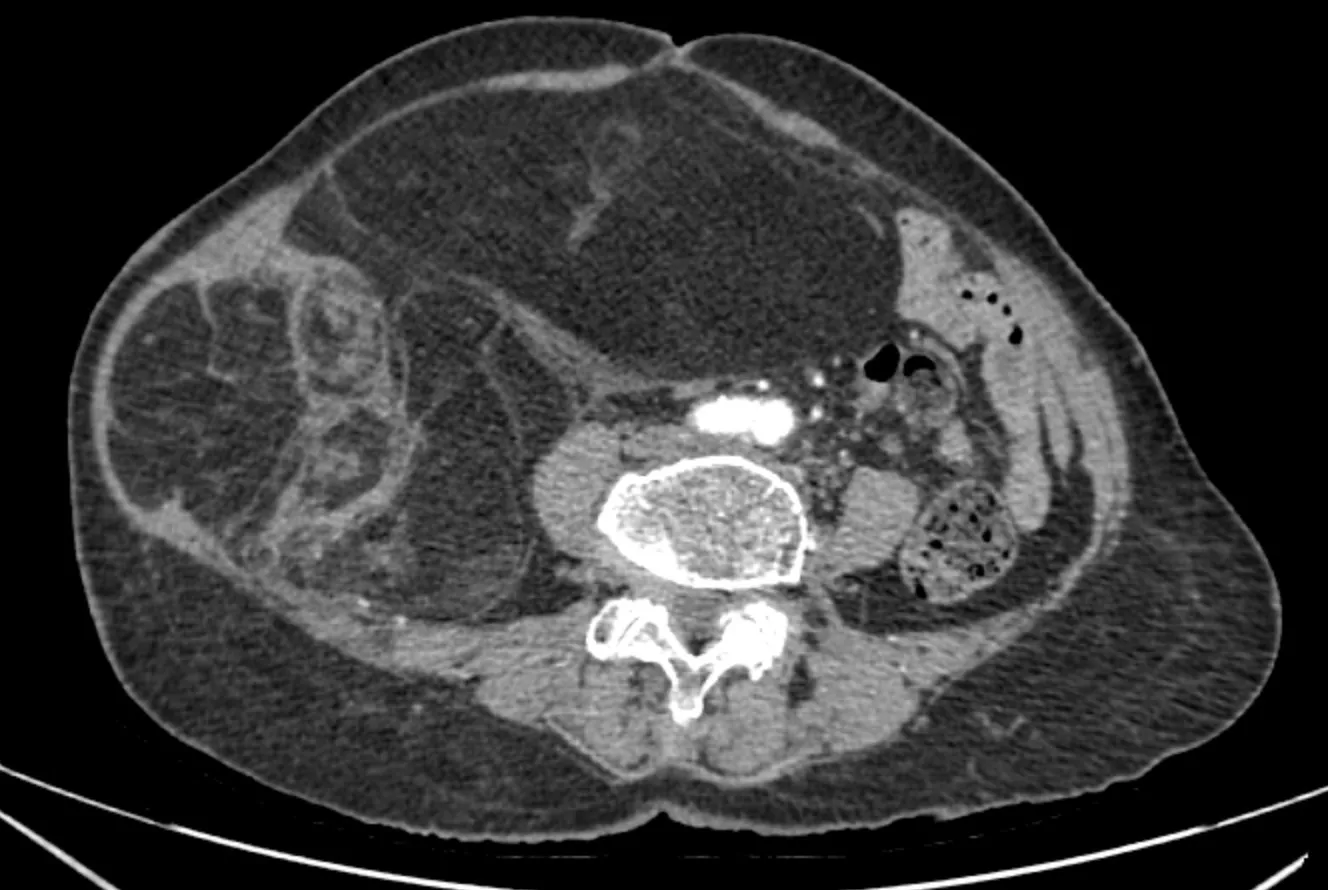
Κοιλιακή αξονική τομογραφία ασθενούς με NTT
Μετά την επέμβαση, ο ασθενής υποβλήθηκε σε ενεργή ανάνηψη, η αιμοδυναμική ήταν σταθερή, δεν καταγράφηκε αιμορραγία ή λοίμωξη στο χειρουργικό σημείο. Τα αποτελέσματα της ιστοπαθολογικής εξέτασης επιβεβαίωσαν: αναπλαστικό λιποσάρκωμα, αρνητικό όριο εκτομής καρκινικών κυττάρων (R0). Ο ασθενής ανάρρωσε καλά και έλαβε εξιτήριο μετά από 7 ημέρες.
Εξηγώντας αυτή τη θανατηφόρα ασθένεια, οι γιατροί ανέφεραν ότι το οπισθοπεριτοναϊκό λιποσάρκωμα (RPLS) είναι μια σπάνια κακοήθεια μαλακών ιστών, που αντιπροσωπεύει περίπου το 15-20% των οπισθοπεριτοναϊκών σαρκωμάτων. Η ασθένεια εξελίσσεται σιωπηλά, συνήθως ανιχνεύεται μόνο όταν ο όγκος φτάσει σε μεγάλο μέγεθος, προκαλώντας συμπίεση των γειτονικών οργάνων. Η ριζική χειρουργική επέμβαση με αρνητικό όριο εκτομής (R0) είναι η τυπική μέθοδος θεραπείας, η οποία καθορίζει την πρόγνωση της νόσου.
Ωστόσο, το ποσοστό τοπικής υποτροπής είναι υψηλό (30-50%), ειδικά τα πρώτα 2-3 χρόνια μετά την επέμβαση, λόγω της διάχυτης φύσης του καρκινικού ιστού στην οπισθοπεριτοναϊκή κοιλότητα. Επομένως, τα άτομα με αυτή τη νόσο πρέπει να παρακολουθούνται περιοδικά με υπερηχογράφημα ή αξονική τομογραφία κάθε 6-12 μήνες. Ο ρόλος της επικουρικής ακτινοθεραπείας ή χημειοθεραπείας είναι περιορισμένος.
Σε αυτή την περίπτωση, ο επικεφαλής του Τμήματος Γενικής Χειρουργικής, αναπληρωτής διευθυντής του Ογκολογικού Νοσοκομείου του Ανόι, Δρ. Le Van Thanh, συνιστά στους ανθρώπους, ειδικά στους ηλικιωμένους, να υποβάλλονται σε τακτικούς ελέγχους υγείας για την ανίχνευση πρώιμων ανωμαλιών στην κοιλιά. Όταν οι άνθρωποι βλέπουν σημάδια όπως ασυνήθιστα μεγάλη κοιλιά, θαμπό πόνο στην οσφυϊκή περιοχή ή αίσθηση σκληρής, κινητής μάζας στην κοιλιά, θα πρέπει να απευθύνονται αμέσως σε εξειδικευμένο ιατρικό κέντρο για εξέταση, διάγνωση και έγκαιρη θεραπεία.
Πηγή: https://kinhtedothi.vn/phau-thuat-thanh-cong-khoi-u-ac-tinh-nang-gan-4kg-cho-benh-nhan.896070.html





![[Φωτογραφία] Έναρξη της 14ης Συνδιάσκεψης της 13ης Κεντρικής Επιτροπής του Κόμματος](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/11/05/1762310995216_a5-bnd-5742-5255-jpg.webp)
























![[Φωτογραφία] Πανόραμα του Πατριωτικού Συνεδρίου Άμιλλας της εφημερίδας Nhan Dan για την περίοδο 2025-2030](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/11/04/1762252775462_ndo_br_dhthiduayeuncbaond-6125-jpg.webp)





































































Σχόλιο (0)