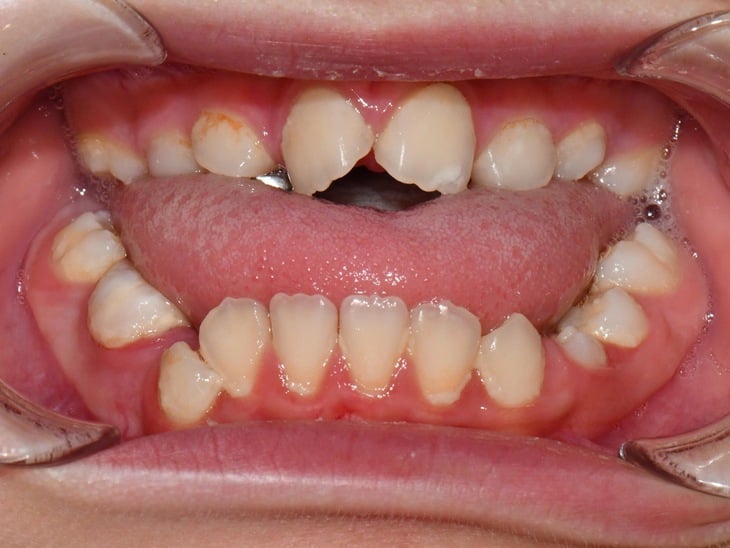
ជំងឺនេះអាចត្រូវបានរកឃើញមុនគេ តាមរយៈការពិនិត្យធ្មេញ រកមើលការខាំ ធ្មេញដែលរងផលប៉ះពាល់ជាច្រើន ដោយសារកន្លែងដុះមិនគ្រប់គ្រាន់ - រូបថត៖ BSCC
រួមជាមួយនឹងឱសថខាងក្នុង ការវះកាត់ និងជំងឺភ្នែក ទន្តបណ្ឌិតដើរតួនាទីយ៉ាងសំខាន់ក្នុងការរកឃើញដំបូង និងចូលរួមយ៉ាងសកម្មក្នុងការព្យាបាលពហុជំនាញ។ ថ្មីៗនេះ ខ្ញុំបានជួបគ្រួសារជាច្រើនដែលកូនៗមានជំងឺដែលពួកគាត់មិនដឹង និងព្យាបាលទាន់ពេល ដែលជារឿងគួរឲ្យអាណិត។
តើរោគសញ្ញា Crouzon គឺជាអ្វី?
រោគសញ្ញា Crouzon គឺជាជំងឺហ្សែនដែលត្រូវបានកំណត់ដោយការបញ្ចូលគ្នាមិនគ្រប់ខែនៃស្នាមប្រេះក្នុងខួរក្បាល ហេតុដូច្នេះហើយបានជាឈ្មោះ craniosynostosis ។ ជាធម្មតា ស្នាមដេរភ្ជាប់ក្នុងខួរក្បាលចាប់ផ្តើមបញ្ចូលគ្នារវាងអាយុពី 2 ទៅ 4 ឆ្នាំ ហើយត្រូវបានរំលាយទាំងស្រុងនៅអាយុ 20 ឆ្នាំ។
នៅក្នុងរោគសញ្ញា Crouzon ការដេរភ្ជាប់ខួរក្បាលមួយ ឬច្រើន ossify មិនគ្រប់ខែ ដោយការពារលលាដ៍ក្បាលពីការពង្រីកលឿនដូចខួរក្បាល ដែលនាំឱ្យមានភាពមិនធម្មតាធ្ងន់ធ្ងរនៃលលាដ៍ក្បាល និងមុខ។
តើរោគសញ្ញា Crouzon ជារឿងធម្មតាទេ?
រោគសញ្ញា Crouzon គឺជាជំងឺដ៏កម្រមួយដែលមានឧប្បត្តិហេតុប៉ាន់ស្មាន 1 ក្នុងចំណោម 25,000 កំណើតរស់។ ប្រហែល 50% នៃករណីគឺជាលក្ខណៈគ្រួសារដោយសារការទទួលមរតក autosomal លេចធ្លោ នៅសល់គឺដោយសារការផ្លាស់ប្តូរដោយឯកឯង ដោយមិនមានប្រវត្តិគ្រួសារនៃជំងឺនេះ។ ជំងឺនេះអាចកើតមាននៅគ្រប់ក្រុមជនជាតិភាគតិច មិនថាភេទអ្វីឡើយ។
មូលហេតុនៃរោគសញ្ញា Crouzon គឺជាការផ្លាស់ប្តូរនៅក្នុងហ្សែន FGFR2 ដែលបណ្តាលឱ្យមានភាពខុសគ្នាមិនធម្មតានៃកោសិកាឆ្អឹងដែលនាំទៅដល់ ossification នៃជាលិកាឆ្អឹងខ្ចីមិនគ្រប់ខែ។
នៅពេលដែលស្នាមដេរភ្ជាប់ខួរក្បាលឆាប់ពេក ខួរក្បាលបន្តលូតលាស់ និងដាក់សម្ពាធលើលលាដ៍ក្បាលដែលមិនទាន់ពង្រីក ដែលបណ្តាលឱ្យមានការកើនឡើងសម្ពាធក្នុងខួរក្បាល និងឆ្អឹងលូតលាស់ក្នុងទិសដៅខុសពីធម្មជាតិ ដែលបណ្តាលឱ្យខូចទ្រង់ទ្រាយនៃលលាដ៍ក្បាល និងមុខ។
ការបង្ហាញធម្មតាបំផុតគឺ hypoplasia ពាក់កណ្តាលមុខ ខាំខ្លាំងដោយសារតែឆ្អឹងថ្គាមមានទំនោរបង្វិលទៅក្រោយ រន្ធភ្នែករាក់ និងភ្នែកប៉ោង ដែលប៉ះពាល់ដល់ទាំងសោភ័ណភាព និងមុខងារដូចជាការមើលឃើញ ការដកដង្ហើម ការទំពារ និងការបញ្ចេញសំឡេង។
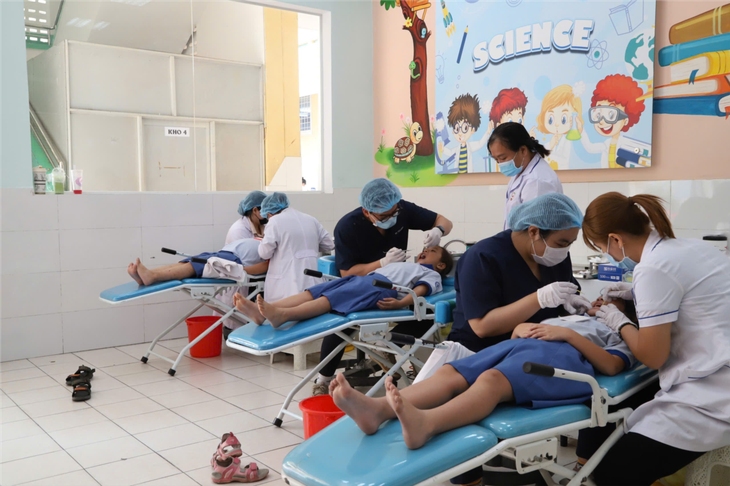
ការពិនិត្យធ្មេញសម្រាប់កុមារមិនត្រឹមតែរកឃើញជំងឺធ្មេញប៉ុណ្ណោះទេ ថែមទាំងជំងឺដែលពាក់ព័ន្ធផងដែរ - រូបថត៖ TTO
ការរកឃើញដំបូងនៃជំងឺតាមរយៈរោគសញ្ញាទូទៅ
ការបង្ហាញគ្លីនិកនៃរោគសញ្ញា Crouzon អាចត្រូវបានរកឃើញនៅពេលកើតឬក្នុងឆ្នាំដំបូងនៃជីវិត:
- កុមារមានភ្នែកប៉ោងលេចធ្លោ រន្ធភ្នែករាក់ ធ្វើឱ្យភ្នែកមើលទៅមុខ។ ចម្ងាយរវាងភ្នែកទាំងពីរច្រើនតែធំជាងធម្មតា។
- ទម្រង់មុខមិនលូតលាស់ បណ្តាលឱ្យមានស្ពានប៉ោងនៃច្រមុះ ច្រមុះសំប៉ែត និងទម្រង់មុខប៉ោង។ កុមារជាច្រើនមានក្រអូមមាត់ខ្ពស់ សូម្បីតែក្រអូមមាត់ឆែប ឬពងបែកបែកមាត់។
- ថ្គាមខាងលើទំនងជាត្រូវបានអភិវឌ្ឍតិចតួច និងបង្វិលថយក្រោយ ដូច្នេះអ្នកជំងឺជារឿយៗមានការខាំខ្លាំង និងប៉ះពាល់ដល់ធ្មេញជាច្រើន ដោយសារតែខ្វះកន្លែងសម្រាប់ដុះ។
- បញ្ហាមាត់ធ្មេញមានដូចជា ធ្មេញដុះច្រើន ធ្មេញធំខុសធម្មតា ឬបាត់ធ្មេញ ខាំចំហរមុខ ខាំឆ្លង។
- ករណីជាច្រើនមានសញ្ញានៃការស្រមុក និងគេងមិនដកដង្ហើម ដោយសារផ្លូវដង្ហើមខាងលើរួមតូច។
- ក្នុងករណីធ្ងន់ធ្ងរ អាចនឹងមានសម្ពាធក្នុងខួរក្បាលកើនឡើងដែលបណ្តាលឱ្យឈឺក្បាល ចង្អោរ ឬដាច់សរសៃប្រសាទអុបទិក ប្រសិនបើមិនបានព្យាបាលទាន់ពេល។
- ការបាត់បង់ការស្តាប់ (ដោយសារតែភាពមិនប្រក្រតីនៃឆ្អឹងត្រចៀកកណ្តាល) - គឺជាការបង្ហាញធម្មតា ប៉ុន្តែជារឿយៗត្រូវបានគេមើលរំលងចំពោះកុមារដែលមានរោគសញ្ញា Crouzon ។
ការព្យាបាលដោយពហុជំនាញ និងការសម្របសម្រួល
ការព្យាបាលជម្ងឺ Crouzon គឺជាដំណើរការរយៈពេលវែង ដែលទាមទារឱ្យមានការចូលរួមសម្របសម្រួលពីជំនាញផ្សេងៗដូចជា៖ ការវះកាត់សរសៃប្រសាទ ការព្យាបាលផ្លូវដង្ហើម ឱសថដំណេក ការវះកាត់ maxillofacial (ទន្តព្ទ្យសាស្ត្រកុមារ ការវះកាត់ធ្មេញ។
ការព្យាបាលអាចបែងចែកជាដំណាក់កាល ដោយចាប់ផ្តើមពីទារករហូតដល់វ័យជំទង់ ដែលសមស្របទៅនឹងដំណាក់កាលនៃការអភិវឌ្ឍន៍របស់កុមារម្នាក់ៗ។
ក្នុងអំឡុងពេលទារកទើបនឹងកើតដល់អាយុ 2 ឆ្នាំ ប្រសិនបើមានសញ្ញានៃការកើនឡើងសម្ពាធ intracranial ដោយសារតែលលាដ៍ក្បាលមិនរីកធំទាន់ពេលជាមួយនឹងការវិវត្តនៃខួរក្បាល ការវះកាត់ខួរក្បាលដំបូងគួរតែត្រូវបានអនុវត្តដើម្បីបញ្ចេញស្នាមដេរភ្ជាប់។
នេះមិនត្រឹមតែជួយការពារខួរក្បាលប៉ុណ្ណោះទេ ប៉ុន្តែក៏កាត់បន្ថយហានិភ័យនៃការដាច់សរសៃប្រសាទអុបទិកផងដែរ។ ក្នុងអំឡុងពេលនេះ ចាំបាច់ត្រូវតាមដានសម្ពាធក្នុងពោះវៀន វាយតម្លៃមុខងារផ្លូវដង្ហើម និងពិនិត្យរកមើលរោគសញ្ញានៃការគេងមិនដកដង្ហើម។
ការគេងមិនដកដង្ហើមគឺជាការរកឃើញទូទៅ ប៉ុន្តែងាយមើលរំលងចំពោះកុមារដែលមានរោគសញ្ញា Crouzon ។ Midfacial hypoplasia និងក្រអូមមាត់តូចចង្អៀតធ្វើឱ្យផ្លូវដង្ហើមខាងលើរួមតូច ដែលបណ្តាលឱ្យមានការស្ទះដង្ហើមពេលគេង។
កុមារតែងតែស្រមុក ដកដង្ហើមតាមមាត់របស់ពួកគេ អាចភ្ញាក់នៅពេលយប់ ហើយមានអារម្មណ៍ងងុយគេងនៅពេលថ្ងៃ មានការផ្តោតអារម្មណ៍មិនល្អ និងយឺតក្នុងការអភិវឌ្ឍន៍។ ការគេងមិនដកដង្ហើមត្រូវបានធ្វើរោគវិនិច្ឆ័យតាមរយៈ polysomnography ។ ការព្យាបាលត្រូវបានចង្អុលបង្ហាញអាស្រ័យលើភាពធ្ងន់ធ្ងរ និងមូលហេតុដែលពាក់ព័ន្ធ។
ថ្គាមខាងលើជារឿយៗតូចចង្អៀត និងបញ្ច្រាសអាស្រ័យលើភាពធ្ងន់ធ្ងរ កិច្ចសហប្រតិបត្តិការអាចជ្រើសរើសវិធីសាស្រ្តផ្សេងៗនៃការពង្រីកថ្គាម និងផ្លាស់ប្តូរទិសដៅនៃការលូតលាស់ឆ្អឹងថ្គាម។
ទោះជាយ៉ាងណាក៏ដោយ ការវះកាត់ត្រូវធ្វើយ៉ាងប្រុងប្រយ័ត្ន ព្រោះវាអាចធ្វើឱ្យប៉ះពាល់ដល់អញ្ចាញធ្មេញ បណ្តាលឱ្យមានស្លាកស្នាមដែលកំណត់ការលូតលាស់ឆ្អឹងថ្គាម។
នៅពេលក្មេងកាន់តែចាស់ ចាប់ពីអាយុ 6 ឆ្នាំតទៅ ឧបករណ៍បន្ថែមលើផ្ទៃមុខដូចជា ម៉ាសបិទមុខ រួមជាមួយនឹងវីសពង្រីក maxillary រហ័សអាចត្រូវបានប្រើដើម្បីពង្រីក និងពង្រីក maxilla ។ លើសពីនេះ ការវះកាត់កែទម្រង់មុខកណ្តាលដោយប្រើបច្ចេកទេស Le Fort III ឬការអូសទាញឆ្អឹងអាចត្រូវបានអនុវត្ត។ អន្តរាគមន៍ទាំងនេះជួយពង្រីកគន្លង ធ្វើអោយប្រសើរឡើងនូវបរិមាណផ្លូវដង្ហើម កាត់បន្ថយភ្នែកប៉ោង និងធ្វើអោយការបិទបាំង និងសោភ័ណភាពលើផ្ទៃមុខ។
ជាមួយគ្នានេះ ពេទ្យធ្មេញនឹងជួយរៀបចំឡើងវិញនូវប្រហោងធ្មេញ កែធ្មេញខុសប្រក្រតី ជួយធានាមុខងារទំពារ និងការបញ្ចេញសំឡេង និងរៀបចំសម្រាប់ដំណាក់កាលព្យាបាលបន្ទាប់។
ការវះកាត់ដំបូងទាមទារឱ្យមានការយកចិត្តទុកដាក់លើស្ថានភាពធ្មេញចម្រុះ និងការលូតលាស់ ដោយគិតគូរពីគុណសម្បត្តិ និងគុណវិបត្តិ ថាតើត្រូវធ្វើការវះកាត់ឆាប់ ឬពន្យារពេល ហើយធ្វើអន្តរាគមន៏តែជាមួយវិធីសាស្ត្រធ្មេញមិនវះកាត់ បង្កើតលក្ខខណ្ឌសម្រាប់ការវះកាត់កាន់តែអំណោយផលនៅពេលក្រោយ។
បន្ទាប់ពីការវះកាត់ កុមារត្រូវការការតាមដានជាប្រចាំ ដើម្បីតាមដានការវិវឌ្ឍន៍នៃខួរក្បាល មុខងារផ្លូវដង្ហើម ចក្ខុវិស័យ និងសុខភាពមាត់ធ្មេញ។ ការព្យាបាលធ្មេញមិនត្រូវបានកំណត់ចំពោះការធ្វើធ្មេញទេ ប៉ុន្តែរួមបញ្ចូលផងដែរនូវការគ្រប់គ្រងជំងឺ caries ការស្ដារធ្មេញដែលខូច ការណែនាំអំពីអនាម័យមាត់ និងការគាំទ្រផ្លូវចិត្តសម្រាប់កុមារ និងគ្រួសារ។
តួនាទីរបស់ពេទ្យធ្មេញ
ទន្តបណ្ឌិតដើរតួនាទីមិនអាចខ្វះបានក្នុងការធ្វើរោគវិនិច្ឆ័យដំបូង ការសម្របសម្រួលការព្យាបាល និងការថែទាំរយៈពេលវែងរបស់អ្នកជំងឺ Crouzon ។ កុមារជាច្រើនត្រូវបានគេរកឃើញដំបូងថាមានភាពមិនប្រក្រតីនៃធ្មេញ ថ្គាម និងផ្ទៃមុខនៅគ្លីនិកធ្មេញ នៅពេលដែលឪពុកម្តាយរបស់ពួកគេនាំពួកគេមកពិនិត្យ ដោយសារតែធ្មេញប៉ះ ថ្គាមខាងលើ ខាងក្រោយថ្គាមក្រោម ខាំជាប់គ្នា ការនិយាយមិនច្បាស់ ឬឈឺចាប់នៅពេលទំពារ។
ការទទួលស្គាល់នូវលក្ខណៈពិសេសមិនធម្មតាដូចជា ការខាំខ្លាំង ការប្រមូលផ្តុំគ្នាខ្លាំង ការ hypoplasia maxillary ឬក្រអូមមាត់តូចចង្អៀតអាចនាំឱ្យមានការសង្ស័យដំបូង និងការបញ្ជូនសមស្របសម្រាប់ការធ្វើរោគវិនិច្ឆ័យច្បាស់លាស់។
ការគេងមិនដកដង្ហើមស្ទះគឺជារឿងធម្មតានៅក្នុងអ្នកជំងឺដែលមានរោគសញ្ញា Crouzon ដោយសារតែ maxilla តូចចង្អៀតនិងថយក្រោយ។ ដូច្នេះហើយ ក្នុងដំណាក់កាលព្យាបាល គ្រូពេទ្យវះកាត់ maxillofacial ចូលរួមជាមួយក្រុមវះកាត់ craniofacial ដើម្បីវាយតម្លៃ រៀបចំផែនការធ្មេញមុន និងក្រោយការវះកាត់ ការរចនាឧបករណ៍ថែទាំ និងតាមដានការវិវត្តនៃថ្គាម។
ការប្រើបច្ចេកទេសពង្រីកថ្គាម និងអូសទាញក្នុងវ័យកុមារភាពអាចការពារការវះកាត់នៅពេលក្រោយក្នុងជីវិត ឬធ្វើឱ្យការវះកាត់កាន់តែងាយស្រួលក្នុងវ័យពេញវ័យ ហើយថែមទាំងធ្វើអោយការគេងរបស់កុមារប្រសើរឡើងផងដែរ។
ទន្តបណ្ឌិតក៏ដើរតួជា អ្នកអប់រំ និងផ្តល់ប្រឹក្សាដល់ក្រុមគ្រួសារអំពីការថែទាំមាត់ត្រឹមត្រូវ របបអាហារ និងការត្រួតពិនិត្យរកមើលសញ្ញានៃការកើតឡើងវិញ ឬផលវិបាកបន្ទាប់ពីការធ្វើអន្តរាគមន៍។
ជំងឺហ្សែនដ៏កម្រដែលអាចមានផលវិបាកធ្ងន់ធ្ងរ ប្រសិនបើមិនត្រូវបានរកឃើញ និងព្យាបាលទាន់ពេលវេលា។
ការសម្របសម្រួលពហុជំនាញក្នុងការធ្វើរោគវិនិច្ឆ័យ និងការព្យាបាលគឺមានសារៈសំខាន់ ដោយគ្រូពេទ្យវះកាត់ maxillofacial ដើរតួយ៉ាងសំខាន់ជាស្ពានពីដំណាក់កាលសង្ស័យទៅការស្តារនីតិសម្បទារយៈពេលវែង។
ការនាំកូនរបស់អ្នកទៅគ្លីនីកធ្មេញភ្លាមៗនៅពេលដែលធ្មេញទារករបស់ពួកគេផ្ទុះឡើង មិនត្រឹមតែជួយរកឃើញរោគសញ្ញា Crouzon ទាន់ពេលប៉ុណ្ណោះទេ ប៉ុន្តែថែមទាំងផ្តល់ឱកាសក្នុងការកែលម្អមុខងារ សោភ័ណភាព គុណភាពនៃជីវិត និងការគេងរបស់កុមារផងដែរ។
ឪពុកម្តាយត្រូវមានភាពសកម្មបន្ថែមទៀតក្នុងការត្រួតពិនិត្យការវិវត្តន៍នៃឆ្អឹងកងខ្នង និងធ្មេញរបស់កូនពួកគេ ដោយហេតុនេះការសម្របសម្រួលជាមួយក្រុម វេជ្ជសាស្រ្ដ ដើម្បីនាំមកនូវអនាគតដ៏ភ្លឺស្វាងដល់កុមារដែលមានរោគសញ្ញានេះ។
ប្រភព៖ https://tuoitre.vn/hoi-chung-dinh-som-cac-duong-khop-so-benh-di-truyen-co-the-nhan-biet-som-nho-kham-rang-ham-mat-20250624085427502.htm

































































































Kommentar (0)