គ្រួសារទាំងមូលមានជំងឺមហារីក
ដោយរកឃើញដុំសាច់ក្នុងសុដន់ខាងស្តាំរបស់នាងក្នុងឆ្នាំ 2024 ប៉ុន្តែគិតថាវាជារឿងស្លូតបូត អ្នកស្រី THN (អាយុ 41 ឆ្នាំ រស់នៅ Binh Duong ) មិនបានទៅជួបគ្រូពេទ្យទេ។ វាគ្រាន់តែជាពេលដែលដុំសាច់ដុះលូតលាស់យ៉ាងឆាប់រហ័ស និងបណ្តាលឱ្យឈឺចាប់នៅឆ្នាំ 2025 ដែលនាងបានទៅមន្ទីរពេទ្យដើម្បីពិនិត្យ។
រូបថតគំនូរ។ |
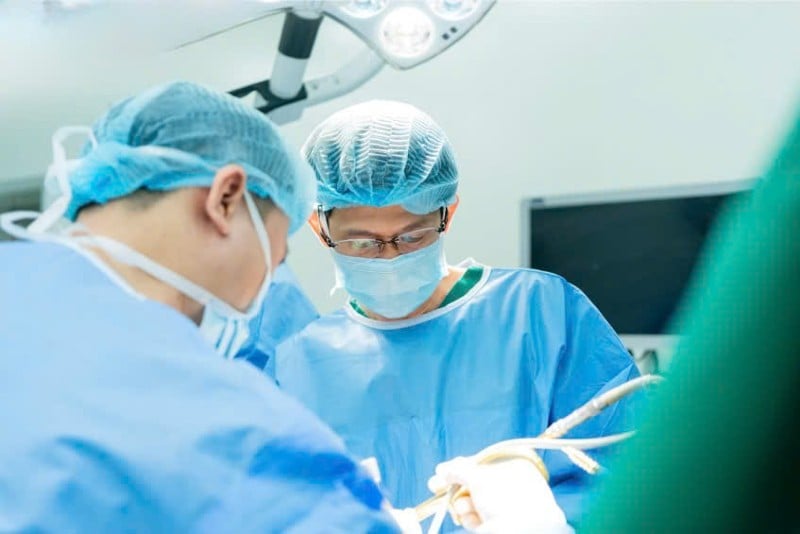
នៅនាយកដ្ឋានវះកាត់សុដន់-ក្បាល និងក ចៅហ្វាយនាយ វេជ្ជបណ្ឌិត អ្នកឯកទេស I Huynh Ba Tan មន្ទីរពេទ្យ Tam Anh ទីក្រុងហូជីមិញ បានកំណត់ថា ដុំសាច់នេះបង្ហាញសញ្ញានៃសាហាវ។ លទ្ធផលអ៊ុលត្រាសោន និងការធ្វើត្រាប់តាម បានបង្ហាញថា ដុំសាច់មានអង្កត់ផ្ចិត 5 សង់ទីម៉ែត្រ ជាមួយនឹងសរសៃឈាម ដែលជាសញ្ញាព្រមានមួយនៃជំងឺមហារីក។ ការធ្វើកោសល្យវិច័យក្រោយមកបានកំណត់ថានាងមានជំងឺមហារីកសុដន់ដំណាក់កាលទី 3 ។
មិនគួរឱ្យភ្ញាក់ផ្អើលទេ មនុស្ស 3 នាក់ក្នុងគ្រួសាររបស់នាងបានកើតជំងឺនេះ៖ មីងរបស់នាងមានជំងឺមហារីកសុដន់ក្នុងឆ្នាំ 2010 បងប្អូនជីដូនមួយរបស់នាងក្នុងឆ្នាំ 2018 និងប្អូនស្រីរបស់នាងនៅឆ្នាំ 2019 នៅអាយុ 45 ឆ្នាំ។ ទោះបីជានាងមិនបានឆ្លងហ្សែន BRCA ក៏ដោយ ប៉ុន្តែការមានសាច់ញាតិជាច្រើនដែលមានជំងឺនេះបានធ្វើឱ្យនាងស្ថិតក្នុងក្រុមដែលមានហានិភ័យខ្ពស់។
លោកវេជ្ជបណ្ឌិត Tan មានប្រសាសន៍ថា “ចំពោះអ្នកជំងឺដែលមានប្រវត្តិគ្រួសារដូចលោកស្រី N. ហានិភ័យនៃជំងឺមហារីក និងការកើតឡើងវិញគឺខ្ពស់ជាងធម្មតា ជាពិសេសនៅពេលដែលជំងឺនេះត្រូវបានរកឃើញនៅដំណាក់កាលចុងក្រោយ”។
បន្ទាប់ពី 6 វដ្តនៃការព្យាបាលដោយគីមីដើម្បីបង្រួមដុំសាច់នោះ អ្នកស្រី N. ត្រូវបានគេចាត់ឱ្យទៅវះកាត់រួមបញ្ចូលគ្នា 5-in-1 ដែលជាការរីកចម្រើនផ្នែកវេជ្ជសាស្រ្តដែលជួយកាត់បន្ថយហានិភ័យនៃការកើតឡើងវិញ និងធ្វើឱ្យគុណភាពជីវិតប្រសើរឡើង។ ការវះកាត់រយៈពេល 6 ម៉ោង រួមមានការដកសុដន់មហារីកចេញ សុដន់នៅម្ខាងទៀត ការវះកាត់កូនកណ្តុរ axillary oophorectomy laparoscopic និងការបង្កើតសុដន់ទ្វេភាគីឡើងវិញជាមួយនឹងការផ្សាំសុដន់។
ក្រុមវះកាត់រួមមាន គ្រូពេទ្យវះកាត់សុដន់ គ្រូពេទ្យវះកាត់ចុងសុដន់ និងអ្នកប្រើថ្នាំសន្លប់ ធ្វើការរួមគ្នាដើម្បីធានាសុវត្ថិភាពអតិបរមាសម្រាប់អ្នកជំងឺ។
ការវះកាត់មិនត្រឹមតែវះកាត់យកដុំសាច់មហារីកចេញទាំងស្រុងប៉ុណ្ណោះទេ ថែមទាំងបានជួយឱ្យកញ្ញា អិន កាត់បន្ថយការដឹងខ្លួន កាត់បន្ថយពេលវេលាព្យាបាល និងកំណត់ហានិភ័យនៃការវះកាត់ជាច្រើនដងនាពេលអនាគត។ នាងនឹងបន្តការព្យាបាលដោយកាំរស្មី និងការព្យាបាលដោយប្រព័ន្ធ endocrine បន្ទាប់ពីការវះកាត់ដើម្បីការពារការកើតឡើងវិញ ឬជំងឺមេតាប៉ូលីសឆ្ងាយ។
យោងតាមវេជ្ជបណ្ឌិត Tan កត្តាគ្រួសារគឺជាហានិភ័យមួយក្នុងចំណោមហានិភ័យដែលគួរអោយកត់សំគាល់: ប្រហែល 5% នៃអ្នកជំងឺមហារីកសុដន់មានកត្តាហ្សែន។ អ្នកដែលម្តាយ បងស្រី ឬកូនស្រីមានជំងឺមហារីកសុដន់មុនអាយុ 50 ឆ្នាំ មានហានិភ័យនៃការកើតជំងឺនេះពីរដងដូចមនុស្សធម្មតា។ មនុស្សដែលមានសាច់ញាតិកម្រិតទីពីរដូចជាមីង ជីដូនក៏មានហានិភ័យខ្ពស់ជាងមធ្យមភាគដែរ។
ការសិក្សាដ៏ធំមួយពីបណ្ណាល័យវេជ្ជសាស្ត្រជាតិរបស់សហរដ្ឋអាមេរិក បានរកឃើញថា ការកាត់ស្បូនដោយពន្យារកំណើតបានកាត់បន្ថយហានិភ័យនៃជំងឺមហារីកនៅក្នុងសុដន់ដែលនៅសល់រហូតដល់ 96% ជាពិសេសចំពោះស្ត្រីដែលមានសាច់ញាតិជាច្រើនដែលមានជំងឺនេះ។ ចំពោះស្ត្រីដែលមានការផ្លាស់ប្តូរហ្សែន BRCA1/2 ការវះកាត់បានកាត់បន្ថយហានិភ័យនៃការស្លាប់ដោយសារជំងឺមហារីកសុដន់ជិត 50% ។
ទោះជាយ៉ាងណាក៏ដោយ បច្ចុប្បន្ននេះមិនមានពិធីការស្តង់ដារសម្រាប់ការវះកាត់យកស្បូនចេញនោះទេ។ ការសម្រេចចិត្តនេះជាធម្មតាត្រូវបានធ្វើឡើងដោយផ្អែកលើការឯកភាពគ្នារវាងអ្នកជំងឺ ក្រុមគ្រួសារ និងវេជ្ជបណ្ឌិត បន្ទាប់ពីការពិគ្រោះយោបល់ដោយប្រុងប្រយ័ត្នអំពីអត្ថប្រយោជន៍ និងហានិភ័យ។
លោកវេជ្ជបណ្ឌិត តាន់ បានសង្កត់ធ្ងន់ថា មិនមែនគ្រប់គ្នាដែលមានហានិភ័យនឹងកើតជំងឺនេះនោះទេ ប៉ុន្តែការត្រួតពិនិត្យទាន់ពេលវេលាគឺមានសារៈសំខាន់ណាស់។ ស្ត្រីចាប់ពីអាយុ 40 ឆ្នាំ គួរតែពិនិត្យជំងឺមហារីកសុដន់ប្រចាំឆ្នាំ។
សម្រាប់អ្នកដែលមានហានិភ័យខ្ពស់ ការពិនិត្យគួរតែធ្វើឡើងមុន ជាពិសេសកូនស្រីរបស់អ្នកដែលមានជំងឺនេះ គួរតែទៅពិនិត្យមុនអាយុ 10 ឆ្នាំជាងអាយុដែលម្តាយបានធ្វើរោគវិនិច្ឆ័យ។
ករណីរបស់លោកស្រី N. គឺជាការដាស់តឿនរបស់ស្ត្រីជាច្រើន។ ការរកឃើញទាន់ពេល ឬការការពារយ៉ាងសកម្មជាមួយនឹងវិធានការវេជ្ជសាស្ត្រទំនើបអាចធ្វើឱ្យមានភាពខុសគ្នាក្នុងការរស់រានមានជីវិត។ មហារីកមិនមែនជាទីបញ្ចប់នោះទេ បើយើងហ៊ានប្រឈមមុខនឹងវាភ្លាមៗ។
ជំងឺដាច់សរសៃឈាមខួរក្បាលដោយសារជំងឺចម្លែក
ស្ត្រីម្នាក់នៅ ខេត្ត Quang Ninh ត្រូវបានគេបញ្ជូនទៅមន្ទីរពេទ្យដោយពិការដៃឆ្វេង ពិបាកនិយាយ និងឈឺក្បាលធ្ងន់ធ្ងរ។ វេជ្ជបណ្ឌិតនៅមន្ទីរពេទ្យ Bai Chay បានធ្វើរោគវិនិច្ឆ័យថានាងមានជំងឺរលាកខួរក្បាលស្រួចស្រាវដោយសារតែ Moyamoya ។ នេះជាជំងឺសរសៃឈាមខួរក្បាលដ៏កម្រ ប៉ុន្តែគ្រោះថ្នាក់បំផុតដែលប្រសិនបើមិនបានរកឃើញទាន់ពេលទេ វាអាចបន្សល់ទុកនូវផលវិបាកធ្ងន់ធ្ងរ ឬស្លាប់។
លទ្ធផល MRI និង cerebral angiography បានបង្ហាញថា អ្នកជំងឺមានការស្ទះសរសៃឈាមខួរក្បាលកណ្តាលទ្វេភាគី ដែលជាសញ្ញាលក្ខណៈរបស់ Moyamoya ។ អ្នកជំងឺត្រូវបានគេព្យាបាលភ្លាមៗតាមពិធីការដាច់សរសៃឈាមខួរក្បាល រួមបញ្ចូលជាមួយការសង្គ្រោះទាន់ពេលវេលា និងការស្តារនីតិសម្បទា។ សូមអរគុណដល់ការរកឃើញទាន់ពេលវេលា បន្ទាប់ពីពីរបីថ្ងៃ អ្នកជំងឺបានជាសះស្បើយបន្តិចម្តងៗនូវភាពចល័ត និងសមត្ថភាពទំនាក់ទំនង ដោយជៀសវាងផលវិបាកធ្ងន់ធ្ងរ។
នេះបើយោងតាម MSc ។ លោកវេជ្ជបណ្ឌិត Giap Hung Manh ប្រធាននាយកដ្ឋានសរសៃប្រសាទ ព្យាបាលកាយសម្បទា និងស្តារនីតិសម្បទា មន្ទីរពេទ្យ Bai Chay Moyamoya គឺជាជំងឺសរសៃឈាមខួរក្បាលដ៏កម្រមួយ ដែលសម្គាល់ដោយការរួមតូច ឬស្ទះបន្តិចម្តងៗនៃសរសៃឈាម carotid ខាងក្នុង និងសរសៃឈាមខួរក្បាលកណ្តាល ដែលបណ្តាលឱ្យខួរក្បាលបង្កើតជាសរសៃឈាមតូចៗ ដើម្បីរក្សាចលនាឈាមរត់ដែលមានលក្ខណៈដូចជា hagram ។ "Moyamoya" (ជាភាសាជប៉ុន)។
ជំងឺនេះកើតមានជាទូទៅចំពោះមនុស្សវ័យក្មេង រីកចម្រើនដោយស្ងៀមស្ងាត់ ហើយអាចឈានទៅដល់ជំងឺដាច់សរសៃឈាមខួរក្បាល ដាច់សរសៃឈាមខួរក្បាល ឬដាច់សរសៃឈាមខួរក្បាលបានយ៉ាងងាយ ប្រសិនបើមិនបានរកឃើញ និងព្យាបាលទាន់ពេលវេលា។
លោកវេជ្ជបណ្ឌិត Manh បានព្រមានថា មនុស្សត្រូវយកចិត្តទុកដាក់ជាពិសេសចំពោះរោគសញ្ញាដំបូងនៃជំងឺសរសៃឈាមខួរក្បាលដូចជា៖ ឈឺក្បាលយូរ ស្ពឹក និងទន់ខ្សោយក្នុងអវយវៈ ចក្ខុវិស័យព្រិលបណ្តោះអាសន្ន ការនិយាយមិនច្បាស់ ការវាយប្រហារ ischemic បណ្តោះអាសន្ន ការដួលសន្លប់ ឬប្រកាច់ដោយមិនដឹងមូលហេតុ ជាពិសេសចំពោះកុមារ។
នៅពេលដែលរោគសញ្ញាប្រព័ន្ធប្រសាទស្រួចស្រាវដូចជា ឈឺសន្លាក់ឆ្អឹង ខូចទ្រង់ទ្រាយមុខ ឈឺក្បាលធ្ងន់ធ្ងរ ពិបាកនិយាយ អ្នកជំងឺត្រូវបញ្ជូនទៅមន្ទីរពេទ្យក្នុងរយៈពេល 3 - 4.5 ម៉ោងដំបូង ដែលជាពេលវេលាមាសក្នុងការជួយសង្គ្រោះជីវិត និងកំណត់ការបន្តបន្ទាប់ទៀត។
លើសពីនេះ អ្នកដែលមានហានិភ័យខ្ពស់ដូចជា សម្ពាធឈាមខ្ពស់ ជំងឺខ្លាញ់រុំបេះដូង ជំងឺទឹកនោមផ្អែម ការជក់បារី ប្រវត្តិគ្រួសារ... គួរតែពិនិត្យសរសៃឈាមខួរក្បាលឱ្យបានទៀងទាត់ និងរក្សារបៀបរស់នៅឱ្យមានសុខភាពល្អ ដើម្បីការពារខួរក្បាលពីព្រឹត្តិការណ៍គ្រោះថ្នាក់។
បានសង្រ្គោះពីផលវិបាកដ៏កម្រនៃជំងឺ Lupus
អ្នកជំងឺអាយុ 14 ឆ្នាំម្នាក់ដែលមានជំងឺប្រព័ន្ធ lupus erythematosus (SLE) ត្រូវបានជួយសង្គ្រោះដោយអព្ភូតហេតុដោយវេជ្ជបណ្ឌិតនៅមន្ទីរពេទ្យ Bach Mai ថ្មីៗនេះ បន្ទាប់ពីបានជួបប្រទះនូវផលវិបាកដ៏កម្រមួយហៅថា diffuse alveolar hemorrhage (DAH) ដែលកើតឡើងតែក្នុងប្រហែល 2% នៃអ្នកជំងឺ lupus ប៉ុណ្ណោះ ប៉ុន្តែអាចបណ្តាលឱ្យស្លាប់ភ្លាមៗ ប្រសិនបើមិនបានព្យាបាល។
កុមារត្រូវបានគេធ្វើរោគវិនិច្ឆ័យឃើញថាមានជំងឺ SLE ហើយត្រូវបានព្យាបាលយ៉ាងមានស្ថិរភាពនៅមណ្ឌល សុខភាព ។ ទោះជាយ៉ាងណាក៏ដោយ ត្រឹមតែបីថ្ងៃបន្ទាប់ពីចេញពីមន្ទីរពេទ្យ គាត់ចាប់ផ្តើមក្អកចេញឈាមក្រហមជាបន្តបន្ទាប់ អមដោយគ្រុនក្តៅស្រាល។ ស្ថានភាពរបស់គាត់បានវិវត្តន៍ទៅជាពិបាកដកដង្ហើម និងអស់កម្លាំងយ៉ាងឆាប់រហ័ស។ នៅពេលចូលព្យាបាលនៅមជ្ឈមណ្ឌលកុមារ មន្ទីរពេទ្យ Bach Mai គាត់ស្ថិតក្នុងស្ថានភាពខ្សោយផ្លូវដង្ហើមធ្ងន់ធ្ងរ (SpO₂ ត្រឹមតែ 80%) ភាពស្លេកស្លាំងធ្ងន់ធ្ងរ (Hb 40 g/L) និង hemodynamics មិនស្ថិតស្ថេរ។
ទោះបីជាការឆ្លុះ bronchoscopy មិនអាចធ្វើទៅបានដោយសារតែស្ថានភាពធ្ងន់ធ្ងរ ដោយផ្អែកលើរូបភាព X-ray ទ្រូង និង CT (ការរីករាលដាលនៃដំបៅកញ្ចក់) រួមជាមួយនឹងការធ្វើតេស្ត immunological ដែលបង្ហាញពី lupus សកម្ម វេជ្ជបណ្ឌិតបានកំណត់ថាកុមារមានផលវិបាកនៃ DAH ។ នេះគឺជាស្ថានភាពដែលឈាមហូរចូលទៅក្នុង alveoli ដែលអុកស៊ីសែនត្រូវបានផ្លាស់ប្តូរ ដែលបណ្តាលឱ្យអ្នកជំងឺមានការពិបាកដកដង្ហើមស្រួចស្រាវ ភាពស្លេកស្លាំងឆាប់រហ័ស និងហានិភ័យនៃការស្លាប់ក្នុងរយៈពេលដ៏ខ្លី។
ប្រឈមមុខនឹងការសម្រេចចិត្តអំពីជីវិត ឬមរណភាព ក្រុមគ្រូពេទ្យបានជ្រើសរើសរបបព្យាបាលដ៏រឹងមាំ៖ ថ្នាំ methylprednisolone កម្រិតខ្ពស់ រួមផ្សំជាមួយ cyclophosphamide ។ នេះជាថ្នាំប្រឆាំងភាពស៊ាំដ៏មានឥទ្ធិពលដែលគេប្រើជាទូទៅដើម្បីព្យាបាលផលវិបាកជំងឺលុយពីសដែលគំរាមកំហែងអាយុជីវិតដូចជារលាកខួរក្បាល រលាកសរសៃប្រសាទ ឬ DAH ។
ក្រោយព្យាបាលបាន៥ថ្ងៃ អ្នកជំងឺឈប់ក្អកមានឈាម មិនក្តៅខ្លួន លែងត្រូវការម៉ាស៊ីនខ្យល់ ហើយបានធូរស្រាលវិញហើយ។ ពេលនេះគាត់បានចេញពីមន្ទីរពេទ្យហើយ និងបន្តតាមដានការព្យាបាលជម្ងឺ Lupus ។
វេជ្ជបណ្ឌិតបានសន្មតថាជោគជ័យនៃករណីនេះដោយសារតែការទទួលស្គាល់ដំបូងនៃផលវិបាកដ៏កម្រ ដោយបែងចែកវាយ៉ាងត្រឹមត្រូវពីការធ្លាក់ឈាមក្នុងសួតដោយសារការឆ្លងមេរោគ ដែលជាកត្តាសំខាន់ព្រោះវិធីសាស្រ្តនៃការព្យាបាលគឺផ្ទុយគ្នាទាំងស្រុង។
ប្រសិនបើគេធ្វើរោគវិនិច្ឆ័យខុស ការប្រើថ្នាំការពារអាចធ្វើឱ្យការឆ្លងកាន់តែធ្ងន់ធ្ងរ និងគំរាមកំហែងដល់អាយុជីវិតអ្នកជំងឺ។ សាស្ត្រាចារ្យរង លោកវេជ្ជបណ្ឌិត Dao Xuan Co នាយកមន្ទីរពេទ្យ Bach Mai បាននិយាយថា នេះគឺជាសមិទ្ធផលផ្នែកវេជ្ជសាស្រ្ត ការបង្ហាញយ៉ាងច្បាស់ពីការប្តេជ្ញាចិត្ត ការទទួលខុសត្រូវ និងជំនាញខ្ពស់របស់ក្រុមគ្រូពេទ្យនៅចុងបញ្ចប់។
ប្រភព៖ https://baodautu.vn/tin-moi-y-te-ngay-87-tam-soat-som-de-dieu-tri-ung-thu-kip-thoi-d325832.html


![[រូបថត] ក្បួនដង្ហែដើម្បីអបអរសាទរខួបលើកទី 50 នៃទិវាជាតិរបស់ប្រទេសឡាវ](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F02%2F1764691918289_ndo_br_0-jpg.webp&w=3840&q=75)




![[រូបថត] ថ្វាយបង្គំរូបសំណាក Tuyet Son - កំណប់អាយុជិត ៤០០ ឆ្នាំ នៅវត្តកែវ](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F02%2F1764679323086_ndo_br_tempimageomw0hi-4884-jpg.webp&w=3840&q=75)

































































































Kommentar (0)