ព័ត៌មាន វេជ្ជសាស្ត្រ ថ្ងៃទី 2 ខែតុលា៖ កង្វះអាហារូបត្ថម្ភធ្ងន់ធ្ងរចំពោះកុមារ ដោយសារជំងឺបេះដូងពីកំណើត
ជំងឺបេះដូងពីកំណើតចំពោះកុមារនឹងបង្កឱ្យមានផលវិបាកដល់សុខភាពជាច្រើន ប្រសិនបើមិនបានព្យាបាលទាន់ពេលវេលា
កង្វះអាហារូបត្ថម្ភធ្ងន់ធ្ងរដោយសារជំងឺបេះដូងពីកំណើត
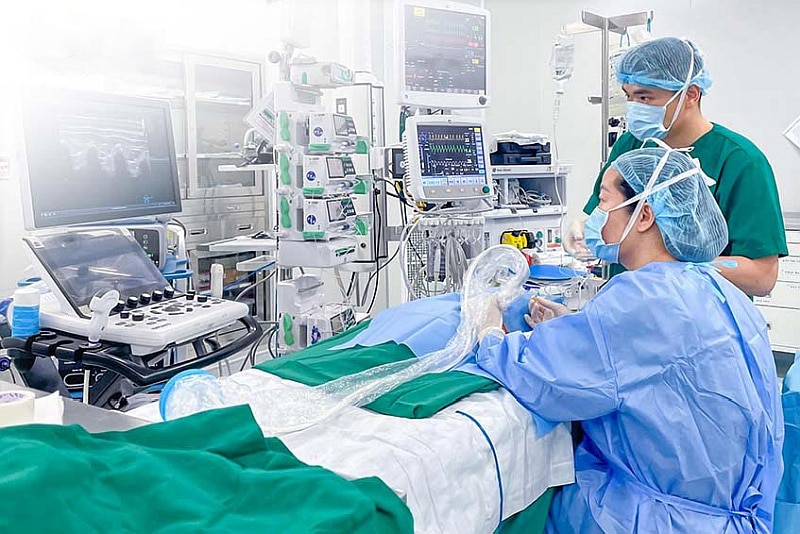
មន្ទីរពេទ្យទូទៅ Tam Anh នៅទីក្រុងហូជីមិញ ទើបតែបានអនុញ្ញាតឲ្យទារកអាយុ ៣ ខែមានទម្ងន់ត្រឹមតែ ៣,៦ គីឡូក្រាម (៣,១ គីឡូក្រាមនៅពេលកើត) ដោយពិបាកដកដង្ហើមដោយសារជំងឺលើសឈាមសួត និងជំងឺខ្សោយបេះដូងធ្ងន់ធ្ងរ។
ម្តាយរបស់ទារកបាននិយាយថា ទារកបៅទឹកដោះម្តាយមិនទៀងទាត់ ពិបាកដកដង្ហើម បែកញើសច្រើនពេលបៅដោះ និងឡើងទម្ងន់យឺត។ ការពិនិត្យអេកូបានកំណត់ថាទារកមានពិការភាពបំពង់ខ្យល់ធំ (8 ម.ម) ដែលនាំឱ្យមានជំងឺខ្សោយបេះដូង។
ពិការភាព ventricular septal កើតឡើងនៅពេលដែលរន្ធមួយឬច្រើនលេចឡើងនៅក្នុងជញ្ជាំងរវាង ventricle ខាងឆ្វេងនិង ventricle ខាងស្តាំ។
នៅពេលនោះ ឈាមដែលសម្បូរអុកស៊ីហ្សែនចេញពី ventricle ខាងឆ្វេងហូរចូលទៅក្នុង ventricle ខាងស្តាំ ហើយបន្ទាប់មកត្រង់ទៅកាន់សរសៃឈាមសួត បង្កើនបរិមាណ និងសម្ពាធក្នុងប្រព័ន្ធឈាមរត់សួត ព្រមទាំងបង្កើនបរិមាណឈាមត្រឡប់ទៅបេះដូងខាងឆ្វេងវិញ។ ក្នុងពេលជាមួយគ្នានេះ បេះដូងត្រូវធ្វើការកាន់តែខ្លាំង ធ្វើឱ្យបេះដូងរីកបន្តិចម្តងៗ។
 |
| រូបភាព |
យោងតាមលោកវេជ្ជបណ្ឌិត Nguyen Minh Tri Vien ទីប្រឹក្សាផ្នែកវះកាត់បេះដូង មជ្ឈមណ្ឌលសរសៃឈាមបេះដូង មន្ទីរពេទ្យ Tam Anh General Hospital ទីក្រុងហូជីមិញ កុមារតែងតែស្ថិតក្នុងស្ថានភាពពិបាកដកដង្ហើម ចំណង់អាហារមិនល្អ ឡើងទម្ងន់យឺត និងត្រូវការការអន្តរាគមន៍ភ្លាមៗ ដើម្បីបិទប្រហោងនៃបំពង់ខ្យល់ ដើម្បីសម្រួលដល់ការដកដង្ហើម និងជួយកុមារឱ្យមានសុខភាពល្អ។
ប្រសិនបើការព្យាបាលត្រូវបានពន្យារពេល ផលវិបាកអាចកើតឡើងយ៉ាងងាយស្រួលដូចជា បន្ទប់បេះដូងរីក ការកើនឡើងសម្ពាធសរសៃឈាមសួត ដែលបណ្តាលឱ្យខូចខាតដល់សរសៃឈាមសួត រលាកស្រោមបេះដូង (ការឆ្លងមេរោគលើផ្ទៃខាងក្នុងនៃបេះដូង) និងកង្វះអាហារូបត្ថម្ភធ្ងន់ធ្ងរដោយសារការញ៉ាំ និងការស្រូបយកមិនបានល្អ។
គ្រូពេទ្យមានការព្រួយបារម្ភ ដោយសារតែអ្នកជំងឺខ្វះអាហារូបត្ថម្ភ មានជំងឺខ្សោយបេះដូង និងជំងឺលើសឈាមសួតធ្ងន់ធ្ងរ។ ទាំងនេះគឺជាកត្តាដែលធ្វើឲ្យដំណើរការចាក់ថ្នាំស្ពឹក និងសង្គ្រោះជីវិតមានការលំបាកខ្លាំង។
ក្នុងអំឡុងពេលប្រើថ្នាំសន្លប់ ត្រូវតែយកចិត្តទុកដាក់កុំឱ្យទារកមានការរំញោចដ៏ឈឺចាប់ ព្រោះវានឹងធ្វើឱ្យជំងឺលើសឈាមសួតកាន់តែធ្ងន់ធ្ងរឡើង។
បន្ទាប់ពីទារកគេងលក់ស្កប់ស្កល់ គ្រូពេទ្យនឹងធ្វើការដាក់បំពង់ endotracheal ហើយបន្តចាក់ថ្នាំស្ពឹក erector spinae plane (ESP) ដើម្បីជួយកាត់បន្ថយការឈឺចាប់អំឡុងពេលវះកាត់រហូតដល់ 90% ដោយកំណត់តម្រូវការថ្នាំ morphine បន្ទាប់ពីការវះកាត់។
ដោយសារតែរាងកាយរបស់ទារកគឺស្តើងពេកវាពិបាកក្នុងការកំណត់ស្រទាប់សាច់ដុំកំឡុងពេលនីតិវិធី។ យើងត្រូវតែពឹងផ្អែកលើការគាំទ្រនៃប្រព័ន្ធអ៊ុលត្រាសោដែលមានគុណភាពបង្ហាញខ្ពស់ដើម្បីកំណត់ទីតាំងនៃសាច់ដុំឆ្អឹងខ្នង erector ដោយហេតុនេះការភ្ជាប់ខ្សែមគ្គុទ្ទេសក៍យ៉ាងត្រឹមត្រូវ។
លើសពីនេះ កំហាប់ថ្នាំស្ពឹកក៏ត្រូវសាកសមសម្រាប់ទារកដែលខ្វះអាហារូបត្ថម្ភផងដែរ។ ប្រសិនបើប្រើជ្រុល វាអាចបង្កឱ្យមានការពុលថ្នាំស្ពឹក ឬខូចខាតដល់ប្រព័ន្ធសរសៃប្រសាទយ៉ាងងាយ។
ដំណើរការប្រើថ្នាំសន្លប់ត្រូវបានបញ្ចប់។ វេជ្ជបណ្ឌិត Vien និងក្រុមរបស់គាត់បានចាប់ផ្តើមការវះកាត់ដោយប្រើជាលិកាស្វយ័ត (ដើម្បីជៀសវាងការបដិសេធបន្ទាប់ពីការវះកាត់) ដើម្បីបិទរន្ធនៅក្នុង septum រវាង ventricles ទាំងពីរ។ ការវះកាត់បានបញ្ចប់ដោយជោគជ័យបន្ទាប់ពី 3 ម៉ោង។
អ្នកជំងឺត្រូវបាន extubation ឆាប់ ត្រឹមតែ 4 ម៉ោងក្រោយការវះកាត់ កាត់បន្ថយថ្នាំបន្តិចម្តងៗ ហើយបានរំសាយចេញ 5 ថ្ងៃក្រោយមក។
មួយសប្តាហ៍បន្ទាប់ពីការរំសាយចេញ ម្តាយរបស់ទារកបានរាយការណ៍ថា ទារកបៅដោះម្តាយបានល្អប្រសើរ លែងបែកញើសពេលបៅដោះ គេងលក់ស្រួលនៅពេលយប់ មុខរបួសវះកាត់បានជាសះស្បើយ ហើយទារកឡើងទម្ងន់ 4.2 គីឡូក្រាម។ ទារកបានបន្តតាមដាន និងពិនិត្យឡើងវិញតាមកាលកំណត់តាមកាលវិភាគ។
លោកវេជ្ជបណ្ឌិត ធុយ បាននិយាយថា ជំងឺបេះដូងពីកំណើត គឺជាជំងឺបេះដូងពីកំណើតទូទៅបំផុត ដែលស្មើនឹងជាង ៣៧% នៃជម្ងឺបេះដូងពីកំណើតទាំងអស់ចំពោះកុមារ ជាមួយនឹងឧប្បត្តិហេតុប្រហែល ០,៣% ចំពោះទារកទើបនឹងកើត។
ពិការភាពនៃបំពង់ខ្យល់តូច (តិចជាង 3 ម.ម) ជាធម្មតាមិនត្រូវការការព្យាបាលទេ ព្រោះពិការភាពនឹងបិទដោយខ្លួនឯង នៅពេលដែលកុមារធំឡើង។ ចំពោះពិការភាព ventricular septal ទំហំមធ្យម (អង្កត់ផ្ចិត 3-ក្រោម 5 mm) និង ventricular septal defects (អង្កត់ផ្ចិត 5 mm ឬច្រើនជាងនេះ) លទ្ធភាពនៃការបិទដោយឯកឯងគឺទាបណាស់។ នៅពេលនេះ វិធីសាស្ត្រព្យាបាលសម្រាប់ការបិទពិការភាពរួមមានការបិទប្រហោងឆ្អឹង និងការវះកាត់បើកបេះដូងដើម្បីជួសជុលពិការភាព។
សញ្ញានៃពិការភាព ventricular septal ទំហំមធ្យមទៅធំអាចលេចឡើងក្នុងខែដំបូងបន្ទាប់ពីកំណើត។ ពិការភាពតូចៗជារឿយៗមិនបង្ហាញរោគសញ្ញារហូតដល់ពេញវ័យ។
ដូច្នេះហើយ ស្ត្រីមានផ្ទៃពោះត្រូវទៅពិនិត្យផ្ទៃពោះ អ៊ុលត្រាសោនតាមកាលវិភាគ និងពិនិត្យជំងឺបេះដូងពីកំណើត ក្រោយពេលទារកកើតរហូតដល់ធំឡើង ដើម្បីជួយរកឱ្យឃើញជំងឺទាន់ពេល មានផែនការតាមដាន និងព្យាបាលសមស្រប។
នៅប្រទេសវៀតណាម ជាមធ្យម កុមារជាង 1,5 លាននាក់កើតជារៀងរាល់ឆ្នាំ ដែលក្នុងនោះកុមារប្រហែល 10,000-12,000 នាក់មានជំងឺបេះដូងពីកំណើត។
នៅទូទាំងពិភពលោក ជារៀងរាល់ឆ្នាំ កុមារប្រហែល 1-1.5 លាននាក់កើតមកមានភាពមិនប្រក្រតីពីកំណើត។ ប្រហែល 1/4 នៃកុមារដែលមានជំងឺបេះដូងត្រូវការការវះកាត់ក្នុងឆ្នាំដំបូងនៃជីវិត ហើយ 4.2% នៃការស្លាប់របស់ទារកទើបនឹងកើតគឺដោយសារតែពិការភាពបេះដូងពីកំណើត។
ការព្រមានអំពីទំលាប់នៃការព្យាបាលដោយខ្លួនឯងនៅផ្ទះជាមួយស្លឹកនិងឱសថ
ប្រទេសវៀតណាម - មន្ទីរពេទ្យស៊ុយអែត Uong Bi ( Quang Ninh ) ទើបតែបានទទួល និងព្យាបាលអ្នកជំងឺ 2 នាក់ដែលមានផលវិបាក និងការឆ្លងមេរោគលើស្បែក ដោយសារការព្យាបាលដោយខ្លួនឯងនៅផ្ទះជាមួយនឹងថ្នាំរុក្ខជាតិ និងស្លឹកសម្រាប់រលាក និងជំងឺស្បែករបកក្រហម។
អ្នកជំងឺ (អាយុ 2 ឆ្នាំ រស់នៅ Dong Trieu ខេត្ត Quang Ninh) ត្រូវបានដុតដោយទឹកដាំពុះនៅផ្ទះ។ បន្ទាប់ពីទទួលបានជំនួយសង្គ្រោះបឋមនៅមណ្ឌលសុខភាពក្បែរផ្ទះ ជំនួសឲ្យការផ្ទេរទៅថ្នាក់ខ្ពស់ដើម្បីព្យាបាលទាំងស្រុង ក្រុមគ្រួសារបានសុំត្រឡប់ទៅផ្ទះវិញ ហើយលាបថ្នាំបុរាណដោយខ្លួនឯង ដោយសង្ឃឹមថាមុខរបួសនឹងជាសះស្បើយយ៉ាងឆាប់រហ័ស។
ជាលទ្ធផល បន្ទាប់ពីលាបថ្នាំបានតែ២ថ្ងៃ អ្នកជំងឺរលាកគូទ ប្រដាប់ភេទ ជើង និងជើងក្លាយជាក្រហម និងមានជាតិទឹកចេញមកក្រៅ។ នៅពេលនេះ ក្រុមគ្រួសារបានយកកុមារទៅកាន់មន្ទីរពេទ្យ Uong Bi វៀតណាម-ស៊ុយអែត ដើម្បីសង្គ្រោះបន្ទាន់។
អ្នកជំងឺទី 2 មានជំងឺស្បែករបកក្រហម ប៉ុន្តែមិនបានធ្វើតាមវិធីព្យាបាលរបស់វេជ្ជបណ្ឌិតទេ ហើយជំនួសមកវិញដោយងូតទឹកដោយស្លឹកឈើមួយចំនួន ដូចដែលមនុស្សជាច្រើនបានណែនាំ។
បន្ទាប់ពីងូតទឹកពីរបីដង អ្នកជំងឺឃើញមានរលាកស្បែកជាច្រើន អមដោយអារម្មណ៍ក្តៅ ក្រហាយ និងឈឺចាប់នៅពេលរលាក។
វេជ្ជបណ្ឌិតនៅមន្ទីរពេទ្យ Uong Bi វៀតណាម-ស៊ុយអែត បាននិយាយថា ទោះបីជាមានការព្រមានម្តងហើយម្តងទៀតក៏ដោយ ក៏នៅតែមានករណីជាច្រើននៃការសម្រាកព្យាបាលនៅមន្ទីរពេទ្យដែលមានផលវិបាកដូចជាដំបៅ ការឆ្លងមេរោគ ការ necrosis ជាដើម ដែលបណ្តាលមកពីការព្យាបាលដោយខ្លួនឯងមិនត្រឹមត្រូវ។ ដូច្នេះហើយ បុគ្គលម្នាក់ៗគួរតែការពារសុខភាពខ្លួនឯង ដោយទៅសួរសុខទុក្ខ និងស្តាប់ការណែនាំរបស់គ្រូពេទ្យ នៅពេលដែលមានបញ្ហាសុខភាពខុសពីធម្មតា។
ជាការពិត មានករណីជាច្រើនដែលអ្នកជំងឺបានព្យាបាលដោយខ្លួនឯងនៅផ្ទះ ដោយប្រើឱសថពីមាត់ និងឱសថប្រជាប្រិយ។
ការព្យាបាលទាំងនេះមិនត្រូវបានបញ្ជាក់ដោយវិទ្យាសាស្រ្តទេ ហើយលទ្ធផលគឺថាជំងឺនេះមិនប្រសើរឡើងទេ ប៉ុន្តែមាននិន្នាការកាន់តែអាក្រក់ទៅៗ។ បន្ទាប់មកអ្នកជំងឺប្រញាប់ប្រញាល់ទៅមន្ទីរពេទ្យ ធ្វើឱ្យការព្យាបាលមានការពិបាក ពន្យារពេលវេលាព្យាបាល និងធ្វើឱ្យអ្នកជំងឺមានការឈឺចាប់យ៉ាងខ្លាំង។
ភាពតានតឹងបំបាត់ដុំសាច់ថ្លើម
វេជ្ជបណ្ឌិតនៅមន្ទីរពេទ្យកណ្តាលសម្រាប់ជំងឺត្រូពិចទើបតែធ្វើការវះកាត់រយៈពេល 9 ម៉ោងដើម្បីយកដុំសាច់ថ្លើមសាហាវដែលបានឈានទៅដល់ដំណាក់កាលចុងក្រោយដោយលុកលុយចូលទៅក្នុងសរសៃឈាមវ៉ែនដែលខ្សោយនិងសរសៃឈាមវ៉ែនរបស់អ្នកជំងឺបុរសអាយុ 42 ឆ្នាំ។
អ្នកជំងឺប្រុស D.NT ត្រូវបានបញ្ជូនទៅកាន់នាយកដ្ឋានវះកាត់ថ្លើម រំលាយអាហារ និងមហារីក មន្ទីរពេទ្យកណ្តាលសម្រាប់ជំងឺត្រូពិច ដែលមានដុំសាច់ថ្លើមធំជិត 20cm លុកលុយលើដ្យាក្រាម ដោយមានដុំឈាមនៃសរសៃវ៉ែនផតថលធម្មតា និង វីណាកាវ៉ាទាប រាលដាលជិតបេះដូង។
ដុំសាច់នេះមានទំហំធំណាស់ ដែលជារឿយៗបណ្តាលឱ្យមានការឈឺចាប់ដល់អ្នកជំងឺ ជាមួយនឹងហានិភ័យនៃការដាច់រហែកគ្រប់ពេលវេលា។ លើសពីនេះ ការស្ទះសរសៃឈាមវ៉ែនផតថល ក៏អាចនាំទៅរកការខ្សោយថ្លើមស្រួចស្រាវ និងផលវិបាកដូចជា រលាកបំពង់អាហារ។ ជាពិសេស ជំងឺស្ទះសរសៃឈាមវ៉ែន កាវ៉ាទាប មានហានិភ័យខ្ពស់នៃការស្លាប់។
ដោយផ្អែកលើប្រវត្តិវេជ្ជសាស្រ្ត អ្នកជំងឺ T. ត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺរលាកថ្លើមប្រភេទ B សកម្មនៅក្នុងឆ្នាំ 2014។ ទោះបីជាយ៉ាងណាក៏ដោយ ដោយសារតែជីវិតដ៏មមាញឹករបស់គាត់ អ្នកជំងឺមិនបានអនុវត្តតាមការព្យាបាលនោះទេ។ នៅដើមឆ្នាំ 2024 អ្នកជំងឺចាប់ផ្តើមមានអារម្មណ៍ឈឺចាប់នៅក្នុង hypochondrium ខាងស្តាំ និងការស្រកទម្ងន់យ៉ាងធ្ងន់ធ្ងរប្រហែល 8-10 គីឡូក្រាម។ នៅខែឧសភា ឆ្នាំ 2024 អ្នកជំងឺត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺមហារីកថ្លើមដំណាក់កាលចុងក្រោយ។
វេជ្ជបណ្ឌិតឯកទេសទី II លោក Nguyen Truong Giang នាយកដ្ឋានវះកាត់ជំងឺថ្លើម រំលាយអាហារ និងមហារីក បាននិយាយថា ដុំសាច់របស់អ្នកជំងឺមិនត្រឹមតែបណ្តាលឱ្យមានការឈឺចាប់ជាប្រចាំប៉ុណ្ណោះទេ ប៉ុន្តែក៏មានហានិភ័យនៃការដាច់រហែកគ្រប់ពេលវេលាផងដែរ។ ប្រសិនបើមិនបានវះកាត់ទេ វានឹងនាំឱ្យខូចថ្លើមស្រួចស្រាវ បណ្តាលឱ្យស្លាប់យ៉ាងឆាប់រហ័ស ។
នៅពេលទទួលយកអ្នកជំងឺ វេជ្ជបណ្ឌិតបានពិចារណាលើកត្តាសំខាន់បីក្នុងករណីនេះ។ ដំបូងឡើយ អ្នកជំងឺមានអាយុត្រឹមតែ ៤២ ឆ្នាំប៉ុណ្ណោះ ហើយមុខងាររាងកាយមូលដ្ឋានរបស់គាត់នៅតែមានស្ថិរភាព។ អ្នកជំងឺអាចស៊ូទ្រាំនឹងការវះកាត់ធំ។ ទាក់ទងនឹងមុខងារថ្លើម មុនពេលវះកាត់ ការធ្វើតេស្តមុខងារថ្លើមរបស់អ្នកជំងឺ បានបង្ហាញថា ថ្លើមដែលនៅសល់ក្រោយការវះកាត់ថ្លើមត្រឹមត្រូវ នៅតែគ្រប់គ្រាន់ដើម្បីរក្សាមុខងារ កាត់បន្ថយហានិភ័យនៃការខ្សោយថ្លើមក្រោយការវះកាត់។
ថ្វីត្បិតតែអ្នកជំងឺមានជំងឺមហារីកធ្ងន់ធ្ងរក៏ដោយ គោលដៅនៃការវះកាត់មិនមែនដើម្បីព្យាបាលជំងឺនេះទេ ប៉ុន្តែដើម្បីពន្យារអាយុជីវិត និងបង្កើនគុណភាពជីវិត។
លោកវេជ្ជបណ្ឌិត Giang បាននិយាយថា នេះជាការវះកាត់ដ៏លំបាកមួយ ព្រោះអ្នកជំងឺស្ថិតក្នុងដំណាក់កាលយឺតយ៉ាវបំផុត ដោយមានដុំសាច់ធំលុកលុយតាមសរសៃឈាមសំខាន់ៗ។ អត្រាជោគជ័យនៅក្នុងករណីបែបនេះគឺទាបណាស់។ ប៉ុន្តែការវះកាត់គឺជាជម្រើសតែមួយគត់នៅពេលនេះ។
ការវះកាត់មានរយៈពេលជិត 9 ម៉ោង រួមទាំងការយកចេញទាំងស្រុងនៃថ្លើមខាងស្តាំ (ទំហំជិត 20 សង់ទីម៉ែត្រ) ការដកដុំសាច់ចេញពី vena cava ទាប និងការកសាងឡើងវិញនៃសរសៃឈាម។
ក្នុងអំឡុងពេលវះកាត់ អ្នកជំងឺត្រូវប្រើប្រព័ន្ធជំនួយឈាមរត់ក្រៅរាងកាយ ដើម្បីរក្សាចរន្តឈាមឲ្យមានស្ថេរភាព។ ជាពិសេស វេជ្ជបណ្ឌិតប្រឈមមុខនឹងបញ្ហាធំជាមួយនឹងជំងឺ coagulation ការបាត់បង់ឈាមយ៉ាងច្រើន និងជំងឺអាស៊ីតមេតាបូលីកធ្ងន់ធ្ងរ។
បន្ទាប់ពីការវះកាត់ អ្នកជំងឺត្រូវបានផ្ទេរទៅបន្ទប់សង្គ្រោះបន្ទាន់ ហើយស្ថានភាពរបស់គាត់បានចាប់ផ្តើមប្រសើរឡើងបន្ទាប់ពីពីរថ្ងៃ។ នៅថ្ងៃទីប្រាំបន្ទាប់ពីការវះកាត់ បំពង់ដកដង្ហើមរបស់អ្នកជំងឺត្រូវបានដកចេញ ហើយសរីរាង្គរបស់គាត់បានជាសះស្បើយបន្តិចម្តងៗ។ បច្ចុប្បន្ន អ្នកជំងឺមានសភាពធូរស្រាល និងបានចេញពីមន្ទីរពេទ្យហើយ។
លោកវេជ្ជបណ្ឌិត Giang បន្ថែមថា នៅពេលនេះ ពិភពលោកមិនមានរបបព្យាបាលដ៏ល្អប្រសើរសម្រាប់ករណីមហារីកថ្លើមកម្រិតខ្ពស់ដូចអ្នកជំងឺនោះទេ។
ការវះកាត់នៅតែជាជម្រើសនៃការព្យាបាលជាមួយនឹងអត្រាជោគជ័យខ្ពស់បំផុត។ ទោះជាយ៉ាងណាក៏ដោយ បុគ្គលិកពេទ្យត្រូវតែតាមដានដំណើរការសង្គ្រោះឱ្យបានដិតដល់បំផុត ដើម្បីជៀសវាងផលវិបាកដ៏គ្រោះថ្នាក់។

































































































Kommentar (0)