ນະຄອນໂຮ່ຈິມິນ – ນາງ ແອງ, ອາຍຸ 29 ປີ, ເຄີຍຖືກກວດພົບວ່າເປັນມະເຮັງສະໝອງທີ່ແຜ່ລາມໄປທົ່ວສະໝອງ ແລະ ໄດ້ໄປຮັບການປິ່ນປົວຢູ່ຫຼາຍບ່ອນ. ໜ້າແປກໃຈ, ໃນຄັ້ງນີ້, ທ່ານໝໍທີ່ຜ່າຕັດສະໝອງໄດ້ຄົ້ນພົບເນື້ອງອກທີ່ບໍ່ເປັນອັນຕະລາຍ.
ສອງເດືອນກ່ອນ, ທ່ານໝໍຢູ່ໂຮງໝໍຫຼາຍແຫ່ງໄດ້ວິນິດໄສວ່ານາງມີເນື້ອງອກໃຫຍ່ສອງອັນທີ່ແຜ່ລາມໄປມາ ແລະ ບີບອັດລະບົບປະສາດຂອງນາງ, ໂດຍຄາດຄະເນວ່າການຜ່າຕັດຈະມີຄວາມສ່ຽງ, ໂດຍມີຄວາມເປັນໄປໄດ້ທີ່ຈະເຮັດໃຫ້ຕາບອດທັງສອງຂ້າງ ແລະ ບໍ່ສາມາດເວົ້າໄດ້. ນາງ ແອງ ແລະ ສາມີຂອງນາງໄດ້ໄປກວດສຸຂະພາບທີ່ໂຮງໝໍທົ່ວໄປ ຕາມແອງ ໃນນະຄອນໂຮ່ຈິມິນ, ໂດຍຫວັງວ່າຈະເປັນທາງເລືອກສຸດທ້າຍ.
ໃນວັນທີ 27 ທັນວາ, ດຣ. ຮວິ່ງຈີ້ຢຸງ, ຜູ້ຊ່ຽວຊານດ້ານການຜ່າຕັດລະບົບປະສາດຢູ່ສູນວິທະຍາ ສາດປະສາດ , ໄດ້ກ່າວວ່າ ຄົນເຈັບໄດ້ມາກວດສຸຂະພາບດ້ວຍສະພາບສັບສົນ ແລະ ກັງວົນ, ບໍ່ດົນມານີ້ມີອາການຕ່າງໆເຊັ່ນ: ເຈັບຫົວພ້ອມກັບວິນຫົວ, ເວົ້າຍາກ ແລະ ເວົ້າຊ້າ.
ການສະແກນພາບແມ່ເຫຼັກສະທ້ອນ (MRI 3 Tesla) ເປີດເຜີຍເນື້ອງອກໃນສະໝອງສອງອັນຕັ້ງຢູ່ໃກ້ກັບຝາຫ້ອງລຸ່ມຫົວໃຈ, ຍື່ນອອກມາໃນເຂົາທ້າຍຫົວໃຈ ແລະ ເຂົາຂະໂມຍຂອງຫ້ອງລຸ່ມຫົວໃຈຊ້າຍ. ເນື້ອງອກມີຂະໜາດປະມານ 3 ຊມ ແລະ 4 ຊມ ຕາມລຳດັບ. ເນື້ອງອກອັນໜຶ່ງສະແດງອາການຂອງການເລືອດອອກພາຍໃນ, ມີເລືອດອອກຢູ່ບໍລິເວນທີ່ໄດ້ກວດຊີ້ນເນື້ອສະໝອງຄັ້ງກ່ອນ, ແລະ ເນື້ອເຍື່ອສະໝອງບວມ.
ອີງຕາມລັກສະນະ, ການສະແກນພາບຂອງບາດແຜ, ແລະ ຄວາມຄືບໜ້າຂອງພະຍາດ, ດຣ. ຈູ ຕັນ ສີ, ຫົວໜ້າພະແນກຜ່າຕັດປະສາດ, ໄດ້ປະເມີນໃນເບື້ອງຕົ້ນວ່າເນື້ອງອກອາດຈະບໍ່ເປັນອັນຕະລາຍ. ເຖິງແມ່ນວ່າບາດແຜນັ້ນຈະມີຫຼາຍຈຸດ ແລະ ເປັນມະເຮັງ, ແຕ່ມັນກໍ່ບໍ່ແມ່ນມະເຮັງໃນລະດັບສູງ.
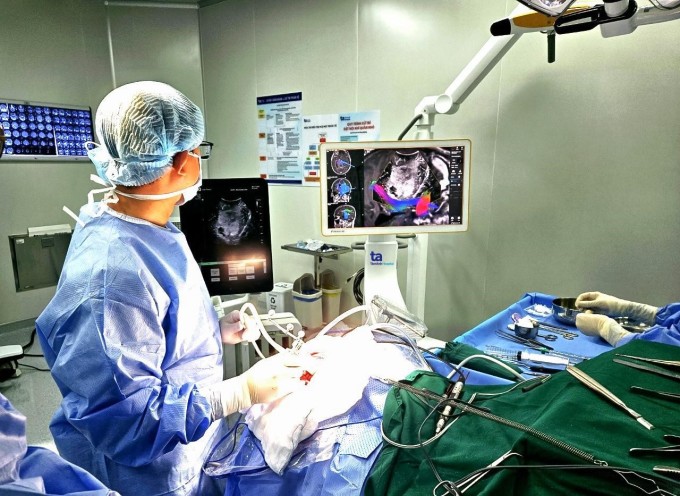
ໝໍຜ່າຕັດໄດ້ຜ່າຕັດໃຫ້ນາງແອງ. ຮູບພາບ: ສະໜອງໃຫ້ໂດຍໂຮງໝໍ.
ອີງຕາມການປະເມີນຂ້າງເທິງ, ໃນເບື້ອງຕົ້ນທີມງານໄດ້ວາງແຜນທີ່ຈະຜ່າຕັດເອົາເນື້ອງອກອອກໜຶ່ງເນື້ອເພື່ອກວດຫາລັກສະນະຂອງມັນ, ຕາມດ້ວຍການປິ່ນປົວດ້ວຍທາງເຄມີ ແລະ ການປິ່ນປົວດ້ວຍລັງສີ. ໃນເວລາດຽວກັນ, ທີມງານໄດ້ກະກຽມທາງເລືອກທີສອງ: ໃນລະຫວ່າງການຜ່າຕັດສະໝອງ, ຖ້າພວກເຂົາສາມາດເຂົ້າເຖິງເນື້ອງອກໄດ້ໂດຍກົງ ແລະ ການຄາດຄະເນສຳລັບຄວາມຮ້າຍແຮງສູງກວ່າ, ແລະ ເນື້ອງອກສາມາດເອົາອອກໄດ້ງ່າຍ, ພວກເຂົາກໍ່ຈະເອົາເນື້ອງອກທີສອງອອກເຊັ່ນກັນ.
ການປະເມີນນີ້ຊ່ວຍໃຫ້ແພດຜ່າຕັດເລືອກວິທີການທີ່ດີທີ່ສຸດໃນການເປີດກະໂຫຼກເພື່ອເອົາເນື້ອງອກທັງສອງອອກ. ຄົນເຈັບໄດ້ຮັບການຜ່າຕັດສະໝອງໂດຍໃຊ້ລະບົບຫຸ່ນຍົນຮ່ວມກັບການຖ່າຍພາບດ້ວຍກ້ອງຈຸລະທັດ, ການນຳທາງລະບົບປະສາດ, ແລະ ການສະແກນດ້ວຍຄື້ນສຽງຄວາມຖີ່ສູງໃນສະໝອງ.
ການຖ່າຍພາບ MRI, ລວມກັບຮູບພາບຂອງມັດເສັ້ນປະສາດໃນລະບົບຫຸ່ນຍົນ, ພ້ອມກັບການຖ່າຍພາບ ultrasound ລະບົບປະສາດ ແລະ ການຖ່າຍພາບ microsurgical, ຊ່ວຍໃຫ້ແພດຜ່າຕັດສາມາດກຳນົດຕຳແໜ່ງຂອງເນື້ອງອກໄດ້ຢ່າງຊັດເຈນກ່ອນ, ໃນລະຫວ່າງ ແລະ ຫຼັງການຜ່າຕັດ. ສິ່ງນີ້ຊ່ວຍໃຫ້ພວກເຂົາສາມາດກຳນົດຮອຍຜ່າຕັດຜິວໜັງ ແລະ ຮູກະໂຫຼກທີ່ນ້ອຍທີ່ສຸດເທົ່າທີ່ຈະເປັນໄປໄດ້ເພື່ອເຂົ້າເຖິງເນື້ອງອກ, ຫຼຸດຜ່ອນຄວາມເສຍຫາຍຕໍ່ມັດເສັ້ນປະສາດ ແລະ ເນື້ອເຍື່ອສະໝອງທີ່ມີສຸຂະພາບດີອ້ອມຂ້າງ.
ການຜ່າຕັດໄດ້ເຮັດເປັນຮູບຊົງໂຄ້ງຫ່າງຈາກບໍລິເວນກະດູກຂ້າງຊ້າຍ 8 ຊມ. ພາຍໃຕ້ກ້ອງຈຸລະທັດຜ່າຕັດ, ເນື້ອງອກມີສີເທົາອ່ອນໆ, ແຂງແຮງ, ແລະ ມີເສັ້ນເລືອດນ້ອຍໆຈຳນວນຫຼາຍທີ່ເຕີບໃຫຍ່ເປັນເສັ້ນເລືອດໃໝ່. ແພດຜ່າຕັດໄດ້ຜ່າຕັດຜະໜັງເນື້ອງອກ ແລະ ໃຊ້ອຸປະກອນ Cusa ເພື່ອແຍກ ແລະ ດູດເອົາກ້ອນເນື້ອງອກທຳອິດອອກ.
ໂດຍໄດ້ຮັບການຊີ້ນຳຈາກຫຸ່ນຍົນ ແລະ ການນຳທາງລະບົບປະສາດ, ບັນດາທ່ານໝໍໄດ້ເຂົ້າເຖິງ ແລະ ເອົາເນື້ອງອກໂຕທີສອງອອກໝົດ. ຈາກນັ້ນ, ພວກເຂົາໄດ້ສຽບທໍ່ລະບາຍອາກາດຢູ່ຫ້ອງລຸ່ມ ແລະ ປິດກະໂຫຼກຫົວ.
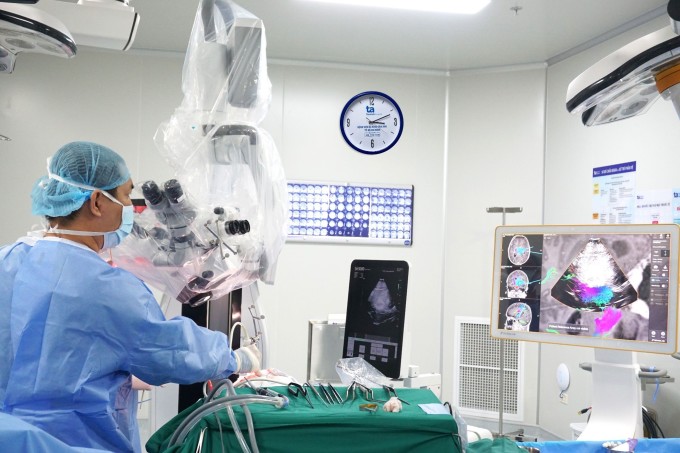
ຮູບພາບອັລຕຣາຊາວກວດບໍລິເວນບາດແຜຫຼັງຈາກການຜ່າຕັດ. ຮູບພາບ: ສະໜອງໃຫ້ໂດຍໂຮງໝໍ.
ຫຼັງຈາກການຜ່າຕັດເປັນເວລາສາມຊົ່ວໂມງ, ເນື້ອງອກທັງສອງອັນໄດ້ຖືກເອົາອອກໝົດ. ໃນມື້ທີສອງຫຼັງຈາກການຜ່າຕັດ, ນາງແອງສາມາດຢືນຂຶ້ນແລະຍ່າງໄດ້ດ້ວຍຕົວເອງ. ສາມມື້ຫຼັງຈາກການຜ່າຕັດ, ຜົນການກວດເນື້ອເຍື່ອສັດວິທະຍາສະແດງໃຫ້ເຫັນວ່າເນື້ອງອກ glioma (astrocytoma) ບໍ່ເປັນອັນຕະລາຍ.
ນາງ ອານ ກ່າວວ່າ “ໃນຂະນະທີ່ຂ້ອຍຖືຜົນການກວດຊີ້ນເນື້ອໄວ້ໃນມື, ຂ້ອຍຮູ້ສຶກຄືກັບວ່າຂ້ອຍໄດ້ຮັບໂອກາດຄັ້ງທີສອງໃນຊີວິດເມື່ອຂ້ອຍຮູ້ວ່າເນື້ອງອກບໍ່ເປັນອັນຕະລາຍ.”
ດຣ. ຕັນ ສີ ແນະນຳໃຫ້ຄົນເຈັບຢ່າຟ້າວຟັ່ງຍອມແພ້ຄວາມຫວັງ ແລະ ປະຖິ້ມການປິ່ນປົວ. ໃນຄວາມເປັນຈິງແລ້ວ, ການປິ່ນປົວ ແລະ ພະຍາດວິທະຍາບາງຄັ້ງກໍ່ໃຫ້ຜົນໄດ້ຮັບທີ່ແຕກຕ່າງຈາກການວິນິດໄສໃນເບື້ອງຕົ້ນ. ຄົນເຈັບຄວນປະຕິບັດຕາມຄຳແນະນຳ ແລະ ການປິ່ນປົວຂອງຜູ້ຊ່ຽວຊານ.
ສະຫງົບ
* ຊື່ຂອງຄົນເຈັບໄດ້ຖືກປ່ຽນແປງແລ້ວ
| ຜູ້ອ່ານສາມາດຖາມຄຳຖາມກ່ຽວກັບພະຍາດທາງລະບົບປະສາດໄດ້ທີ່ນີ້ເພື່ອໃຫ້ທ່ານໝໍຕອບ. |
[ໂຄສະນາ_2]
ລິ້ງແຫຼ່ງຂໍ້ມູນ




![[ຮູບພາບ] ງານລ້ຽງຕ້ອນຮັບເລຂາທິການໃຫຍ່ ແລະ ປະທານປະເທດ ໂຕ ລາມ ພ້ອມດ້ວຍພັນລະຍາ ໃນໂອກາດຢ້ຽມຢາມປະເທດຟີລິບປິນຢ່າງເປັນທາງການ](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/06/01/1780295488620_vna-potal-chieu-dai-chao-mung-tong-bi-thu-chu-tich-nuoc-to-lam-va-phu-nhan-tham-cap-nha-nuoc-toi-philippines-8798060-7855-jpg.webp)

![[ຮູບພາບ] ທ່ານເລຂາທິການໃຫຍ່ ແລະ ປະທານາທິບໍດີ ໂຕ ແລມ ແລະ ປະທານາທິບໍດີ ຟີລິບປິນ ເຈລະຈາກັນ.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/06/01/1780286997787_anh-man-hinh-2026-06-01-luc-11-09-43.png)
















































































































(0)