26 sierpnia dr Duong Bich Thuy z Oddziału Chorób Zakaźnych Szpitala FV stwierdził, że po przybyciu do szpitala pacjent N. wykazywał objawy wstrząsu, przyspieszone tętno, niskie ciśnienie krwi, przyspieszony oddech itp. i został natychmiast przeniesiony na Oddział Intensywnej Terapii (OIT).
Zgodnie z historią choroby, rodzina zgłosiła, że ukąszenie owada początkowo nie było poważne. Jednak po deszczu rana zetknęła się z wodą, powodując obrzęk i stan zapalny. W ciągu 4 dni ukąszenie owada spuchło i rozprzestrzeniło się z lewej kostki na podudzie, kolano, następnie lewe udo, a nawet pachwinę. Pan N. choruje na cukrzycę.
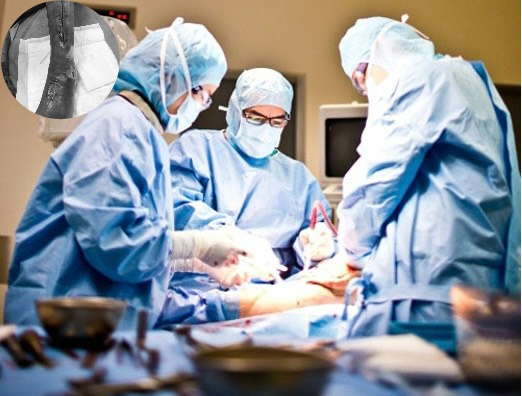
Lekarze przeprowadzili zabieg chirurgiczny na stopie mężczyzny, w której rozwinęła się gangrena (mały obrazek), polegający na usunięciu tkanki.
Około dnia po przyjęciu, Dział Laboratoryjny poinformował, że posiew ropy z rany pana N. wykazał obecność dwóch rodzajów bakterii: Streptococcus pyogenes i Stenotrophomonas maltophilia. Spośród nich Streptococcus pyogenes jest niebezpiecznym rodzajem bakterii, ponieważ może uwalniać toksyny do krwiobiegu, powodując zespół wstrząsu toksycznego, zgodnie z pierwotnymi przewidywaniami lekarzy.
Dr Thuy stwierdził, że jest to niebezpieczne schorzenie o wysokiej śmiertelności, potencjalnie sięgającej 70%. W przypadku pana N. zespół wstrząsu toksycznego doprowadził do martwiczego zapalenia powięzi lewego podudzia i niewydolności nerek. Bez szybkiej diagnozy i leczenia pacjent mógł zostać zmuszony do amputacji (utraty nogi), aby mieć jakąkolwiek nadzieję na przeżycie. Według światowej literatury medycznej, martwicze zapalenie powięzi podudzia jest również schorzeniem najczęściej prowadzącym do amputacji kończyny.
Przeszła trzy operacje mające na celu usunięcie martwej tkanki.
Po wielodyscyplinarnej konsultacji lekarze jednogłośnie zadecydowali o zabiegu chirurgicznym mającym na celu usunięcie martwiczej tkanki z lewej nogi, wraz z zastosowaniem odpowiednich antybiotyków (skutecznych zarówno w zabijaniu bakterii, jak i neutralizowaniu toksyn wydzielanych przez bakterie). Jednocześnie pacjent wymaga intensywnej opieki, aby mieć jakiekolwiek szanse na przeżycie i zminimalizować ryzyko utraty kończyny.
Dr Truong Hoang Vinh Khiem z Oddziału Ortopedii i jego zespół niezwłocznie przeprowadzili operację u pacjenta PNN. Pacjent musiał przejść trzy operacje w celu usunięcia martwej tkanki.
Po trzech tygodniach leczenia infekcji i intensywnej opieki pooperacyjnej rana się zagoiła i pan N. został wypisany ze szpitala. Badania kontrolne wykazały, że jego stan zdrowia jest stabilny i mógł wrócić do Stanów Zjednoczonych.
Według dr Thuy osoby z chorobami współistniejącymi, takimi jak cukrzyca, przewlekła choroba wątroby, zespół nerczycowy, osoby przyjmujące leki immunosupresyjne, takie jak kortykosteroidy, a także osoby zakażone wirusem HIV/AIDS są bardziej narażone na poważne zakażenia nawet w przypadku niewielkich ran i zmian skórnych.
„Dlatego nie należy stosować metod ludowych, takich jak okłady ziołowe, gorące kompresy, akupunktura itp. Zamiast tego należy udać się do placówki medycznej w celu uzyskania odpowiedniej opieki i terminowego leczenia. Niewłaściwie leczona rana jest bardzo podatna na nadkażenie bakteryjne, co może prowadzić do powikłań, takich jak zapalenie tkanki łącznej, sepsa, wstrząs septyczny, wstrząs toksyczny, z wysokim ryzykiem zgonu w ciągu kilku dni, a nawet godzin” – ostrzega dr Thuy.
Link źródłowy




![[Grafika] Zgromadzenie Narodowe omawia realizację planu rozwoju społeczno-gospodarczego.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/04/20/1776696707422_ndo_br_img-20260420-185419-jpg.webp)
![[Zdjęcie] Sekretarz generalny i prezydent To Lam spotyka się z delegatami Zgromadzenia Narodowego reprezentującymi mniejszości etniczne.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/04/20/1776696701056_a1-bnd-8331-3342-jpg.webp)








































































































Komentarz (0)