นพ.เหงียน ถัน เคียม แผนกศัลยกรรมทางเดินอาหาร - ตับและถุงน้ำดี ตับอ่อน โรงพยาบาลบั๊กมาย แบ่งปันกับผู้ป่วยมะเร็งทางเดินน้ำดี
ดังนั้นมะเร็งร้ายจึงเกิดจากส่วนประกอบใด ๆ ของทางเดินน้ำดี (ส่วนใหญ่ร้อยละ 95 มีต้นกำเนิดมาจากเยื่อบุทางเดินน้ำดี)
Cholangiocarcinoma คิดเป็นร้อยละ 2 ของมะเร็งระบบทางเดินอาหาร และจำแนกได้เป็นมะเร็งในตับ (ร้อยละ 20) หรือมะเร็งนอกตับ (ร้อยละ 80)
ปัจจุบันเทคนิคการรักษาโรคตับและทางเดินน้ำดีได้ก้าวหน้าไปมากในการช่วยยืดชีวิตผู้ป่วยได้ (ที่มาของภาพ โรงพยาบาลบัชไม)
มะเร็งท่อน้ำดีนอกตับ ได้แก่ มะเร็งท่อน้ำดีบริเวณฮิลัส (เนื้องอกคลาตสกิน) และมะเร็งท่อน้ำดีของท่อน้ำดีรวม
เนื้องอกคลาตสกินเป็นกลุ่มของมะเร็งท่อน้ำดีที่พบบ่อยที่สุด คิดเป็น 50-60% ของมะเร็งท่อน้ำดีทั้งหมด เนื้องอกคลาตสกินหมายถึงมะเร็งท่อน้ำดีที่อยู่ภายในระยะ 2 เซนติเมตรจากจุดแยกของท่อน้ำดีส่วนรวม
จากการพยากรณ์อัตราการรอดชีวิตของเนื้องอก Klaskin อัตราการรอดชีวิตโดยรวมหลังจาก 5 ปีสำหรับกลุ่มผู้ป่วยที่ได้รับการผ่าตัดแบบรุนแรงคือ 20-30% ขึ้นอยู่กับแต่ละการศึกษา อย่างไรก็ตาม สำหรับกลุ่มผู้ป่วยที่ไม่สามารถเข้ารับการผ่าตัดแบบรุนแรง อัตรานี้อยู่ที่ 0%
ดังนั้นแม้ว่าจะเป็นมะเร็งที่มีความร้ายแรงมาก การผ่าตัดแบบรุนแรงก็ช่วยให้การพยากรณ์โรคของผู้ป่วยดีขึ้นอย่างมาก
เนื้องอก Klaskin ขั้นสูงที่มีการขยายตัวในแนวตั้ง ซึ่งกำหนดเป็นเนื้องอก Klaskin ชนิด IV ตามระบบการจำแนกประเภทบิสมัท เป็นกรณีของมะเร็งตับที่ซ่อนเร้นที่บริเวณฮิลัส ซึ่งเนื้องอกได้ลุกลามเข้าไปในท่อน้ำตับด้านขวาและด้านซ้ายเข้าไปในตับ
ก่อนหน้านี้ เนื้องอกชนิดที่ IV ของ Klaskin ถูกจัดประเภทว่าไม่สามารถผ่าตัดได้ โดยทั่วไปแล้วการผ่าตัดที่เลือกใช้จะเป็นการผ่าตัดแบบ hepaticoenterostomy ซึ่งเป็นการผ่าตัดแบบประคับประคองที่ไม่ได้เอาเนื้องอกออก ดังนั้น การพยากรณ์โรคหลังการผ่าตัดของผู้ป่วยจึงมักจะไม่ดีนัก
อย่างไรก็ตาม ด้วยการพัฒนาอย่างต่อเนื่องของเทคนิคการผ่าตัด รวมถึงการประสานงานสหสาขาวิชา (วิสัญญีวิทยา วิทยาเนื้องอก และรังสีวิทยาแทรกแซง) วิธีการผ่าตัดแบบรุนแรงสำหรับเนื้องอกชนิดที่ IV ของ Klaskin จึงได้รับการนำไปใช้อย่างประสบความสำเร็จในศูนย์ศัลยกรรมตับและทางเดินน้ำดีหลักๆ หลายแห่งทั่วโลก
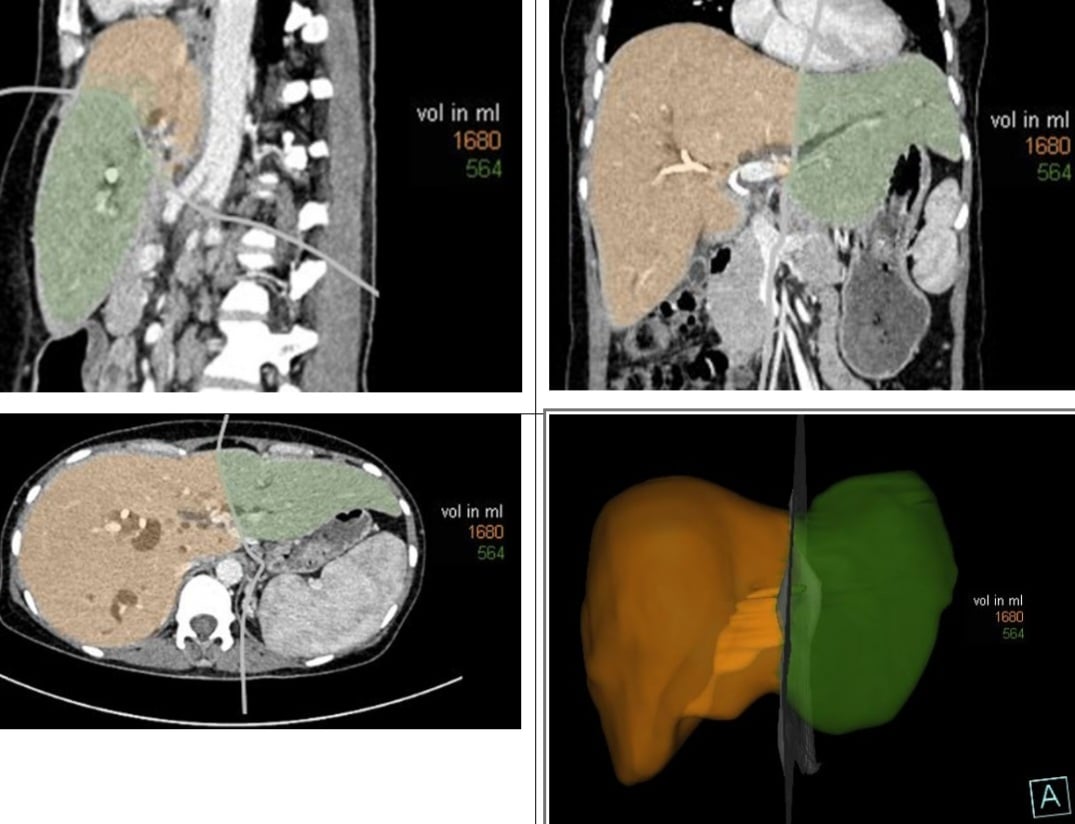
แผนภาพการตัดตับที่วางแผนไว้ (สีส้ม) ทุกเคสได้รับการถ่ายภาพ ถ่ายภาพ และวัดปริมาตรตับก่อนการผ่าตัด ซึ่งช่วยให้ทีมศัลยแพทย์สามารถคาดการณ์การตัดตับ ประเมินเปอร์เซ็นต์ของการตัดตับ รวมถึงปริมาตรตับที่เหลืออยู่ และพัฒนากลยุทธ์การผ่าตัดที่เหมาะสม
ด้วยคุณลักษณะของศูนย์ศัลยกรรมตับ ทางเดินน้ำดี และตับอ่อนขนาดใหญ่ แผนกศัลยกรรมตับ ทางเดินน้ำดี และตับอ่อนทางเดินอาหาร โรงพยาบาลบาคไม ได้รับและทำการผ่าตัดแบบรุนแรงให้กับผู้ป่วยเนื้องอกคลาสกินชนิดที่ 4 หลายรายสำเร็จ
ในกรณีเหล่านี้ ได้มีการผ่าตัดแบบ Neuhaus ซึ่งเป็นเทคนิคการผ่าตัดตับที่สำคัญ ซึ่งประกอบด้วยการผ่าตัดตับส่วนขวาและส่วนย่อยแรกทั้งหมด การผ่าตัดท่อน้ำดีสาขาของท่อน้ำดีส่วนข้าง และการผ่าตัดต่อมน้ำเหลืองที่ขั้วของซีลิแอค เนื้องอกที่ขั้วตับได้รับการผ่าตัดร่วมกับส่วนประกอบข้างต้นในบล็อก (en bloc) โดยใช้เทคนิคแบบไม่ต้องสัมผัส ซึ่งส่งผลให้การรักษาแบบรุนแรงและเกณฑ์ทางเนื้องอกวิทยา (ผลการตรวจชิ้นเนื้อตับส่วนที่เหลือและท่อน้ำดีร่วมระหว่างผ่าตัดทันที เป็นลบ)
อย่างไรก็ตาม เทคนิคการผ่าตัดตัดตับนี้มีความซับซ้อน โดยปริมาณตับที่ตัดออกโดยเฉลี่ยคิดเป็นประมาณ 81% ของปริมาณตับทั้งหมดตามการศึกษา ดังนั้น ความเสี่ยงที่พบบ่อยที่สุดและความเสี่ยงสูงสุดต่อการเสียชีวิตหลังผ่าตัดคือภาวะตับวายหลังผ่าตัดเนื่องจากปริมาณตับที่เหลืออยู่ไม่เพียงพอ
ดังนั้นเพื่อลดความเสี่ยงของการเกิดตับวายหลังผ่าตัด การจัดการก่อนและหลังผ่าตัดอย่างพิถีพิถัน รวมถึงการประเมินการทำงานของตับที่เหลืออย่างแม่นยำจึงเป็นสิ่งสำคัญอย่างยิ่ง
มีแนวทางการแทรกแซงหลายอย่างที่ได้รับการยอมรับอย่างกว้างขวางเพื่อลดความเสี่ยงของภาวะตับวายหลังการผ่าตัดตับ ซึ่งรวมถึงเทคนิคการระบายน้ำดีก่อนการผ่าตัดและการอุดหลอดเลือดแดงพอร์ทัลเพื่อเพิ่มปริมาตรของส่วนที่เหลือของตับ การเตรียมการผ่าตัดที่พิถีพิถันเหล่านี้เป็นกุญแจสำคัญในการหลีกเลี่ยงภาวะตับวายหลังการผ่าตัดตับ
ในกรณีที่ผู้ป่วยเข้ารับการระบายน้ำดีผ่านผิวหนัง 3 สัปดาห์ก่อนการผ่าตัด จะมีการทำการตรวจเอกซเรย์คอมพิวเตอร์แบบหลายส่วนร่วมกับการสร้างตับใหม่และการวัดปริมาตรเพื่อคำนวณปริมาตรตับอย่างแม่นยำและปรับปรุงคุณภาพของตับก่อนการผ่าตัด
แหล่งที่มา



































































































การแสดงความคิดเห็น (0)