Відразу після аварії колеги, що знаходилися поруч, поспішили на місце події, тимчасово перев'язали його рану та швидко доставили його до лікарні загального профілю Сюйен А для надання невідкладної медичної допомоги. Пана Б. госпіталізували зі скаргами на біль у руці та передпліччі, запаморочення та виснаження через велику крововтрату.
Під час первинного огляду лікарі визначили, що нижня третина правого передпліччя була розірвана, залишилася лише частина шкіри на внутрішній стороні передпліччя, пошкодження розташоване в перехідній зоні між сухожиллям і м'язом. Лікарі швидко реанімували пацієнта через крововтрату, зробили рентгенівські знімки та перевели його до операційної відділення невідкладної допомоги для проведення мікрохірургічного втручання з пришивання передпліччя.
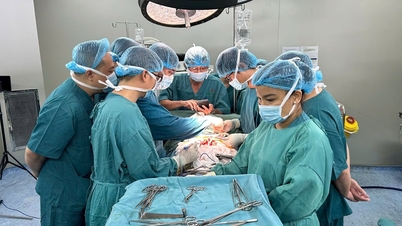
Гонка з часом, щоб знову пришити передпліччя пацієнта
Під час операції, шляхом дослідження рани, лікарі відзначили, що у пацієнта відкритий перелом дистального кінця променевої кістки та шилоподібного відростка ліктьової кістки, що супроводжується вивихом зап'ястя та майже повним розривом сухожиль розгиначів зап'ястя, з високим ризиком інфекції.
У випадках ампутації кінцівок час є ключовим фактором, що визначає успіх операції, оскільки з кожною хвилиною здатність зберегти тканини та кровоносні судини зменшується. Тому пріоритетом на даний момент є швидке накладання швів для відновлення важливих тканин, таких як сухожилля, м’язи, кровоносні судини та нерви, щоб зберегти руку, тоді як зламана кістка буде тимчасово зафіксована зовнішнім фіксатором.
18 листопада член хірургічної команди доктор Нгуєн Тхань Тханг (відділення ортопедичної мікрохірургії, лікарня загального профілю Сюйен А) заявив, що перехід між сухожиллям і м'язом у місці пошкодження дуже важко відновити, що також є найбільшою проблемою для лікарів під час проведення цієї мікрохірургії. Більше того, механізм скручування сушарки здавив сухожилля та м'яз, і майже немає можливості повернути їх до початкового стану. Лікарі відреагували на це, наклавши шви на важливі групи сухожиль, щоб зберегти функцію зап'ястя пацієнта. На щастя, нерви та кровоносні судини не були пошкоджені, а лише здавлені.
Завдяки підтримці мікрохірургічних інструментів, бездоганній координації між спеціальностями, особливо досвіду хірурга у веденні багатьох мікрохірургічних випадків повторного пришивання відірваних кінцівок, протягом 5 годин команда успішно відновила відірвані кровоносні судини, сухожилля та м’язи, а руку було повторно кровообігнуто.

Пацієнт добре одужав після операції та практикував легкі рухи пальцями.
ФОТО: ЮВ
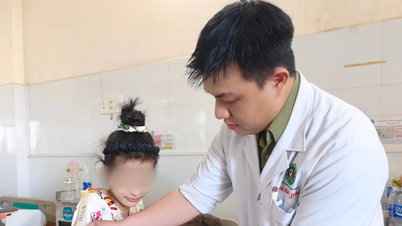
Через два дні після операції пацієнт зміг трохи рухати пальцями. Наразі пацієнт може трохи рухати пальцями та відчуває руку. Таким чином, успішна операція допомогла пану Б. зберегти руку цілою, зберегвши його рухову функцію, а також якість життя в майбутньому.
Наразі пан Б. продовжує отримувати лікування рани. Очікується, що йому зроблять операцію з відновлення кістки, а потім він пройде фізіотерапію для відновлення функції.
Правильне збереження кінцівок у разі нещасного випадку
Доктор Тханг рекомендує працівникам звертати увагу на дотримання правил безпеки праці на робочому місці, особливо в середовищах з промисловим обладнанням. У разі нещасного випадку, який призвело до відрізання кінцівки, потерпілий повинен покликати на допомогу оточуючих, щоб швидко доставити його до медичного закладу для надання невідкладної медичної допомоги.
Водночас, оточуючим потрібно знати, як правильно зберегти кінцівку. Якщо кінцівка повністю відірвана, її слід загорнути у вологий рушник або чисту тканину, потім покласти в поліетиленовий пакет і помістити в холодильник для збереження життєздатності тканини. Категорично не допускайте прямого контакту кінцівки з льодом, щоб уникнути обмороження. Водночас потерпілого потрібно якомога швидше доставити до спеціалізованого медичного закладу для своєчасного лікування, адже золотий час для повторного пришивання кінцівки зазвичай становить лише близько 6 годин.
Джерело: https://thanhnien.vn/noi-lai-cang-tay-cho-benh-nhan-bi-tai-nan-lao-dong-185251118115812161.htm



































![[Фото] Генеральний секретар Лама та Голова Національних зборів Чан Тхань Ман відвідали 80-ту річницю традиційного Дня інспекційного сектору В'єтнаму](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/11/17/1763356362984_a2-bnd-7940-3561-jpg.webp)











































































Коментар (0)