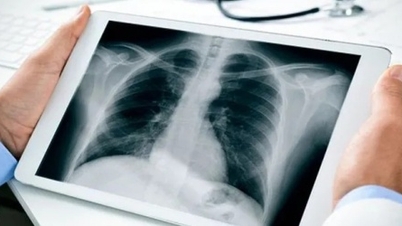
في الأسابيع الأخيرة، ارتفع عدد الأطفال الذين تم إدخالهم إلى المستشفى بسبب عدوى الفيروس المخلوي التنفسي (RSV)، مما أثار مخاوف تتعلق بالصحة العامة.
تحديث الأخبار الطبية بتاريخ 8 مارس: ارتفاع حاد في حالات دخول الأطفال إلى المستشفيات بسبب عدوى الفيروس المخلوي التنفسي (RSV).
في الأسابيع الأخيرة، ارتفع عدد الأطفال الذين تم إدخالهم إلى المستشفى بسبب عدوى الفيروس المخلوي التنفسي (RSV)، مما أثار مخاوف تتعلق بالصحة العامة.
شهدت حالات دخول الأطفال إلى المستشفيات ارتفاعاً ملحوظاً بسبب عدوى الفيروس المخلوي التنفسي (RSV).
في مستشفى سانت بول العام، يُمثل الأطفال المصابون بالتهاب رئوي فيروسي RSV ما يقرب من 50% من جميع أمراض الجهاز التنفسي. والجدير بالذكر أن العديد من الأطفال قد تم إدخالهم إلى المستشفى في حالة خطيرة، مع مضاعفات تنفسية حادة تتطلب الأكسجين أو التنفس الاصطناعي.
 |
| يمكن لفيروس RSV أن ينتشر بسرعة، خاصة في المجتمعات المزدحمة مثل المدارس أو المستشفيات أو مرافق رعاية الأطفال. |
فيروس RSV هو فيروس ينتمي إلى عائلة الفيروسات المخاطية، وهو قادر على التسبب في التهابات الجهاز التنفسي. على الرغم من أن RSV قد يُسبب المرض في أي عمر، إلا أن الأطفال دون سن الثانية وكبار السن الذين يعانون من ضعف في جهاز المناعة هم الأكثر تضررًا. ينتشر هذا الفيروس بشكل أساسي عن طريق رذاذ اللعاب عند السعال أو العطس، أو عن طريق التلامس المباشر مع الأسطح الملوثة.
يُسبب الفيروس المخلوي التنفسي العديد من الأعراض الشبيهة بالإنفلونزا، ولكنه قد يتطور إلى حالات أكثر خطورة، خاصة عند الأطفال. تشمل الأعراض الأولية السعال، واحتقان الأنف، وارتفاع درجة الحرارة من خفيفة إلى مرتفعة، وضيق التنفس، وسرعة التنفس أو الأزيز، والإرهاق، وفقدان الشهية.
في الحالات الشديدة، قد يؤدي فيروس RSV إلى الالتهاب الرئوي، والتهاب القصيبات، وفي بعض الحالات، إلى فشل تنفسي. ولذلك، يُعدّ رصد الحالة الصحية والكشف المبكر عن علامات المرض أمراً بالغ الأهمية لتجنب المضاعفات الخطيرة.
يمتلك الأطفال، وخاصةً من هم دون السنتين، جهاز مناعة غير مكتمل النمو، مما يجعلهم أكثر عرضةً لمسببات الأمراض التي يمكنها غزو رئاتهم والتكاثر فيها. تكون الحويصلات الهوائية في رئتي الأطفال صغيرةً وعرضةً للتلف بسهولة بسبب العدوى، لا سيما عندما يتسبب فيروس RSV في التهاب الشعب الهوائية أو التهاب القصيبات أو الالتهاب الرئوي.
علاوة على ذلك، يتعرض الأطفال بشكل متكرر للبيئة الخارجية، لا سيما في رياض الأطفال أو مرافق رعاية الأطفال، حيث يكون احتمال انتقال الفيروس مرتفعًا للغاية. وهذا يزيد من خطر الإصابة، خاصة خلال الأشهر الباردة عندما ينتشر فيروس RSV بكثرة.
على الرغم من أن معظم الأطفال المصابين بفيروس RSV يتعافون في غضون أسابيع قليلة بالعلاج الداعم، إلا أن بعض الحالات يمكن أن تتطور إلى مرض شديد، مما يسبب صعوبات في التنفس ويتطلب دخول المستشفى.
بحسب خبراء الصحة، يمكن لفيروس RSV أن ينتشر بسرعة، خاصة في الأماكن المزدحمة كالمدارس والمستشفيات ودور الحضانة. وللحد من خطر العدوى، يوصي خبراء الصحة بما يلي:
حافظ على نظافة يديك: غسل اليدين بالماء والصابون يساعد على إزالة الفيروسات ومنع انتشارها. تجنب مخالطة المرضى: إذا كان أحد أفراد عائلتك أو مجتمعك مريضًا، قلل من مخالطتك للأطفال.
ارتداء الكمامة: يُعدّ هذا إجراءً فعالاً للحدّ من انتقال العدوى عبر الهواء، لا سيما في الأماكن العامة. تعزيز المناعة: احرص على أن يتناول الأطفال غذاءً متوازناً وأن يتناولوا مكملات الفيتامينات لتقوية جهاز المناعة لديهم.
كادت حياتي أن تندلع بسبب علاجي الذاتي لمرضي.
استقبل المستشفى المركزي للأمراض الاستوائية مؤخراً حالة سكتة دماغية حادة للسيدة هـ (66 عاماً، تعيش في هاي دونغ ).
أُصيبت السيدة (ح) بجلطة دماغية قبل ثماني سنوات، مما أدى إلى شلل نصفي في الجانب الأيسر من جسدها. ورغم تشخيص إصابتها بارتفاع ضغط الدم وبدء علاجها، إلا أنها لم تلتزم بتعليمات العلاج ولم تخضع لفحوصات طبية دورية. ونتيجة لذلك، واجهت السيدة (ح) حالة طارئة تهدد حياتها.
لا تستطيع السيدة هـ. أن تتذكر بوضوح نوع دواء ضغط الدم الذي تستخدمه حاليًا لأنها لم تتناول سوى الدواء الذي وصفه لها طبيبها خلال السنوات الثماني الماضية دون أي مواعيد متابعة لتعديل نظام العلاج.
كما أنها كانت تنسى في كثير من الأحيان تناول دواء ضغط الدم، وتشتريه من الصيدليات دون فحص طبي أو استشارة. وقد أدى ذلك إلى ارتفاع ضغط الدم بشكل غير منتظم، مما جعلها عرضة لمضاعفات خطيرة.
بدأت السيدة هـ. مؤخراً تظهر عليها علامات تدهور الوعي، وبطء الكلام، وعدم تناسق ملامح الوجه، مما دفع عائلتها إلى نقلها إلى المستشفى وهي في غيبوبة. وقد شخّص الأطباء حالتها بنزيف دماغي ناتج عن ارتفاع ضغط الدم، وهي حالة خطيرة قد تكون مميتة.
فورًا، تمّ تنبيب السيدة هـ ووضعها على جهاز التنفس الاصطناعي، وأُجري لها تصوير مقطعي محوسب طارئ للدماغ. كشف التصوير المقطعي عن نزيف دماغي مجاور للعقد القاعدية اليمنى، مما شكّل خطرًا كبيرًا على حياتها. وبناءً على ذلك، قرر الأطباء إجراء جراحة طارئة في الليلة نفسها.
في حالة طارئة، أجرى الدكتور تا فييت فونغ والدكتور نغوين كوانغ ثانه، وهما خبيران بارزان في جراحة الأعصاب، عملية جراحية استغرقت أكثر من ساعة لإزالة ورم دموي بحجم 63 × 24 ملم كان يضغط على هياكل الدماغ.
بحسب الدكتور نغوين كوانغ ثانه، لحسن الحظ، لم يُلحق الورم الدموي ضرراً مباشراً بالدماغ. بعد الجراحة، نُقلت السيدة هـ إلى وحدة العناية المركزة للمراقبة والعلاج. وقال الدكتور تران فان كوي إن السيدة هـ تعافت بشكل جيد للغاية، وهي تُدرك ما حولها، وتستطيع تحريك ذراعها وساقها اليمنى بعد ثمانية أيام من الجراحة.
يُعدّ نزيف الدماغ شائعاً لدى كبار السن الذين يعانون من أمراض مزمنة مثل ارتفاع ضغط الدم. ووفقاً للدكتور نغوين كوانغ ثانه، فإنّ حوالي 80% من مرضى نزيف الدماغ لديهم تاريخ مرضي لارتفاع ضغط الدم.
إذا لم يتم التحكم بضغط الدم بشكل جيد، يرتفع خطر النزيف الدماغي بشكل كبير. يحدث هذا عندما يتسرب الدم من الأوعية الدموية ويتدفق إلى أنسجة الدماغ، مكونًا جلطة دموية تضغط على الأنسجة المحيطة، مما يؤدي إلى تلف خلايا الدماغ وربما الوفاة إذا لم يتم علاجه على الفور.
ينصح الدكتور ثانه بأن التحكم السليم والمنتظم في ضغط الدم أمر في غاية الأهمية.
يُعدّ الحفاظ على استقرار ضغط الدم أمرًا بالغ الأهمية من خلال اتباع نمط حياة صحي ، ونظام غذائي متوازن، وممارسة الرياضة بانتظام. علاوة على ذلك، تُعدّ الفحوصات الطبية الدورية ضرورية للغاية للكشف المبكر عن حالات مثل ارتفاع ضغط الدم وعلاجها، مما يُساعد على الوقاية من مضاعفات خطيرة كالنزيف الدماغي.
استنادًا إلى الحالة المذكورة أعلاه، ينصح الأطباء بعدم شراء الأدوية دون استشارة الطبيب. كما يُنصح بإجراء فحوصات طبية دورية، وخاصة قياس ضغط الدم، لمتابعة الحالة الصحية. يجب اتباع تعليمات الطبيب العلاجية وعدم تغيير نظام العلاج دون استشارة الطبيب.
تم اكتشاف ورم خبيث من خلال كتلة في منطقة الرأس.
في الآونة الأخيرة، واجه صبي يبلغ من العمر 11 عامًا يُدعى NMT من هانوي حالة طبية نادرة وخطيرة عندما اكتشفت عائلته ورمًا منتفخًا في رأسه لم تظهر عليه أي علامات ألم أو أعراض أخرى مثيرة للريبة.
تم اكتشاف هذا الورم، الذي يبلغ قطره حوالي 1.5 سم، في أكتوبر 2024، مما أثار قلق العائلة ودفعهم إلى اصطحاب الطفل إلى المستشفى لإجراء الفحوصات. بعد الفحص والاختبارات، اكتشف الأطباء مرضًا خبيثًا، وتحديدًا ساركوما نخاعية (ساركوما نخاعية)، وهي حالة نادرة قد تؤدي إلى مضاعفات خطيرة.
أفادت العائلة أن الطفلة (ت) شعرت بوجود كتلة في رأسها، بحجم 1.5 سم تقريبًا، وكانت غير مؤلمة ولم تكن مصحوبة بأي أعراض أخرى. وكشف الفحص السريري أن الكتلة بحجم 2 × 1 سم، صلبة الملمس قليلًا، وغير مؤلمة. وأظهرت صورة الموجات فوق الصوتية للرأس وجود آفة مختلطة الصدى بحجم 16 × 7 مم. كما لم تُظهر تحاليل الدم أي خلل.
في البداية، شخّص الأطباء الحالة على أنها ورم شحمي حميد، ولم يوصوا بأي تدخل. ولكن بعد شهرين من المتابعة، ازداد حجم الورم، فقررت العائلة طلب المزيد من الرعاية الطبية. عندئذٍ، أوصى الأطباء بإجراء جراحة لاستئصال الورم بالكامل، وأرسلوا عينة من الأنسجة للفحص.
أُرسلت العينة إلى مركز ميدلاتك لعلم الأمراض لإجراء فحوصات متقدمة، مثل الفحص النسيجي والفحص المناعي النسيجي. وبعد التحليل، خلص خبراء ميدلاتك إلى أن الطفل مصاب بساركوما نخاعية.
هذا نوع من الأورام الخبيثة التي تصيب الخلايا النخاعية، وتظهر خارج نخاع العظم، وقد تنتشر إلى الأنسجة الرخوة أو الأعضاء الأخرى في الجسم.
تسبب هذا التشخيص في معاناة شديدة للعائلة، التي قررت إرسال عينات للاستشارة في مستشفيات متخصصة رائدة مثل مستشفى كي والمعهد الوطني لأمراض الدم ونقل الدم. وقد توصل الخبراء هناك إلى نفس النتيجة التي توصل إليها مركز ميدلاتك. وبناءً على ذلك، نُقل الطفل إلى المعهد الوطني لأمراض الدم ونقل الدم لمتابعة العلاج.
الساركوما النخاعية مرض نادر ينشأ عن تكوّن أورام من الخلايا النخاعية الأولية (الخلايا النخاعية)، وهي الخلايا المسؤولة عن إنتاج خلايا الدم الحمراء والبيضاء والصفائح الدموية في نخاع العظم. عندما تتطور هذه الخلايا إلى أورام خارج نخاع العظم، فقد تظهر في الأنسجة الرخوة أو أعضاء أخرى مثل الجلد، والعقد اللمفاوية، والكبد، والطحال، والعظام، وحتى الدماغ.
إذا لم يتم تشخيص ساركوما النخاع العظمي وعلاجها، فقد تنتشر إلى أعضاء أخرى، مما يزيد من تعقيد العلاج. وتختلف الأعراض باختلاف موقع الورم، ولكنها قد تشمل الألم، والتورم في المنطقة المصابة، والإرهاق، وفقدان الوزن، والالتهابات نتيجة انخفاض عدد خلايا الدم البيضاء، وسهولة النزيف أو ظهور الكدمات.
يتم تشخيص ساركوما النخاع عادةً باستخدام تقنيات التصوير مثل الأشعة السينية أو التصوير بالرنين المغناطيسي أو التصوير المقطعي المحوسب لتحديد موقع وحجم الورم.
في الوقت نفسه، تُعد الفحوصات النسيجية المرضية والمناعية النسيجية ضرورية أيضاً لتحديد الخلايا السرطانية من العينات الجراحية. غالباً ما تكون هذه الخلايا خلايا نخاعية غير ناضجة، وربما تكون خلايا محببة، أو خلايا دم بيضاء أولية، أو خلايا حبيبية غير ناضجة أخرى.
اعتمادًا على شدة المرض، قد يشمل العلاج العلاج الكيميائي أو العلاج الإشعاعي أو زرع نخاع العظم (أو زرع الخلايا الجذعية) لعلاج هذا المرض الخبيث.
بحسب الدكتور ترونغ كوك ثانه، نائب مدير مركز ميدلاتك لعلم الأمراض، فإنه عند ظهور أي علامات غير طبيعية كالألم أو التورم أو الإرهاق أو فقدان الوزن، ينبغي على المرضى التوجه فوراً إلى مرافق طبية موثوقة لإجراء الفحص والتشخيص الدقيق. فالكشف والعلاج في الوقت المناسب يزيد من فرص نجاح العلاج ويجنب حدوث مضاعفات خطيرة.
تُعد حالة الطفل تي مثالاً رئيسياً على اكتشاف الأورام الخبيثة من خلال أعراض تبدو غير ضارة.
يُعدّ ساركوما النخاع مرضًا نادرًا وخطيرًا، ولكن مع التشخيص والعلاج في الوقت المناسب، تزداد فرص الشفاء التام. وتُعدّ الفحوصات الطبية الدورية والانتباه لأي علامات غير طبيعية في الجسم أمرًا بالغ الأهمية للكشف المبكر عن مثل هذه الأمراض الخطيرة.
المصدر: https://baodautu.vn/tin-moi-y-te-ngay-83-tre-nhap-vien-tang-dot-bien-do-mac-virus-hop-bao-ho-hap-rsv-d251424.html








































































































تعليق (0)