বর্তমানে হামের কোনো নির্দিষ্ট চিকিৎসা নেই, তাই টিকাদানই সবচেয়ে কার্যকর প্রতিরোধমূলক ব্যবস্থা।
সংবাদ হালনাগাদ ২১শে মার্চ: হাম প্রতিরোধ ও নিয়ন্ত্রণের জন্য স্বাস্থ্য মন্ত্রণালয় ১০টি গুরুত্বপূর্ণ বার্তা জারি করেছে।
বর্তমানে হামের কোনো নির্দিষ্ট চিকিৎসা নেই, তাই টিকাদানই সবচেয়ে কার্যকর প্রতিরোধমূলক ব্যবস্থা।
স্বাস্থ্য মন্ত্রণালয়ের মতে, নিউমোনিয়া, এনসেফালাইটিস, তীব্র ডায়রিয়া এবং অপুষ্টির মতো মারাত্মক জটিলতার কারণে শিশুদের মৃত্যুর অন্যতম প্রধান কারণ হলো হাম।
স্বাস্থ্য মন্ত্রণালয় শিশুদের হাম পরিস্থিতি নিয়ে সতর্ক করেছে।
স্বাস্থ্য মন্ত্রণালয়ের পরিসংখ্যান থেকে দেখা যায় যে, ২০২৫ সালের শুরু থেকে বর্তমান পর্যন্ত সারা দেশে প্রায় ৪০,০০০ হামের সন্দেহভাজন রোগী শনাক্ত হয়েছে, যার মধ্যে এই রোগে ৫ জনের মৃত্যু হয়েছে। হামের অধিকাংশ রোগীই দক্ষিণ (৫৭%), মধ্য ভিয়েতনাম (১৯.২%), উত্তর ভিয়েতনাম (১৫.১%) এবং মধ্য উচ্চভূমি (৮.৭%) অঞ্চলে কেন্দ্রীভূত।
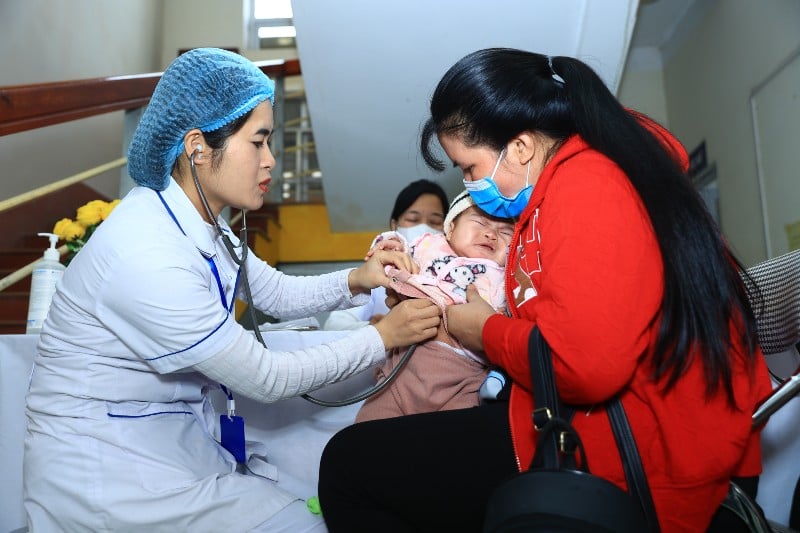 |
| নিউমোনিয়া, এনসেফালাইটিস, তীব্র ডায়রিয়া এবং অপুষ্টির মতো মারাত্মক জটিলতার কারণে হাম শিশুদের মৃত্যুর অন্যতম প্রধান কারণ। |
হাম প্রতিরোধ ও নিয়ন্ত্রণ বিষয়ক সাম্প্রতিক এক জাতীয় অনলাইন সম্মেলনে স্বাস্থ্যমন্ত্রী দাও হং লান এই রোগের জটিল পরিস্থিতি সম্পর্কে সতর্ক করেছেন।
যদিও টিকার মাধ্যমে হাম দীর্ঘদিন ধরেই প্রতিরোধযোগ্য একটি রোগ, ভিয়েতনামসহ অনেক দেশেই এর আক্রান্তের সংখ্যা ক্রমাগত বাড়ছে। মন্ত্রী দাও হং লান জোর দিয়ে বলেছেন যে, আগামী সময়ে হামের প্রাদুর্ভাব আরও বাড়তে পারে, বিশেষ করে পার্বত্য প্রদেশ, জাতিগত সংখ্যালঘু অধ্যুষিত অঞ্চল এবং কম টিকাকরণের হারযুক্ত এলাকার মতো উচ্চ-ঝুঁকিপূর্ণ অঞ্চলগুলোতে।
মহামারীর জটিল পরিস্থিতি বিবেচনা করে, মন্ত্রী দাও হং লান প্রদেশ ও শহরগুলোর গণপরিষদকে হামের টিকাদান কর্মসূচি ত্বরান্বিত করার জন্য সম্পদকে অগ্রাধিকার দিতে অনুরোধ করেছেন। অগ্রাধিকারের লক্ষ্য হলো সেইসব শিশু, যারা এখনও টিকা নেওয়ার মতো উপযুক্ত হয়নি অথবা প্রয়োজনীয় সব ডোজ গ্রহণ করেনি। স্বাস্থ্য মন্ত্রণালয় ২০২৫ সালের মার্চের মধ্যে এই টিকাদান কর্মসূচি সম্পন্ন করার নির্দেশ দিয়েছে।
মন্ত্রী স্থানীয় প্রশাসনকে যোগাযোগ ব্যবস্থা জোরদার করতে, জনগণকে সম্পূর্ণ টিকা গ্রহণে উৎসাহিত করতে এবং সক্রিয়ভাবে হাম প্রতিরোধ করতে আহ্বান জানিয়েছেন। একই সাথে, রোগটির ব্যাপক বিস্তার রোধ করতে প্রদেশ ও শহরগুলোকে কম টিকাকরণের হারযুক্ত এলাকাগুলোতে ঘাটতি টিকাকরণ পর্যালোচনা ও প্রদান করতে হবে। স্বাস্থ্যকেন্দ্রগুলোর মধ্যে সংক্রমণ রোধ করতে স্বাস্থ্যকেন্দ্রগুলোকে চিকিৎসা সামগ্রী প্রস্তুত করতে এবং ঔষধ মজুত করতে হবে।
২০২৫ সালের ১৫ই মার্চ তারিখের সরকারি বিজ্ঞপ্তি নং ২৩/সিডি-টিটিজি-তে প্রধানমন্ত্রীর নির্দেশনা অনুসরণ করে, স্বাস্থ্য মন্ত্রণালয় স্থানীয় পর্যায়ে টিকার চাহিদা সংকলন করেছে এবং ২০২৫ সালে হাম টিকাদানের দ্বিতীয় পর্বের জন্য একটি পরিকল্পনা তৈরি করেছে। এখন পর্যন্ত, সমস্ত ৬৩টি প্রদেশ ও শহরে যারা প্রয়োজনীয় সব ডোজ গ্রহণ করেননি, তাদের জন্য ঘাটতি পূরণকারী এবং সম্পূরক টিকাদান কর্মসূচি বাস্তবায়ন করা হয়েছে।
এই প্রচারাভিযানকে সমর্থন করার জন্য, স্বাস্থ্য মন্ত্রণালয় ভিএনভিসি (VNVC)-এর কাছ থেকে পাঁচ লক্ষ ডোজ হামের টিকা সংগ্রহ করেছে। এছাড়াও, সম্প্রসারিত টিকাদান কর্মসূচির অধীনে ১-৫ বছর বয়সী যেসব শিশু প্রয়োজনীয় সব ডোজ পায়নি, তাদের টিকাদানের ঘাটতি পূরণের জন্য আরও পাঁচ লক্ষ ডোজ হামের টিকা ব্যবহার করা হবে।
রোগটির বিস্তার রোধে স্বাস্থ্য মন্ত্রণালয় নিম্নলিখিত ১০টি গুরুত্বপূর্ণ বার্তা জারি করেছে: হাম দ্রুত ছড়ায় এবং সহজেই মহামারী সৃষ্টি করতে পারে।
যখন কোনো শিশুর হাম হয় বা হাম হয়েছে বলে সন্দেহ করা হয়, তখন সংক্রমণ ছড়ানো রোধ করতে তাকে আলাদা করে রাখা প্রয়োজন। মারাত্মক জটিলতার কারণে শিশুদের মৃত্যুর অন্যতম প্রধান কারণ হলো হাম।
যেহেতু হামের কোনো নির্দিষ্ট চিকিৎসা নেই, তাই এর বিরুদ্ধে টিকাদানই সবচেয়ে কার্যকর প্রতিরোধমূলক ব্যবস্থা। সম্প্রসারিত টিকাদান কর্মসূচি (Expanded Immunization Program) অনুযায়ী, শিশুদের ৯ মাস বয়সে হামের টিকার প্রথম ডোজ এবং ১৮ মাস বয়সে দ্বিতীয় ডোজ নেওয়া উচিত।
হামের টিকাদান কর্মসূচির লক্ষ্য হলো ৬-৯ মাস এবং ১-১০ বছর বয়সী শিশুদের এই রোগ এবং এর গুরুতর জটিলতা থেকে রক্ষা করা। যেসব শিশু টিকা নেয়নি বা টিকার উভয় ডোজ গ্রহণ করেনি, তাদের এই কর্মসূচির সময় টিকা দেওয়া উচিত।
হামের টিকাদান কর্মসূচিতে অংশগ্রহণের জন্য অভিভাবকদের উচিত তাদের সন্তানদের টিকাকেন্দ্রে নিয়ে যাওয়া। হামের টিকা নিরাপদ ও কার্যকর এবং এর ফলে জ্বর বা ফুসকুড়ির মতো হালকা প্রতিক্রিয়া দেখা দিতে পারে, যা কয়েক দিন পর নিজে থেকেই সেরে যায়। টিকা দেওয়ার পর যদি আপনার সন্তানের তীব্র জ্বর, ক্রমাগত অস্থিরতা, শ্বাসকষ্ট বা খাওয়ায় অনীহা দেখা দেয়, তবে অনুগ্রহ করে তাকে কোনো চিকিৎসা কেন্দ্রে নিয়ে যান।
লক্ষ লক্ষ ভিয়েতনামী মানুষ না জেনেই হেপাটাইটিসে আক্রান্ত।
হেপাটাইটিস বি এবং সি-এর চিকিৎসা না করা হলে, তা নীরবে সিরোসিস ও লিভার ক্যান্সারে পরিণত হতে পারে এবং লক্ষ লক্ষ মানুষের মৃত্যুর কারণ হয়ে দাঁড়ায়। তবে, ভিয়েতনামের অনেক মানুষ এখনও বুঝতে পারেন না যে তারা এই রোগে আক্রান্ত এবং সঠিক চিকিৎসাও পান না।
অনুমান করা হয় যে ভিয়েতনামে প্রায় ৭৬ লক্ষ মানুষ হেপাটাইটিস বি ভাইরাসে আক্রান্ত, কিন্তু এদের মধ্যে মাত্র ১৬ লক্ষেরও বেশি জনের রোগ নির্ণয় করা হয়েছে এবং প্রায় ৪৫ হাজার জন চিকিৎসা গ্রহণ করছেন।
একইভাবে, মাত্র প্রায় ৬০,০০০ লোকের হেপাটাইটিস সি শনাক্ত করা হয়, অথচ বাস্তবে প্রায় দশ লক্ষ মানুষ এই রোগে আক্রান্ত। বর্তমানে বিশ্বে হেপাটাইটিস বি এবং সি সংক্রমণের সর্বোচ্চ হারের দিক থেকে শীর্ষ ১০টি দেশের মধ্যে ভিয়েতনাম অন্যতম। এছাড়াও, ভিয়েতনামের প্রায় ৪ কোটি মানুষ হেপাটাইটিস বি-এর বিরুদ্ধে টিকা নেননি।
দীর্ঘস্থায়ী হেপাটাইটিস বি এবং সি প্রায় ৮০ শতাংশ লিভার ক্যান্সারের প্রধান কারণ, এবং এই রোগের প্রকোপ ক্রমশ বাড়ছে। ইন্টারন্যাশনাল এজেন্সি ফর রিসার্চ অন ক্যান্সার (গ্লোবোক্যান)-এর তথ্য অনুযায়ী, এই ধরনের ক্যান্সারের পরিণতি ভালো নয়, বেঁচে থাকার হার কম এবং এটি মৃত্যুর প্রধান কারণ; ভিয়েতনামে প্রতি বছর ২৩,০০০-এরও বেশি রোগী এই রোগে আক্রান্ত হয়।
সহযোগী অধ্যাপক ডক্টর বুই হু হোয়াং, যিনি হো চি মিন সিটি মেডিকেল অ্যাসোসিয়েশনের সহ-সভাপতি এবং হো চি মিন সিটি হেপাটোলজি অ্যাসোসিয়েশনের সভাপতি, সতর্ক করেছেন যে দীর্ঘস্থায়ী হেপাটাইটিস বি এবং সি নীরবে বিকশিত হয়, যা ধীরে ধীরে যকৃতের ক্ষতি করে এবং দ্রুত শনাক্ত ও চিকিৎসা করা না হলে সিরোসিস বা লিভার ক্যান্সারের কারণ হতে পারে।
লিভার ক্যান্সারে মোট মৃত্যুর ৫০ শতাংশেরও বেশি হেপাটাইটিস বি ভাইরাসের কারণে এবং ২৬ শতাংশ হেপাটাইটিস সি-এর কারণে ঘটে থাকে। দুর্ভাগ্যবশত, বেশিরভাগ রোগীর রোগ নির্ণয় হয় অনেক দেরিতে, যখন কার্যকর চিকিৎসা আর সম্ভব হয় না। ধারণা করা হচ্ছে যে, রোগ নির্ণয় ও চিকিৎসার সুযোগ প্রসারিত না হলে সিরোসিস এবং লিভার ক্যান্সারের প্রকোপ ক্রমাগত বাড়তে থাকবে।
সহযোগী অধ্যাপক হোয়াং পরামর্শ দেন যে, ভাইরাল হেপাটাইটিসের পরীক্ষা জীবন বাঁচাতে পারে এবং এটি সংক্রমণ প্রতিরোধের একটি গুরুত্বপূর্ণ প্রথম পদক্ষেপ।
ভিয়েতনাম ২০৩০ সালের মধ্যে হেপাটাইটিস নির্মূল করার লক্ষ্য নির্ধারণ করেছে, কিন্তু বর্তমানে সবচেয়ে বড় চ্যালেঞ্জ হলো এই রোগটি সম্পর্কে জনসচেতনতার নিম্ন হার।
২০২৪ সালের একটি সমীক্ষায় দেখা গেছে যে, অংশগ্রহণকারীদের প্রায় ৬৬% হেপাটাইটিস বি এবং সি ভাইরাসের পরীক্ষা করাকে গুরুত্বহীন মনে করতেন এবং ভাবতেন যে তারা সুস্থ আছেন। এর আগে, স্বাস্থ্য মন্ত্রণালয়ের একটি সমীক্ষাতেও দেখা গিয়েছিল যে, জনসংখ্যার ৫২%-এরও বেশি মানুষ হেপাটাইটিস বি এবং সি সম্পর্কে কখনও শোনেননি।
সচেতনতার অভাব ছাড়াও চিকিৎসার খরচ এবং ভাইরাল হেপাটাইটিস স্ক্রিনিং প্রোগ্রামের অভাবও প্রধান প্রতিবন্ধকতা। হো চি মিন সিটির মেডিক সেন্টারের ল্যাবরেটরি বিভাগের প্রধান ডঃ নগুয়েন বাও তোয়ানের মতে, বর্তমানে HBsAg পরীক্ষার মাধ্যমে হেপাটাইটিস বি স্ক্রিনিং সংক্রমণের অবস্থা নির্ণয়ের জন্য এখনও অপর্যাপ্ত।
কিছু মানুষ বহু বছর ধরে এই ভাইরাসে সংক্রমিত থাকায় তাদের অ্যান্টিজেনের মাত্রা কমে যায়, ফলে পরীক্ষার মাধ্যমে ভাইরাসটি শনাক্ত করা যায় না। তাই, আরও নির্ভুল ফলাফলের জন্য HBsAg, Anti-HBc এবং Anti-HBs ট্রিপল টেস্টের মতো অতিরিক্ত পরীক্ষার প্রয়োজন হয়। তবে, অনেক চিকিৎসা কেন্দ্র এখনও এই পদ্ধতিটি প্রয়োগ করেনি।
হেপাটাইটিসের চিকিৎসার খরচ এখনও অনেক বেশি। হেপাটাইটিস বি-তে আক্রান্ত রোগীদের প্রতি মাসে আনুমানিক ৮০,০০০ থেকে ১৩,০০,০০০ VND খরচ করতে হয় এবং আজীবন চিকিৎসার প্রয়োজন হয়।
হেপাটাইটিস সি-এর ১২ সপ্তাহের চিকিৎসার খরচ প্রায় ২০-২১ মিলিয়ন VND, যেখানে বীমা মাত্র ৫০% বহন করে। উপরন্তু, আন্তর্জাতিক সাহায্য কর্মসূচিগুলো হ্রাস পাচ্ছে, যা রোগ প্রতিরোধের প্রচেষ্টাকে ব্যাপকভাবে প্রভাবিত করছে।
স্বাস্থ্য মন্ত্রণালয়ের ২০১৯ সালের নির্দেশিকা অনুযায়ী, গর্ভবতী মহিলাদের প্রথম প্রসবপূর্ব পরিদর্শনের সময় এইচআইভি এবং সিফিলিসের পাশাপাশি হেপাটাইটিস বি-এর জন্যও স্ক্রিনিং করা আবশ্যক। তবে, বর্তমানে দেশব্যাপী মাত্র ৬০-৭০% গর্ভবতী মহিলার হেপাটাইটিস বি স্ক্রিনিং করা হয়। বিশেষ করে, গর্ভাবস্থার আগে স্ক্রিনিং সংক্রান্ত এখনও কোনো তথ্য নেই, অথচ এই সময়টিই মা থেকে শিশুর মধ্যে এইচবিভি সংক্রমণ প্রতিরোধের জন্য প্রতিষেধক চিকিৎসার জন্য অত্যন্ত গুরুত্বপূর্ণ।
উচ্চ রক্তচাপের লক্ষণ থেকে জন্মগত হৃদরোগ শনাক্তকরণ।
৩১ বছর বয়সী জনাব ট্যান তিন মাস ধরে নিয়মিত ওষুধ সেবন করা সত্ত্বেও তাঁর রক্তচাপ বেশি থাকায় তিনি যে অ্যাওর্টিক স্টেনোসিসে আক্রান্ত, তা জানতে পেরে অবাক হন।
এর আগে তিনি সবসময় সম্পূর্ণ সুস্থ বোধ করতেন এবং তাঁর দৈনন্দিন জীবন ও কাজে কোনো সমস্যা ছিল না, কেবল মাঝে মাঝে হালকা মাথা ঘোরাতো।
তবে, রক্তচাপ মেপে তিনি দেখতে পান যে তা ১৮০-২০০ mmHg-এর মধ্যে ওঠানামা করছে এবং তিনি রক্তচাপের ওষুধ খাওয়া শুরু করেন, কিন্তু তার অবস্থার কোনো উন্নতি হয়নি; তার রক্তচাপ ১৬০-১৮০ mmHg-তেই থেকে যায়।
২১শে মার্চ, হো চি মিন সিটির তাম আন জেনারেল হাসপাতালের কার্ডিওভাসকুলার সেন্টারের জন্মগত হৃদরোগ বিশেষজ্ঞ ডা. ফাম থুক মিন থুই জানান যে, জনাব টানের ৫ বছর বয়সী ছেলের বয়স যখন ১ বছরের কিছু বেশি ছিল, তখন তার অ্যাওর্টিক কোয়ার্কটেশন (aortic coarctation) ঠিক করার জন্য অস্ত্রোপচার করা হয়েছিল।
অ্যাওর্টিক কোয়ার্কটেশন একটি জন্মগত হৃদরোগ, যা বর্তমানে ট্যাম আন জেনারেল হাসপাতালে পর্যবেক্ষণে রয়েছে। পরীক্ষা এবং পরিবারের সাথে আলোচনার সময়, ডাক্তার মিঃ টানের ছেলের অবস্থা ব্যাখ্যা করেন এবং দম্পতিকে একটি কার্ডিওভাসকুলার চেক-আপ করানোর পরামর্শ দেন।
যখন মিঃ ট্যান এবং তাঁর স্ত্রী হাসপাতালে পৌঁছালেন, তখন ডাক্তার থুই লক্ষ্য করলেন যে মিঃ ট্যানের রক্তচাপ খুব বেশি, বিশেষ করে তাঁর হাত ও পায়ের রক্তচাপের মধ্যে একটি উল্লেখযোগ্য পার্থক্য ছিল (হাতের রক্তচাপ ছিল প্রায় ২০০ mmHg, যেখানে পায়ের রক্তচাপ ছিল মাত্র প্রায় ১২০ mmHg)।
মিঃ টানেরও তাঁর ছেলের মতো অ্যাওর্টিক কোয়ার্কটেশন রয়েছে বলে সন্দেহ করে ডাক্তার একটি ইকোকার্ডিওগ্রাম করার নির্দেশ দেন। ৩১ বছর বয়সে যখন তিনি জানতে পারেন যে তাঁর এই জন্মগত হৃদরোগটি রয়েছে, তখন ফলাফলটি তাঁর জন্য এক বিরাট বিস্ময়ের কারণ হয়।
এটি একটি বিশেষ ঘটনা, যেমন "সন্তান পিতার আগে জন্মেছে"—অর্থাৎ, সন্তানের চিকিৎসার সময় ঘটনাক্রমে বিষয়টি আবিষ্কৃত হওয়ার আগ পর্যন্ত বাবা-মা তার অবস্থা সম্পর্কে সম্পূর্ণ অজ্ঞাত ছিলেন।
অ্যাওর্টিক কোয়ার্কটেশন এমন একটি অবস্থা যেখানে অ্যাওর্টা সরু হয়ে যায়, ফলে ধমনীর ঐ অংশে রক্তপ্রবাহ কমে যায়। সময়ের সাথে সাথে, এটি ক্যারোটিড ধমনীর ব্যারোরিসেপ্টরকে পরিবর্তন করতে পারে এবং কিডনিতে রক্তপ্রবাহ কমিয়ে দিতে পারে, যা রেনিন-অ্যাঞ্জিওটেনসিন-অ্যালডোস্টেরন সিস্টেমকে সক্রিয় করে এবং এর ফলে উচ্চ রক্তচাপ দেখা দেয়।
মিঃ টানের ক্ষেত্রেও স্বাভাবিক ট্রাইকাসপিড ভালভের পরিবর্তে একটি বাইকাসপিড অ্যাওর্টিক ভালভ ছিল, যার ফলে ভালভটি অস্বাভাবিকভাবে খুলত ও বন্ধ হতো এবং অ্যাওর্টিক ভালভ রিগার্জিটেশন ঘটত। এর সাথে অস্বাভাবিক অশান্ত রক্তপ্রবাহ মিলে ভ্যালসালভা সাইনাস এবং অ্যাসেন্ডিং অ্যাওর্টার প্রসারণ ঘটায়।
কিডনি সিস্ট (পেটের আল্ট্রাসাউন্ডে তার কিডনিতে কোনো সমস্যা দেখা যায়নি) এবং সেরিব্রাল অ্যানিউরিজমের (সৌভাগ্যবশত, মাথার এমআরআই ফলাফলে কোনো অ্যানিউরিজম ধরা পড়েনি) মতো অন্যান্য অস্বাভাবিকতা পরীক্ষা করার জন্য জনাব ট্যানকে আরও কিছু প্যারাক্লিনিক্যাল পরীক্ষা করতে বলা হয়েছিল।
জনাব টানের অ্যাওর্টিক স্টেনোসিস আরও বেড়ে যাওয়ায়, সংকুচিত অংশের সামনের ধমনীতে চাপ বৃদ্ধি পেয়েছে, যার ফলে বাম ভেন্ট্রিকুলার হাইপারট্রফি এবং ঊর্ধ্বাঙ্গের হাইপারটেনশন দেখা দিয়েছে। এর মানে হলো, ওষুধ সেবন করা সত্ত্বেও তার রক্তচাপ কমানো যাচ্ছে না।
জন্মগত হৃদরোগ বিভাগের প্রধান ডা. ভু নাং ফুক বলেছেন যে, জনাব টানের অবস্থা অত্যন্ত বিপজ্জনক, বিশেষ করে মহাধমনী (aorta) মারাত্মকভাবে সরু হয়ে যাওয়ায় তা বাম নিলয়ের (left ventricle) উপর উল্লেখযোগ্য চাপ সৃষ্টি করছে। সময়মতো চিকিৎসা না করা হলে, এই রোগটি দীর্ঘস্থায়ী উচ্চ রক্তচাপ, মস্তিষ্কে রক্তক্ষরণ, মহাধমনীর স্ফীতি (aortic aneurysm), হৃদযন্ত্রের বিকলতা (heart failure), কিডনি বিকলতা (kidney failure) এবং এমনকি মৃত্যুর মতো গুরুতর জটিলতার কারণ হতে পারে।
ডাক্তার মিঃ ট্যানের অ্যাওর্টার একটি সিটি স্ক্যান করার নির্দেশ দিয়েছেন, যার মাধ্যমে ধমনীর সংকুচিত অংশের আকার, অবস্থান ও দৈর্ঘ্য নির্ণয় করা যাবে এবং সেই সাথে সংকুচিত অংশের চারপাশে ক্যালসিফিকেশনের মাত্রা মূল্যায়ন করা যাবে, কারণ এই ক্যালসিফিকেশন অস্ত্রোপচারের সময় অ্যাওর্টা ফেটে যাওয়ার ঝুঁকি তৈরি করতে পারে।
ফলাফলে দেখা গেছে যে, মেডিকেল টিম ১৬ মিমি ব্যাস এবং একটি বাইরের ঝিল্লিযুক্ত স্টেন্ট বেছে নিয়েছে, যা ধমনীর আকারের জন্য উপযুক্ত ছিল।
চিকিৎসক বেলুন স্টেন্ট ব্যবহার করে সংকুচিত মহাধমনী প্রশস্ত করার মাধ্যমে অস্ত্রোপচারটি সফল হয়েছিল।
স্টেন্টটি সঠিকভাবে স্থাপন করার পর, ডাক্তার সেটিকে প্রসারিত করতে এবং মহাধমনীর প্রাচীরকে শক্তভাবে আবদ্ধ করার জন্য বেলুন অ্যাঞ্জিওপ্লাস্টি করেন। এই পদ্ধতির পর, মিঃ টানের রক্তচাপ কমে ১৩০/৮০ mmHg-তে নেমে আসে এবং তাঁর শরীরের উপরের ও নিচের অংশের রক্তচাপ প্রায় একই ছিল। মাত্র দুই দিন পরেই তাঁকে হাসপাতাল থেকে ছুটি দেওয়া হয়।
ডাঃ ফুক নিশ্চিত করেছেন যে অ্যাওর্টিক কোয়ার্কটেশনের চিকিৎসা সম্ভব, তবে রোগীদের দীর্ঘমেয়াদী পর্যবেক্ষণে রাখা প্রয়োজন। চিকিৎসার পরেও রোগীদের রেস্টেনোসিস, অ্যাওর্টিক অ্যানিউরিজম বা দীর্ঘস্থায়ী উচ্চ রক্তচাপের ঝুঁকি থেকে যায়।
বিশেষ করে, রোগীদের একটি স্বাস্থ্যকর খাদ্যাভ্যাস গড়ে তোলা, পরিমিত ব্যায়াম করা এবং নিয়মিত স্বাস্থ্য পরীক্ষা করানো প্রয়োজন। যেসব মহিলারা অ্যাওর্টিক কোয়ার্কটেশনের চিকিৎসা করিয়েছেন এবং গর্ভধারণ করতে ইচ্ছুক, তাদের কোনো সিদ্ধান্ত নেওয়ার আগে বিষয়টি নিয়ে চিকিৎসকের সাথে পুঙ্খানুপুঙ্খভাবে আলোচনা করা উচিত।
অ্যাওর্টিক কোয়ার্কটেশনের কারণে অনেক বিপজ্জনক জটিলতা দেখা দেয় এবং সুস্পষ্ট লক্ষণের অভাবে এটি প্রায়শই দেরিতে শনাক্ত হয়।
কিছু রোগীর ক্ষেত্রে ফ্যাকাশে ত্বক, অতিরিক্ত ঘাম, দ্রুত শ্বাস-প্রশ্বাস, শ্বাসকষ্ট, দ্রুত নাড়ির স্পন্দন এবং খাওয়াদাওয়া কমে যাওয়ার মতো লক্ষণ দেখা যেতে পারে (শিশুদের ক্ষেত্রে); অথবা মাথাব্যথা, উচ্চ রক্তচাপ, কিডনির সমস্যা এবং শারীরিক কার্যকলাপের সময় পায়ে দুর্বলতা দেখা যেতে পারে (প্রাপ্তবয়স্কদের ক্ষেত্রে)।
সুতরাং, যদি কোনো অস্বাভাবিক উপসর্গ দেখা দেয় অথবা পরিবারে হৃদরোগের ইতিহাস থাকে, তবে সময়মতো চিকিৎসার জন্য এবং বিপজ্জনক জটিলতা কমানোর জন্য রোগীদের অবিলম্বে চিকিৎসকের শরণাপন্ন হওয়া উচিত।
[বিজ্ঞাপন_২]
উৎস: https://baodautu.vn/tin-moi-ngay-213-bo-y-te-dua-ra-10-thong-diep-phong-chong-dich-soi-d257050.html



![[ছবি] সাধারণ সম্পাদক ও সভাপতি তো লাম কেন্দ্রীয় আয়োজক কমিটির সঙ্গে একটি বৈঠকে সভাপতিত্ব করছেন।](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/06/03/1780482764658_a1-bnd-4741-3342-jpg.webp)
![[ছবি] জাতীয় সংসদ দলীয় কমিটির সচিব ও জাতীয় সংসদের সভাপতি, জাতীয় সংসদ দলীয় কমিটির স্থায়ী কমিটি এবং নির্বাহী কমিটির সভায় সভাপতিত্ব করছেন।](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/06/03/1780480353201_ndo_br_bnd-2585-jpg.webp)
![[ছবি] ভিয়েতনাম ট্রেড ইউনিয়নের ১৪তম কংগ্রেসের প্রথম অধিবেশন](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/06/03/1780465947883_ndo_br_img-3852-jpg.webp)



















































![[ভিডিও] ল্যাপ আন লেগুনে সূর্যাস্ত – যেখানে মাছ ধরার জালের উপর সূর্য অস্ত যায়](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/05/31/1780192137701_beach-landscape-sea-water-nature-grass-745871-pxhere-com.jpeg)










































মন্তব্য (0)