বিশেষজ্ঞরা মনে করেন যে, বিদ্যমান টিকাদান ঘাটতির কারণেই ডিপথেরিয়ার প্রাদুর্ভাবের ঝুঁকি রয়েছে।
ন্গে আন প্রদেশের কি সন জেলার ফা দান কম্যুনের ফা খাও গ্রামে ডিপথেরিয়ায় একজনের মৃত্যু নথিভুক্ত করা হয়েছে; বহু বছরের মধ্যে এই এলাকায় এটিই প্রথম ঘটনা।
 |
| বিশেষজ্ঞরা মনে করেন যে, বিদ্যমান টিকাদান ঘাটতির কারণেই ডিপথেরিয়ার প্রাদুর্ভাবের ঝুঁকি রয়েছে। |
এছাড়াও, বাক জিয়াং প্রদেশের হিয়েপ হোয়া জেলায়, ন্গে আনে মৃত ব্যক্তির সংস্পর্শে আসার কারণে এই রোগে আক্রান্ত আরও একজনের ঘটনা নথিভুক্ত করা হয়েছে।
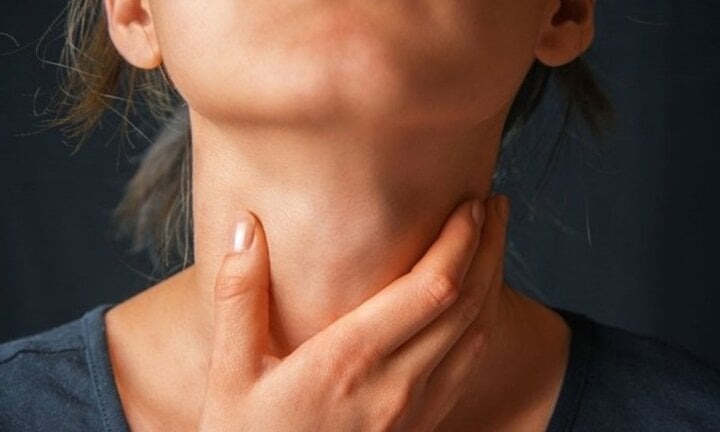
বেশ কিছুদিন প্রাদুর্ভাবহীন থাকার পর সম্প্রতি ডিপথেরিয়ার গোষ্ঠী সংক্রমণ দেখা দেওয়ায়, মানুষ ডিপথেরিয়া ছড়িয়ে পড়ার ঝুঁকি নিয়ে উদ্বিগ্ন; এটি এমন একটি রোগ যা সহজে শনাক্ত করা যায় না এবং প্রাণঘাতীও হতে পারে।
এর আগে, ২০২৩ সালের শেষের দিকে, হা জিয়াং, ডিয়েন বিয়েন এবং থাই নগুয়েন প্রদেশে ডিপথেরিয়ার প্রাদুর্ভাব পুনরায় দেখা দেয় এবং এতে কয়েক ডজন রোগী শনাক্ত হয়।
দীর্ঘ সময় ধরে ভিয়েতনামে ডিপথেরিয়ার প্রকোপ অনিয়মিত থাকার পর সাম্প্রতিককালে এর বিক্ষিপ্ত প্রাদুর্ভাবের ব্যাখ্যা দিতে গিয়ে বিশেষজ্ঞরা মনে করেন যে, ডিপথেরিয়ার জীবাণু এখনও জনগোষ্ঠীর মধ্যে বিদ্যমান রয়েছে। তবে এর কারণ হলো, বিগত বছরগুলোতে, বিশেষ করে পার্বত্য অঞ্চলগুলোতে, টিকাদানের হার অনেক বেশি ছিল।
তবে, সাম্প্রতিক বছরগুলোতে, বিশেষ করে কোভিড-১৯ মহামারির সময়, টিকার ঘাটতির কারণে টিকাদানের হার কমে গিয়েছিল এবং এই প্রাদুর্ভাবের সময় মানুষ টিকা নিতে পারেনি।
বিশেষ করে, সম্প্রতি অনেক পরিবার তাদের সন্তানদের টিকা দিতে অবহেলা করছে, এবং কারও কারও তো সন্তানদের একেবারেই টিকা না দেওয়ার প্রবণতাও দেখা যাচ্ছে; ফলে, রোগজীবাণুর বিস্তার সহজেই রোগের প্রাদুর্ভাব ঘটাতে পারে। এর ফলস্বরূপ, সম্প্রতি বিভিন্ন এলাকায় বিক্ষিপ্তভাবে রোগের প্রাদুর্ভাব ঘটেছে।
পার্বত্য অঞ্চলে সাম্প্রতিক ডিপথেরিয়ার প্রাদুর্ভাবের বিষয়ে ধারণা করা হচ্ছে যে, এই এলাকাগুলিতে, বিশেষ করে প্রত্যন্ত ও দুর্গম অঞ্চলগুলিতে, টিকাদানের হার প্রায়শই কম থাকে।
এমনকি কোল্ড চেইন স্টোরেজের মাধ্যমেও টিকা সরবরাহ করা কঠিন; অন্যদিকে, মাঠে ও পাহাড়ে কর্মরত মানুষের স্বাস্থ্যসেবা পাওয়ার সুযোগ সীমিত, ফলে এই এলাকাগুলোতে টিকাদানের হার অপর্যাপ্ত থাকে, যা রোগের প্রাদুর্ভাবের সম্ভাবনা বাড়িয়ে তোলে।
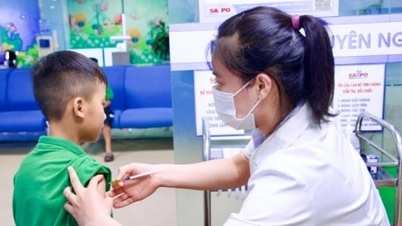
টিকার মাধ্যমে ডিপথেরিয়া প্রতিরোধ করা যায় এবং ব্যক্তিগত বিচ্ছিন্নতা ও টিকাদানের হার বৃদ্ধির মাধ্যমে সংক্রমণ থেকে সুরক্ষা অর্জন করা সম্ভব।
বিক্ষিপ্ত ডিপথেরিয়ার প্রাদুর্ভাবের বর্তমান পরিস্থিতিতে, টিকাদানের ঘাটতি পূরণের জন্য স্থানীয় কর্তৃপক্ষকে টিকাদানের হার বাড়াতে হবে এবং যেসব এলাকায় রোগী শনাক্ত হয়েছে, সেখানকার প্রতিরোধমূলক স্বাস্থ্য ব্যবস্থাকে সহায়তা করতে হবে। এর কারণ হলো, পূর্বে টিকাদানের হার বেশি থাকলেও সময়ের সাথে সাথে রোগ প্রতিরোধ ব্যবস্থার কার্যকারিতা কমে যেতে পারে।
মূল বিষয়টি হলো, শিশুরা যদি ভালোভাবে টিকা পায় এবং তাদের পর্যাপ্ত রোগ প্রতিরোধ ক্ষমতা থাকে, তাহলে রোগটি পুনরায় দেখা দেওয়ার সম্ভাবনা কম থাকে। ডিপথেরিয়ার প্রাদুর্ভাব ঘটলে টিকা নেওয়া উচিত কিনা, সে বিষয়ে বিশেষজ্ঞরা পরামর্শ দেন যে, যেসব এলাকায় প্রাদুর্ভাব ঘটেছে, অথবা যেসব পরিবারে নিশ্চিতভাবে আক্রান্ত রোগী রয়েছে, সেখানকার শিশুদের টিকা দেওয়া যেতে পারে।
টিকাদান কর্মসূচি অনুযায়ী শিশুদের সব প্রয়োজনীয় টিকা (ডিপথেরিয়া-পারটুসিস-টিটেনাস, ডিপিটি) নেওয়া উচিত। প্রাপ্তবয়স্কদের রোগ প্রতিরোধ ক্ষমতা শক্তিশালী করার জন্য প্রতি ১০ বছর অন্তর ডিপথেরিয়ার বুস্টার শট নেওয়া উচিত।
ভিয়েতনামে, ১৯৮১ সাল থেকে সম্প্রসারিত টিকাদান কর্মসূচির অন্তর্ভুক্ত ডিপথেরিয়া-পারটুসিস-টিটেনাস (ডিপিটি) টিকাদান কৌশলের ফলে ২০১০-এর দশকে ডিপথেরিয়ার প্রকোপ তীব্রভাবে হ্রাস পায়।
সকল ছোট শিশুদের জন্য ডিপথেরিয়ার টিকা নেওয়ার সুপারিশ করা হয়। ২, ৩ ও ৪ মাস বয়সে এর তিনটি ডোজ এবং ১৮ মাস বয়সে একটি বুস্টার ডোজ দিতে হয়। ৪-৬ বছর বয়সী শিশুরা ডিপথেরিয়া, পারটুসিস, টিটেনাস ও পোলিওর বিরুদ্ধে ৪-ইন-১ টিকার একটি বুস্টার ডোজ নিতে পারে।
ছোট শিশু, প্রাপ্তবয়স্ক এবং মহিলাদের ক্ষেত্রে গর্ভাবস্থার আগে বা গর্ভাবস্থাকালীন সময়ে (২৭ থেকে ৩৫ সপ্তাহের মধ্যে) ডিপথেরিয়া, পারটুসিস ও টিটেনাস টিকার একটি বুস্টার ডোজ দেওয়া যেতে পারে এবং ডিপথেরিয়া ব্যাকটেরিয়ার বিরুদ্ধে দীর্ঘমেয়াদী অ্যান্টিবডি সুরক্ষা বজায় রাখার জন্য এরপর প্রতি ১০ বছর অন্তর একটি করে বুস্টার ডোজ নিতে হয়।
শিশু ও প্রাপ্তবয়স্ক উভয়েই, নির্ধারিত সময়সূচী অনুযায়ী সমস্ত সুপারিশকৃত টিকা গ্রহণ করলে ডিপথেরিয়া থেকে নিজেদের রক্ষা করতে পারেন।
এর মানে হলো, যাঁরা ডিপথেরিয়ার টিকা নিয়েছেন, তাঁদের এই রোগে আক্রান্ত হওয়ার ঝুঁকি নেই। প্রাপ্তবয়স্কদের জন্য কেবল একটি ডোজই যথেষ্ট, এবং অ্যান্টিবডি রোগ প্রতিরোধ ক্ষমতা বাড়ানোর জন্য সম্ভব হলে একটি বুস্টার শট নেওয়ার পরামর্শ দেওয়া হয়।
সংক্রামক রোগ প্রতিরোধ ও নিয়ন্ত্রণ আইন অনুসারে, ডিপথেরিয়া ‘বি’ শ্রেণীর (দ্রুত সংক্রমণ ও মৃত্যুর সম্ভাবনাযুক্ত বিপজ্জনক সংক্রামক রোগ) অন্তর্ভুক্ত।
ডিপথেরিয়া একটি তীব্র, মহামারী সৃষ্টিকারী সংক্রামক রোগ, যা প্রধানত শ্বাসতন্ত্রের মাধ্যমে ছড়ায় এবং ডিপথেরিয়া ব্যাসিলাস (Corynebacterium diphtheriae) দ্বারা সৃষ্ট হয়।
এই রোগটি প্রধানত শ্বাসতন্ত্রের মাধ্যমে সংক্রমিত হয়, যখন আক্রান্ত ব্যক্তির কাশি বা হাঁচির ফলে নির্গত ড্রপলেট এর সংস্পর্শে আসে। এছাড়াও, আক্রান্ত ব্যক্তির নাক ও গলার নিঃসরণে দূষিত বস্তুর সংস্পর্শে আসার মাধ্যমেও এটি পরোক্ষভাবে ছড়াতে পারে। ডিপথেরিয়ার কারণে সৃষ্ট ত্বকের ক্ষতের সংস্পর্শেও সংক্রমণ হতে পারে।
এই রোগটি যেকোনো বয়সে হতে পারে, তবে ৭০ শতাংশ ক্ষেত্রে আক্রান্ত হয় ১৫ বছরের কম বয়সী টিকা না নেওয়া শিশুরা। চিকিৎসা করা সত্ত্বেও, মৃত্যুর হার ৫-১০ শতাংশ পর্যন্ত হতে পারে।
ডিপথেরিয়া যদি দ্রুত চিকিৎসা করা না হয়, তবে এটি ম্যালিগন্যান্ট ডিপথেরিয়া নামে পরিচিত অনেক মারাত্মক জটিলতা সৃষ্টি করতে পারে। সবচেয়ে সাধারণ জটিলতাগুলো হলো হৃৎপিণ্ডের জটিলতা (সাধারণত মায়োকার্ডাইটিস এবং হৃৎপিণ্ডের সঞ্চালনজনিত সমস্যা) এবং স্নায়বিক জটিলতা, যা পক্ষাঘাতের কারণ হতে পারে। এছাড়াও, কিডনি, লিভার, অ্যাড্রিনাল গ্রন্থি ইত্যাদি অঙ্গের জটিলতাও দেখা দিতে পারে।
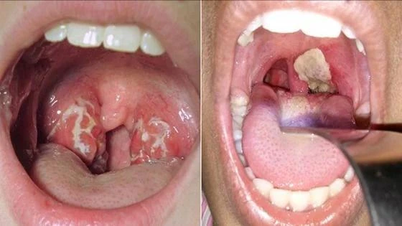
ডিপথেরিয়ার সবচেয়ে সাধারণ রূপ হলো শ্বাসতন্ত্রের সংক্রমণ (নাক, গলা, স্বরযন্ত্র, শ্বাসনালী), যার মধ্যে ৭০ শতাংশই হলো ফ্যারিঞ্জিয়াল ডিপথেরিয়া। সংক্রমণের অন্যান্য স্থানগুলোর মধ্যে রয়েছে কিউটেনিয়াস ডিপথেরিয়া এবং অকুলার ডিপথেরিয়া।
ফ্যারিঞ্জিয়াল ডিপথেরিয়ার ক্ষেত্রে, ২-৫ দিনের সুপ্তিকাল শেষে রোগীদের মধ্যে ৩৭.৫-৩৮ ডিগ্রি সেলসিয়াসের হালকা জ্বর, গলা ব্যথা, অস্বস্তি এবং রক্ত মিশ্রিত সর্দির মতো উপসর্গ দেখা দিতে শুরু করে। গলা পরীক্ষা করলে গলা ও টনসিল সামান্য লালচে হয়ে যেতে পারে এবং তাতে হালকা সাদা দাগ দেখা যেতে পারে; ঘাড়ের ছোট, নড়াচড়াযোগ্য এবং ব্যথাহীন লসিকা গ্রন্থি অনুভূত হতে পারে।
প্রায় ৩ দিন পর, রোগটি সবচেয়ে সাধারণ লক্ষণগুলোসহ পূর্ণতা লাভ করে: জ্বর ৩৮-৩৮.৫ ডিগ্রি সেলসিয়াস পর্যন্ত বেড়ে যাওয়া, গিলতে কষ্ট হওয়া, ফ্যাকাশে ত্বক, চরম ক্লান্তি, প্রচুর পরিমাণে নাক দিয়ে পানি পড়া, নাক দিয়ে সাদা বা পুঁজযুক্ত স্রাব; গলা পরীক্ষা করলে এক বা উভয় টনসিলে বিস্তৃত ছদ্মঝিল্লি দেখা যায়, যা সম্ভবত আলজিহ্বা এবং নরম তালুকেও আবৃত করে রাখে; ঘাড়ের লসিকা গ্রন্থিগুলো ফুলে যায় এবং ব্যথা করে, এবং ষাঁড়ের মতো ঘাড় একটি গুরুতর রোগের লক্ষণ।
ব্যাপক সিউডোমেমব্রেন দ্রুত চিকিৎসা না করা হলে শ্বাসকষ্ট, শ্বাসনালীর প্রতিবন্ধকতা এবং শ্বাস-প্রশ্বাসের বিকলতা ঘটাতে পারে, এমনকি মৃত্যুও হতে পারে। যদি দ্রুত রোগ নির্ণয় ও চিকিৎসা করা হয়, তবে সিউডোমেমব্রেনটি দ্রুত (১-৩ দিনের মধ্যে) সেরে যায়, রোগীর জ্বর কমে যায় এবং ২-৩ সপ্তাহ পর তারা ধীরে ধীরে সুস্থ হয়ে ওঠে।
ডিপথেরিয়া যদি দ্রুত চিকিৎসা করা না হয়, তবে এটি ম্যালিগন্যান্ট ডিপথেরিয়া নামে পরিচিত অনেক মারাত্মক জটিলতা সৃষ্টি করতে পারে। সবচেয়ে সাধারণ জটিলতাগুলো হলো হৃদযন্ত্রের জটিলতা (সাধারণত মায়োকার্ডাইটিস এবং হৃৎপিণ্ডের সঞ্চালনজনিত সমস্যা) এবং স্নায়বিক জটিলতা (যা পক্ষাঘাত সৃষ্টি করে)। এছাড়াও, কিডনি, লিভার এবং অ্যাড্রিনাল গ্রন্থিকেও প্রভাবিত করে এমন জটিলতা দেখা দিতে পারে।
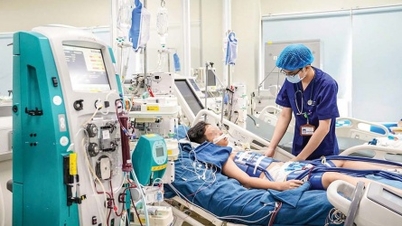
জটিলতা ও মৃত্যু এড়াতে ডিপথেরিয়া দ্রুত শনাক্ত ও চিকিৎসা করা প্রয়োজন। ডিপথেরিয়ার প্রধান চিকিৎসা হলো ডিপথেরিয়া অ্যান্টিটক্সিন সিরাম (এসএডি), যা রক্তে সঞ্চালিত ডিপথেরিয়া টক্সিনকে নিষ্ক্রিয় করার জন্য যত দ্রুত সম্ভব প্রয়োগ করা উচিত (প্রথম ৪৮ ঘণ্টার মধ্যে এটি সবচেয়ে কার্যকর)।
এছাড়াও, ব্যাকটেরিয়ার বৃদ্ধি ও বিষাক্ত পদার্থ উৎপাদন রোধ করতে এবং সংক্রমণের বিস্তার কমাতে অ্যান্টিবায়োটিক (সাধারণত পেনিসিলিন ও ইরিথ্রোমাইসিন) ব্যবহার করা হয়।
অন্যান্য সমন্বিত চিকিৎসাও ব্যবহার করা হয়, যেমন কর্টিকোস্টেরয়েড, শ্বাসনালী ব্যবস্থাপনা, হৃদযন্ত্র ব্যবস্থাপনা এবং পুষ্টিগত সহায়তা।
ডিপথেরিয়া সন্দেহভাজন সকল রোগীকে পৃথকীকরণ, পর্যবেক্ষণ, রোগ নির্ণয় এবং চিকিৎসার জন্য হাসপাতালে ভর্তি করতে হবে। রোগীর বাড়ি, ঘরের সরঞ্জাম, জিনিসপত্র এবং পোশাক অবশ্যই জীবাণুমুক্ত ও নির্বীজ করতে হবে। সাবান বা জীবাণুনাশক দ্রবণ দিয়ে সঠিকভাবে হাত ধোয়ার অভ্যাস করতে হবে।
রোগটি প্রতিরোধের জন্য, টিকাদানের পাশাপাশি, মানুষের মধ্যে সংক্রমণ রোধ করতে পশু পালন ও জবাই করার ক্ষেত্রে স্বাস্থ্যবিধি ও নিরাপত্তা নিশ্চিত করা প্রয়োজন; রান্না করা খাবার খাওয়া ও ফোটানো জল পান করা, নির্ভরযোগ্য উৎস থেকে হাঁস-মুরগি ব্যবহার করা, অসুস্থ বা মৃত হাঁস-মুরগি না খাওয়া, এবং হাঁস-মুরগি জবাই ও প্রক্রিয়াজাত করার পর সাবান দিয়ে হাত ধোয়া...
যেসব এলাকায় ডিপথেরিয়া শনাক্ত হয়েছে, সেখানকার চিকিৎসকেরা পরামর্শ দেন যে, ডিপথেরিয়ায় আক্রান্ত বলে সন্দেহভাজন সকল রোগীকে পৃথক রাখা, পর্যবেক্ষণ, রোগ নির্ণয় এবং চিকিৎসার জন্য হাসপাতালে ভর্তি করা উচিত।
রোগীর বাড়ি, ঘরের সরঞ্জাম, জিনিসপত্র এবং পোশাক অবশ্যই জীবাণুমুক্ত ও নির্বীজ করতে হবে। সাবান বা জীবাণুনাশক দ্রবণ দিয়ে সঠিকভাবে হাত ধোয়ার অভ্যাস করতে হবে। ডিপথেরিয়া রোগীর সংস্পর্শে আসা ব্যক্তিদের প্রতিরোধমূলক অ্যান্টিবায়োটিক গ্রহণ করা উচিত।



![[ছবি] সাধারণ সম্পাদক ও রাষ্ট্রপতি তো লাম জাতিগত সংখ্যালঘু সম্প্রদায়ের জাতীয় সংসদ প্রতিনিধিদের সাথে সাক্ষাৎ করছেন।](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/04/20/1776696701056_a1-bnd-8331-3342-jpg.webp)

![[ছবি] জাতীয় সংসদ সামাজিক-অর্থনৈতিক উন্নয়ন পরিকল্পনা বাস্তবায়ন নিয়ে আলোচনা করছে।](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/04/20/1776696707422_ndo_br_img-20260420-185419-jpg.webp)


































































































মন্তব্য (0)