Wenn die Hand-Fuß-Mund-Krankheit nicht rechtzeitig erkannt und behandelt wird, kann sie zu gefährlichen Komplikationen wie Enzephalitis, Meningitis, Myokarditis, akutem Lungenödem und sogar zum Tod führen.
Medizin- News 8. Dezember: Vorsicht bei Hand-Fuß-Mund-Krankheit bei Kindern
Wenn die Hand-Fuß-Mund-Krankheit nicht rechtzeitig erkannt und behandelt wird, kann sie zu gefährlichen Komplikationen wie Enzephalitis, Meningitis, Myokarditis, akutem Lungenödem und sogar zum Tod führen.
Vorsicht bei Hand-Fuß-Mund-Krankheit bei Kindern
Vor kurzem wurde ein 20 Monate alter Junge (LMN) mit Symptomen wie hohem Fieber, blasenbildendem Ausschlag und Anzeichen einer schweren Infektion in die Klinik gebracht.
 |
| Illustration |
Nach Untersuchungen und Tests wurde bei dem Baby Hand-Fuß-Mund-Krankheit ersten Grades mit Sekundärinfektion durch das EV71-Virus diagnostiziert.
Erkennung gefährlicher Virusinfektionen, die aufgrund häufiger Symptome zum Tod führen können
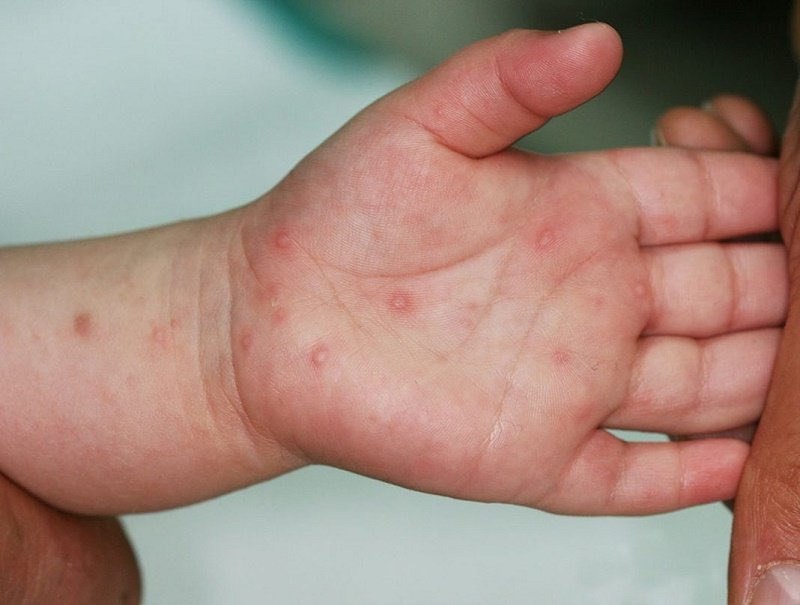
Baby N. wurde mit einem Ausschlag und Blasen an vielen Körperstellen wie der Mundschleimhaut, der Zunge, den Händen, Füßen, Oberschenkeln, dem Gesäß und den Knien in die Klinik gebracht.
Das Kind hatte hohes Fieber (39 °C), Appetitlosigkeit und 3-mal täglich weichen Stuhl. Nach der Untersuchung stellte der Arzt fest, dass die Mundschleimhaut des Kindes ovale Geschwüre aufwies, die sich über den gesamten Rachenraum verteilten. An den Handflächen, Fußsohlen, dem Gesäß und den Knien bildeten sich Blasen, begleitet von eitrigen Sekundärinfektionen.
Die vorläufige Diagnose lautete Hand-Fuß-Mund-Krankheit Grad 1 mit Sekundärinfektion. Die Ergebnisse eines PCR-Tests bestätigten jedoch später, dass das Baby mit dem Virus EV71 infiziert war, einem Erreger, der schwere Komplikationen verursachen kann, wenn er nicht umgehend behandelt wird.
Die Hand-Fuß-Mund-Krankheit ist eine Infektionskrankheit, die durch Darmviren verursacht wird und häufig bei Kindern unter 5 Jahren auftritt. Die Krankheit verbreitet sich hauptsächlich über den Verdauungstrakt und kann Epidemien auslösen. Häufige Erreger sind die Coxsackieviren A6, A10, A16 und Enterovirus 71 (EV71).
Die Hand-Fuß-Mund-Krankheit verursacht Schäden an Haut und Schleimhäuten. Häufig treten Blasen in Bereichen wie Mund, Handflächen, Füßen, Gesäß und Knien auf.
Wird die Krankheit nicht rechtzeitig erkannt und behandelt, kann sie zu gefährlichen Komplikationen wie Enzephalitis, Meningitis, Myokarditis, akutem Lungenödem und sogar zum Tod führen. Schwere Komplikationen werden hauptsächlich durch das EV71-Virus verursacht.
Derzeit gibt es keine spezifische Behandlung für die Hand-Fuß-Mund-Krankheit. Daher ist die Behandlung hauptsächlich unterstützend, um Kindern zu einer schnellen Genesung zu verhelfen.
Gefährliche Komplikationen wie Lungenentzündung, Atemstillstand und Myokarditis können zum Tod führen, wenn sie nicht rechtzeitig erkannt und behandelt werden.
Eltern müssen auf Überwachungsindikatoren wie SpO2 (Blutsauerstoffkonzentration) und Pulsstatus achten, um frühzeitig Anzeichen von Anomalien zu erkennen.
Kinder müssen innerhalb von 8 Behandlungstagen 1-2 Mal erneut untersucht werden, um ihren Zustand zu überwachen. Wenn das Kind ungewöhnliche Anzeichen zeigt, wie z. B. Schreckhaftigkeit, Atembeschwerden, hohes Fieber, das nicht sinkt, oder starkes Erbrechen, sollte es sofort erneut untersucht werden.
Die Hand-Fuß-Mund-Krankheit ist eine ansteckende Krankheit und kann gefährliche Komplikationen verursachen, wenn sie nicht umgehend behandelt wird.
Um das Risiko eines tödlichen Verlaufs zu vermeiden, ist es wichtig, die Anzeichen frühzeitig zu erkennen und Kinder zum Arzt zu bringen, sobald Symptome auftreten. Eltern müssen während der gesamten Behandlung besonders aufmerksam sein und den Gesundheitszustand ihrer Kinder überwachen.
Schneller Gewichtsverlust und Erkennung gefährlicher Autoimmunerkrankungen
Eine 24-jährige Studentin in Ho-Chi-Minh-Stadt musste sich einer gefährlichen Autoimmunerkrankung stellen, als bei ihr die Basedow-Krankheit diagnostiziert wurde – eine Autoimmunerkrankung der Schilddrüse, die derzeit nicht vollständig geheilt werden kann.
Sie verlor in 6 Monaten fast 10 kg Gewicht, litt aber gleichzeitig unter Müdigkeit, Zittern der Hände, Angstzuständen und einem Knoten im Hals.
Die TQTD-Patientin kam in einem Zustand der Angst ins Krankenhaus, als sie ungewöhnliche Veränderungen an ihrem Körper bemerkte. Im Laufe von sechs Monaten verlor sie 9 kg, war nervös, hatte Herzklopfen, zitterte an den Händen und hatte einen Knoten im Hals.
Obwohl die klinische Untersuchung zunächst unauffällig war, entdeckten die Ärzte im Ultraschall der Schilddrüse eine diffuse Hyperplasie der Schilddrüse sowie Entzündungszeichen. Auch die Schilddrüsenfunktionstests zeigten erhöhte Werte – ein deutliches Zeichen für eine Autoimmunerkrankung der Schilddrüse.
Aufgrund der typischen Symptome des Thyreotoxikose-Syndroms (Gewichtsverlust, Angstzustände, Zittern der Hände, schneller Herzschlag) und der Anzeichen von Veränderungen der Schilddrüsenmorphologie im Ultraschall kam der Arzt zu dem Schluss, dass der Patient an Morbus Basedow litt.
Dr. Nguyen Thi Phuong, Laborspezialistin beim Gesundheitssystem Medlatec, sagte: „Basedow ist eine typische Autoimmunerkrankung der Schilddrüse. Diese Krankheit kann nicht vollständig geheilt werden, sondern erfordert eine langfristige Überwachung und Behandlung, die den Patienten hilft, die Krankheit unter Kontrolle zu halten und Komplikationen vorzubeugen.“
Die Basedow-Krankheit ist eine Autoimmunerkrankung der Schilddrüse, die auftritt, wenn der Körper Antikörper gegen den TSH-Rezeptor produziert, wodurch die Schilddrüse zur unkontrollierten Produktion von Schilddrüsenhormonen angeregt wird.
Zu den typischen Symptomen der Erkrankung zählen Nervosität, Herzklopfen, Erstickungsgefühl, Verdauungsstörungen, schneller Gewichtsverlust, hervortretende Augen und ein Knoten im Halsbereich.
Wird die Krankheit nicht rechtzeitig erkannt und behandelt, kann sie zu gefährlichen Komplikationen führen, beispielsweise zu Schlaganfall, Herzversagen und Herzproblemen, Knochenschwund, Osteoporose und thyreotoxischer Krise (plötzliche Zunahme lebensbedrohlicher Symptome).
Diese Krankheit tritt häufiger bei Frauen als bei Männern auf, die Inzidenz bei Frauen ist 5-10 mal höher als bei Männern. Basedow kann in jedem Alter auftreten, kommt aber am häufigsten bei Menschen im Alter von 20-40 Jahren vor.
Obwohl Morbus Basedow nicht heilbar ist, können aktuelle Behandlungsmethoden helfen, die Krankheit unter Kontrolle zu halten und die Symptome zu lindern. Zu den Behandlungsmöglichkeiten gehören Schilddrüsenmedikamente, Operationen und radioaktives Jod.
Diese Methoden können dazu beitragen, die Schilddrüsenfunktion wiederherzustellen. In manchen Fällen können Schilddrüsenmedikamente sogar die schilddrüsenstimulierenden Antikörper verschwinden lassen und so zur Linderung der Krankheitssymptome beitragen.
Wenn das Medikament jedoch abgesetzt wird, können diese Antikörper wieder auftreten, insbesondere wenn begünstigende Faktoren wie eine bakterielle Infektion, eine Virusinfektion oder eine Schwangerschaft vorliegen.
Obwohl es keine Heilung gibt, können Patienten mit der richtigen Behandlung und regelmäßiger Überwachung dennoch ein gesundes Leben führen und Komplikationen der Krankheit minimieren. Alle Patienten mit Morbus Basedow müssen ihr Leben lang überwacht werden, um eine stabile Schilddrüsenfunktion sicherzustellen.
Bei Morbus Basedow sind Früherkennung und rechtzeitige Behandlung sehr wichtig, um gefährliche Komplikationen zu vermeiden. Patienten müssen den Behandlungsplan einhalten und sich regelmäßig untersuchen lassen, um einen stabilen Gesundheitszustand zu gewährleisten.
Für Patienten mit Morbus Basedow ist die Überwachung der Schilddrüsenwerte und die Aufrechterhaltung einer Langzeitbehandlung äußerst wichtig.
Bei ungewöhnlichen Anzeichen wie Gewichtsverlust, Angstzuständen oder einem Knoten im Hals sollte der Patient umgehend einen Arzt aufsuchen, um eine rechtzeitige Diagnose und Behandlung zu erhalten.
Anzeichen ungewöhnlicher Schmerzen müssen auf einen Zystenbruch aufmerksam gemacht werden
Eine 21-jährige Patientin kam mit dumpfen Bauchschmerzen ins Krankenhaus, die 18 Stunden anhielten. Nach der Untersuchung wurde bei der Patientin eine geplatzte Degraff-Zyste diagnostiziert.
18 Stunden vor ihrer Aufnahme ins Krankenhaus hatte die Patientin PTK (21 Jahre, Hanoi ) einen dumpfen Schmerz im Unterleib, der nicht in Schüben auftrat und sich auch bei Lagewechseln nicht besserte. Besorgt wurde Frau K. von ihrer Familie zur Untersuchung ins Medlatec General Hospital gebracht.
Die klinische Untersuchung ergab Schmerzen im Unterbauch. Blutuntersuchungen zeigten eine Sepsis mit erhöhter Leukozytenzahl und einer Neutrophilenzahl von bis zu 79 %.
Die Ultraschalluntersuchung des Bauchraums zeigte eine gemischte Masse neben dem rechten Eierstock sowie freie Flüssigkeit im Bauchraum. Die Ergebnisse des Beta-hCG-Tests schlossen eine Eileiterschwangerschaft aus. Daraufhin stellte der Arzt fest, dass die Patientin eine geplatzte Degraff-Zyste hatte.
Die Patientin wurde zur weiteren Überwachung in das Zentrale Geburtsklinikum verlegt. Die Ultraschalluntersuchung zeigte keine Veränderungen der Bauchflüssigkeit, die Symptome nahmen allmählich ab und die Hämodynamik war stabil. Glücklicherweise war bei Frau K. kein chirurgischer Eingriff erforderlich, und sie konnte nach der Behandlung entlassen werden.
Degraff-Zysten sind physiologische Follikel, die bei gesunden Frauen auftreten. Wenn sich der Follikel zu seiner maximalen Größe entwickelt hat, spricht man von einer Degraff-Zyste. Normalerweise sind Degraff-Zysten 18–28 mm groß.
Wenn sie ihre maximale Größe erreicht hat, gibt sie eine Eizelle frei und entwickelt sich dann zum Gelbkörper. In manchen Fällen gibt eine Degraff-Zyste jedoch keine Eizelle frei, sondern platzt, wodurch Blut in den Bauchraum gelangt.
Eierstockzysten können symptomlos verlaufen oder, wenn sie klein sind, unklare Symptome aufweisen. Wird die Zyste jedoch größer, können Beschwerden wie Schmerzen im Unterleib, Schmerzen beim Geschlechtsverkehr, Menstruationsbeschwerden oder eine tastbare Masse im Becken auftreten. Insbesondere bei plötzlichen, starken Unterleibsschmerzen, begleitet von Übelkeit, Erbrechen oder Fieber, sollten Sie sofort einen Arzt aufsuchen.
Es gibt zwei Arten von Eierstockzysten: funktionelle Zysten (gutartig), die 90 % der Fälle ausmachen, und organische Zysten. Die meisten funktionellen Zysten schrumpfen von selbst, ohne Komplikationen zu verursachen.
Wenn die Zyste jedoch reißt, gelangen Blut und Flüssigkeit aus der Zyste in die Bauchhöhle, was zu einer Infektion und möglicherweise zu einer Beckenperitonitis führen kann, die lebensbedrohlich ist, wenn sie nicht umgehend behandelt wird.
Wird eine geplatzte Eierstockzyste nicht rechtzeitig erkannt und behandelt, kann sie schwere Blutungen und einen Schock verursachen oder zu Unfruchtbarkeit führen.
Um eine geplatzte Zyste zu diagnostizieren, führt der Arzt eine klinische Untersuchung durch, erhebt die Krankengeschichte und verschreibt einige Diagnosemethoden wie Ultraschall und Bluttests, um andere Ursachen wie eine Eileiterschwangerschaft auszuschließen.
Ärzte empfehlen Frauen regelmäßige Gesundheitschecks und gynäkologische Untersuchungen. Bei ungewöhnlichen Symptomen wie Bauchschmerzen, Menstruationsbeschwerden oder anhaltenden Beckenschmerzen sollte frühzeitig ein Arzt aufgesucht werden, um schwerwiegende Komplikationen zu vermeiden.
[Anzeige_2]
Quelle: https://baodautu.vn/tin-moi-y-te-ngay-812-can-trong-voi-benh-tay-chan-mieng-o-tre-em-d231937.html



![[Foto] Premierminister Pham Minh Chinh leitet die Konferenz zur Überprüfung des Schuljahres 2024–2025 und zur Festlegung von Aufgaben für das Schuljahr 2025–2026.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/8/22/2ca5ed79ce6a46a1ac7706a42cefafae)



![[Foto] Präsident Luong Cuong nimmt an der politisch-künstlerischen Sondersendung „Goldene Gelegenheit“ im Fernsehen teil](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/8/22/44ca13c28fa7476796f9aa3618ff74c4)


















































































Kommentar (0)