נכון לעכשיו, אין טיפול ספציפי לחצבת, ולכן חיסון הוא אמצעי המניעה היעיל ביותר.
עדכון חדשות 21 במרץ: משרד הבריאות מפרסם 10 מסרים מרכזיים למניעה ובקרה של חצבת.
נכון לעכשיו, אין טיפול ספציפי לחצבת, ולכן חיסון הוא אמצעי המניעה היעיל ביותר.
על פי משרד הבריאות , חצבת היא אחת הסיבות המובילות למוות בקרב ילדים עקב סיבוכים חמורים כמו דלקת ריאות, דלקת המוח, שלשולים חמורים ותת תזונה.
משרד הבריאות מזהיר מפני מצב החצבת בקרב ילדים.
סטטיסטיקות של משרד הבריאות מראות כי מתחילת שנת 2025 ועד היום, תועדו בכל המדינה כ-40,000 מקרים חשודים של חצבת, כולל 5 מקרי מוות הקשורים למחלה. רוב מקרי החצבת מרוכזים בדרום (57%), במרכז וייטנאם (19.2%), בצפון וייטנאם (15.1%) וברמות המרכזיות (8.7%).
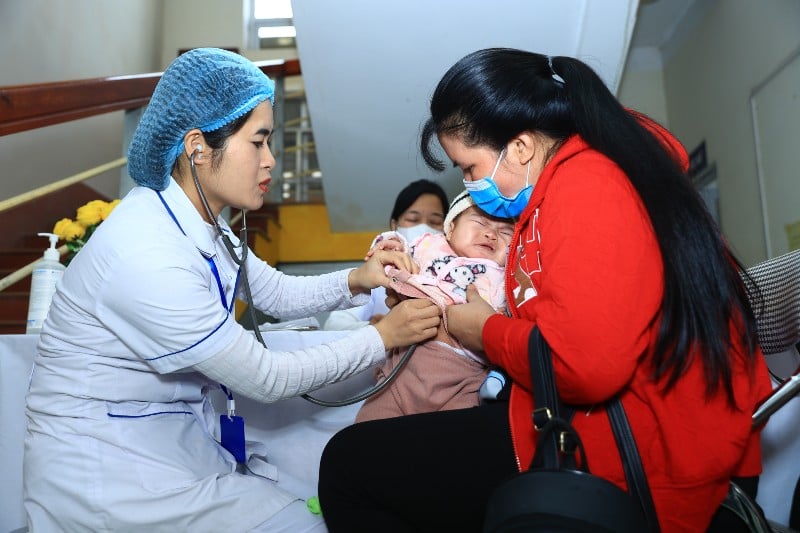 |
| חצבת היא אחת הסיבות המובילות למוות בקרב ילדים עקב סיבוכים חמורים כמו דלקת ריאות, דלקת המוח, שלשולים חמורים ותת תזונה. |
בכנס לאומי מקוון שנערך לאחרונה בנושא מניעה ובקרה של חצבת, הזהיר שר הבריאות דאו הונג לאן מפני מצב המחלה המורכב.
למרות שחצבת נחשבה זה מכבר למחלה שניתן למנוע באמצעות חיסון, מספר המקרים ממשיך לעלות במדינות רבות, כולל וייטנאם. השר דאו הונג לאן הדגיש כי התפרצויות חצבת עשויות להמשיך ולעלות בתקופה הקרובה, במיוחד באזורים בסיכון גבוה כמו מחוזות הרריים, אזורי מיעוטים אתניים ואזורים עם שיעורי חיסון נמוכים.
בהתחשב בהתפתחויות המורכבות של המגיפה, ביקש השר דאו הונג לאן מוועדות העם של המחוזות והערים לתעדף משאבים להאצת קמפיין החיסון נגד חצבת. יעדי עדיפות הם ילדים שעדיין אינם בגילם המתאים להתחסן או שלא קיבלו את כל המנות הנדרשות. משרד הבריאות דורש שקמפיין החיסונים יושלם עד מרץ 2025.
השר גם קרא לרשויות המקומיות לחזק את מאמצי התקשורת, לעודד אנשים להתחסן באופן מלא ולמנוע באופן יזום את המחלה. במקביל, על המחוזות והערים לבחון מחדש ולספק חיסוני השלמה באזורים עם שיעורי חיסון נמוכים כדי למנוע את התפשטות המחלה באופן נרחב. על מתקני בריאות להכין אספקה רפואית ולאגור תרופות כדי למנוע הדבקה צולבת בתוך מתקני בריאות.
בעקבות הנחיית ראש הממשלה בהודעה רשמית מס' 23/CĐ-TTg מיום 15 במרץ 2025, משרד הבריאות ריכז את צורכי החיסונים של היישובים ופיתח תוכנית לשלב השני של חיסון נגד חצבת בשנת 2025. נכון להיום, כל 63 המחוזות והערים יישמו קמפיינים של חיסונים משלימים ושלמים עבור אלו שלא קיבלו את כל המנות הנדרשות.
כדי לתמוך בקמפיין, גייס משרד הבריאות סיוע מ-VNVC, וסיפק 500,000 מנות של חיסון נגד חצבת. בנוסף, 500,000 מנות של חיסון נגד חצבת ישמשו להשלמת חיסונים לילדים בגילאי 1-5 שלא קיבלו את כל המנות הנדרשות במסגרת תוכנית החיסונים המורחבת.
כדי למנוע את התפשטות המחלה, פרסם משרד הבריאות את 10 המסרים החשובים הבאים: חצבת מתפשטת במהירות ויכולה בקלות לגרום למגפה.
כאשר ילד חולה בחצבת או שיש חשד לחלות בחצבת, יש לבודד אותו כדי למנוע את התפשטות הזיהום. חצבת היא אחד הגורמים המובילים למוות בקרב ילדים עקב סיבוכים מסוכנים.
חיסון נגד חצבת הוא אמצעי המניעה היעיל ביותר, מכיוון שאין טיפול ספציפי לחצבת. ילדים צריכים לקבל את המנה הראשונה של חיסון החצבת בגיל 9 חודשים ואת המנה השנייה בגיל 18 חודשים, על פי תוכנית החיסונים המורחבת.
קמפיין החיסון נגד חצבת מכוון לילדים בגילאי 6-9 חודשים וגילאי 1-10 שנים כדי למנוע את המחלה ואת סיבוכיה החמורים. ילדים שלא חוסנו או שלא קיבלו את שתי מנות החיסון צריכים להתחסן במהלך קמפיין זה.
על הורים לקחת את ילדיהם למרכזי חיסונים כדי להשתתף בקמפיין החיסון נגד חצבת. חיסון החצבת בטוח ויעיל, ועשוי לגרום לתגובות קלות כגון חום או פריחה, אשר חולפות מעצמן לאחר מספר ימים. אם לילדכם יש חום גבוה, עצבנות מתמשכת, קשיי נשימה או אכילה לקויה לאחר החיסון, אנא קחו אותו למוסד רפואי.
מיליוני וייטנאמים חולים בצהבת מבלי לדעת זאת.
דלקת כבד B ו-C, אם לא מטופלת, עלולה להתפתח בשקט לשחמת הכבד ולסרטן הכבד, והם גורם המוות עבור מיליוני אנשים. עם זאת, וייטנאמים רבים עדיין אינם מודעים לכך שהם חולים במחלה ואינם מקבלים טיפול הולם.
ההערכה היא שבווייטנאם יש כ-7.6 מיליון בני אדם נגועים בנגיף הפטיטיס B, אך רק מעל 1.6 מיליון אובחנו וכ-45,000 מקבלים טיפול.
באופן דומה, רק כ-60,000 איש מאובחנים כחולי הפטיטיס C, בעוד שכמעט מיליון איש חולים בפועל במחלה. וייטנאם נמצאת כיום בין 10 המדינות עם שיעורי ההדבקה הגבוהים ביותר בנגיף הפטיטיס B ו-C בעולם. בנוסף, כ-40 מיליון וייטנאמים אינם מחוסנים נגד הפטיטיס B.
דלקת כבד כרונית B ו-C הן הגורמים המובילים לכ-80% ממקרי סרטן הכבד, מחלה שנמצאת במגמת עלייה. לסוג זה של סרטן פרוגנוזה גרועה, שיעורי הישרדות נמוכים, והוא גורם המוות המוביל, עם למעלה מ-23,000 מקרים מדי שנה בווייטנאם, על פי נתונים של הסוכנות הבינלאומית לחקר הסרטן (Globocan).
פרופסור חבר, ד"ר בוי הואו הואנג, סגן נשיא האיגוד הרפואי של הו צ'י מין סיטי ונשיא איגוד הפטולוגיה של הו צ'י מין סיטי, מזהיר כי דלקת כבד כרונית B ו-C מתפתחת בשקט, גורמת נזק הדרגתי לכבד ועלולה להוביל לשחמת הכבד או סרטן הכבד אם לא מתגלה ומטופלת במהירות.
מתוך מקרי המוות מסרטן הכבד, למעלה מ-50% נובעים מנגיף הפטיטיס B, ו-26% נובעים מהפטיטיס C. למרבה הצער, רוב החולים מאובחנים רק בשלב מאוחר, כאשר טיפול יעיל אינו אפשרי עוד. ההערכה היא כי שכיחות שחמת הכבד וסרטן הכבד תמשיך לעלות ללא אפשרויות אבחון וטיפול מורחבות.
פרופסור חבר הואנג מייעץ כי בדיקה לגילוי דלקת כבד נגיפית יכולה להציל חיים ומהווה צעד ראשון חשוב במניעת הדבקה.
וייטנאם שואפת לחסל את הפטיטיס עד שנת 2030, אך האתגר הגדול ביותר כיום הוא שיעור המודעות הציבורית הנמוך לגבי המחלה.
סקר שנערך בשנת 2024 הראה כי כ-66% מהמשתתפים ראו בבדיקות לגילוי נגיפי הפטיטיס B ו-C חסרות חשיבות וחשו שהם במצב בריאותי טוב. לפני כן, סקר של משרד הבריאות גילה גם כי למעלה מ-52% מהאוכלוסייה מעולם לא שמעו על הפטיטיס B ו-C.
מלבד מודעות נמוכה, עלות הטיפול והיעדר תוכניות סקר לדלקת כבד נגיפית מהווים גם הם חסמים עיקריים. לדברי ד"ר נגוין באו טואן, ראש מחלקת המעבדה במרכז הרפואי בהו צ'י מין סיטי, נכון לעכשיו, בדיקות HBsAg לדלקת כבד נגיפית מסוג B עדיין אינן מספיקות כדי להעריך את מצב הזיהום.
ישנם אנשים שנדבקו בנגיף במשך שנים רבות, ורמות האנטיגן שלהם יורדות, מה שהופך את הנגיף לבלתי ניתן לגילוי בבדיקה. לכן, יש צורך בבדיקות נוספות כגון בדיקת HBsAg, Anti-HBc ובדיקה משולשת Anti-HBs לקבלת תוצאות מדויקות יותר. עם זאת, מוסדות רפואיים רבים טרם יישמו טכניקה זו.
עלות הטיפול בצהבת נותרה גבוהה. חולים עם הפטיטיס B צריכים להוציא כ-80,000-1,300,000 דונג וייט לחודש וזקוקים לטיפול לכל החיים.
טיפול בהפטיטיס C עולה כ-20-21 מיליון דונג וייטנאמי למשך 12 שבועות, בעוד שהביטוח מכסה רק 50%. יתר על כן, תוכניות סיוע בינלאומיות מצטמצמות, מה שמשפיע באופן משמעותי על מאמצי מניעת המחלות.
על פי הנחיות משרד הבריאות משנת 2019, נשים בהריון חייבות לעבור בדיקות סקר לדלקת כבד B במהלך ביקורן הראשון ללידה, יחד עם HIV ועגבת. עם זאת, נכון לעכשיו, רק כ-60-70% מהנשים ההרות ברחבי הארץ עוברות בדיקות סקר לדלקת כבד B. בפרט, עדיין אין נתונים על בדיקות סקר לפני ההריון, זמן קריטי לטיפול מונע למניעת העברת נגיף HBV מאם לילד.
גילוי מחלת לב מולדת לפי תסמינים של יתר לחץ דם.
מר טאן, בן 31, הופתע לגלות שיש לו היצרות של אבי העורקים לאחר שלחץ הדם שלו נותר גבוה למרות נטילת תרופות באופן קבוע במשך שלושה חודשים.
בעבר, הוא תמיד הרגיש בריא לחלוטין, ללא בעיות בחיי היומיום ובעבודה, רק מדי פעם חווה סחרחורת קלה.
עם זאת, כאשר מדד את לחץ הדם שלו, הוא גילה שהוא נע בין 180-200 מ"מ כספית והחל ליטול תרופות ללחץ דם, אך מצבו לא השתפר; לחץ הדם שלו נותר על 160-180 מ"מ כספית.
ב-21 במרץ, ד"ר פאם תוק מין ת'וי, מומחה למחלות לב מולדות במרכז הקרדיווסקולרי של בית החולים הכללי טאם אן בהו צ'י מין סיטי, הצהיר כי בנו של מר טאן, כיום בן 5, עבר ניתוח לתיקון היצרות אבי העורקים כשהיה בן קצת יותר משנה.
היצרות אבי העורקים היא מחלת לב מולדת הנמצאת כעת במעקב בבית החולים הכללי טאם אן. במהלך הבדיקה והייעוץ עם המשפחה, הרופא הסביר את מצבו של בנו של מר טאן וייעץ לזוג לעבור בדיקת לב וכלי דם.
כאשר מר טאן ואשתו הגיעו לבית החולים, ד"ר ת'וי שם לב שלחץ הדם של מר טאן היה גבוה מאוד, במיוחד עם הבדל משמעותי בין לחץ הדם בזרוע ללחץ הדם ברגל (לחץ הדם בזרוע היה כ-200 מ"מ כספית, בעוד שלחץ הדם ברגליים היה רק כ-120 מ"מ כספית).
הרופא, שחשד שמר טאן סובל מהתכווצות אבי העורקים כמו בנו, הזמין בדיקת אקו לב. התוצאות הגיעו כהפתעה גדולה כאשר גילה שיש לו מחלת לב מולדת זו בגיל 31.
זהו מקרה מיוחד, כמו "הילד נולד לפני האב", כלומר ההורים לא היו מודעים כלל למצבם עד שהתגלה במקרה במהלך הטיפול בילדם.
התכווצות אבי העורקים היא מצב שבו אבי העורקים מצטמצם, מה שמפחית את זרימת הדם דרך חלק זה של העורק. עם הזמן, מצב זה יכול לשנות את קולטני הבארוקפטור של עורק התרדמה ולהפחית את זרימת הדם לכליות, מה שמפעיל את מערכת הרנין-אנגיוטנסין-אלדוסטרון, מה שמוביל ליתר לחץ דם.
במקרה של מר טאן היה גם מסתם אבי העורקים הדו-צדדי (במקום המסתם הטריקוספידלי הרגיל), מה שהוביל לפתיחה וסגירה לא תקינות של המסתם, וגרמה לרגורגיטציה של מסתם אבי העורקים. מצב זה, יחד עם זרימת דם סוערת לא תקינה, גרם להתרחבות סינוס ולסלבה ולהרחבה של אבי העורקים העולה.
מר טאן התבקש לעבור בדיקות פארא-קליניות נוספות כדי לבדוק חריגות אחרות כגון ציסטות בכליות (אולטרסאונד בטני לא הראה בעיות בכליות שלו) ומפרצות מוחיות (למרבה המזל, תוצאות ה-MRI של הגולגולת לא גילו מפרצות).
היצרות אבי העורקים של מר טאן התקדמה, וגורמת לעלייה בלחץ בעורק שלפני האזור המצטמצם, מה שמוביל להיפרטרופיה של חדר שמאל ויתר לחץ דם בגפה העליונה. משמעות הדבר היא גם שלא ניתן להוריד את לחץ הדם שלו למרות תרופות.
ד"ר וו נאנג פוק, ראש מחלקת מחלות לב מולדות, אמר כי מצבו של מר טאן מסוכן מאוד, במיוחד עם היצרות חמורה של אבי העורקים, הגורמת ללחץ משמעותי על החדר השמאלי. ללא התערבות בזמן, המחלה עלולה להוביל לסיבוכים חמורים כגון יתר לחץ דם כרוני, דימום מוחי, מפרצת באבי העורקים, אי ספיקת לב, אי ספיקת כליות ואף מוות.
הרופא הזמין למר טאן סריקת CT של אבי העורקים כדי לקבוע את גודלו, מיקומו ואורכו של קטע העורק המצומצם, וכן כדי להעריך את מידת ההסתיידות סביב האזור המצומצם, שכן הסתיידות עלולה להוות סיכון לקרע באבי העורקים במהלך ההתערבות.
התוצאות הראו כי הצוות הרפואי בחר סטנט בעל קרום חיצוני וקוטר של 16 מ"מ, אשר התאים לגודל העורק.
ההתערבות הייתה מוצלחת, כאשר הרופא השתמש בסטנט בלון כדי להרחיב את אבי העורקים הצר.
לאחר שהסטנט הונח כראוי, הרופא ביצע אנגיופלסטיה באמצעות בלון כדי להרחיב אותו ולסגור היטב את דופן אבי העורקים. לאחר ההליך, לחץ הדם של מר טאן ירד ל-130/80 מ"מ כספית, וקריאות לחץ הדם שלו בגפיים העליונות והתחתונות היו דומות. הוא שוחרר מבית החולים יומיים בלבד לאחר מכן.
ד"ר פוק אישר כי היצרות אבי העורקים ניתנת לטיפול, אך המטופלים זקוקים לניטור ארוך טווח. לאחר ההתערבות, למטופלים עדיין יש סיכון להיצרות חוזרת, מפרצת אבי העורקים או לחץ דם גבוה מתמשך.
בפרט, על המטופלות להקפיד על תזונה בריאה, פעילות גופנית מתונה ובדיקות סדירות. נשים שטופלו בהיצרות אבי העורקים ומתכננות להיכנס להריון צריכות לדון בנושא ביסודיות עם הרופא שלהן לפני קבלת החלטה.
היצרות אבי העורקים נושאת סיבוכים מסוכנים רבים ולעתים קרובות מתגלה מאוחר עקב היעדר תסמינים ברורים.
חלק מהמטופלים עשויים להפגין תסמינים כגון עור חיוור, הזעה מוגזמת, נשימה מהירה, קשיי נשימה, דופק מהיר והפחתת אכילה (אצל ילדים); או כאב ראש, לחץ דם גבוה, בעיות בכליות וחולשת רגליים במהלך פעילות גופנית (אצל מבוגרים).
לכן, אם ישנם תסמינים חריגים או היסטוריה משפחתית של מחלות לב וכלי דם, על המטופלים לפנות לטיפול רפואי מיידי לקבלת טיפול בזמן ולמזער סיבוכים מסוכנים.
[מודעה_2]
מקור: https://baodautu.vn/tin-moi-ngay-213-bo-y-te-dua-ra-10-thong-diep-phong-chong-dich-soi-d257050.html



![[תמונה] המושב הראשון של הקונגרס ה-14 של איגוד העובדים של וייטנאם](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/06/03/1780465947883_ndo_br_img-3852-jpg.webp)


![[תמונה] מזכיר ועדת המפלגה של האסיפה הלאומית, יו"ר האסיפה הלאומית, מנהל את ישיבות הוועדה הקבועה והוועד הפועל של ועדת המפלגה של האסיפה הלאומית.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/06/03/1780480353201_ndo_br_bnd-2585-jpg.webp)




















































![[וידאו] שקיעה בלגונה לאפ אן – המקום בו השמש שוקעת מעל רשתות הדיג](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/05/31/1780192137701_beach-landscape-sea-water-nature-grass-745871-pxhere-com.jpeg)













































תגובה (0)