កាលពីថ្ងៃទី 25 ខែតុលា មន្ទីរពេទ្យទូទៅ Quang Tri បានប្រកាសថា វេជ្ជបណ្ឌិតរបស់ខ្លួនបានអនុវត្តដោយជោគជ័យនូវបច្ចេកទេស extravascular ដ៏ស្មុគស្មាញ ជួយអ្នកជំងឺគ្រោះថ្នាក់ចរាចរណ៍ជៀសវាងការកាត់ជើងរបស់គាត់។
អ្នកជំងឺ HVD (អាយុ 17 ឆ្នាំ រស់នៅឃុំ Ben Quan ខេត្ត Quang Tri) ត្រូវបានបញ្ជូនទៅកាន់មន្ទីរពេទ្យ ដោយរបួសជើងស្តាំធ្ងន់ធ្ងរ និងជើងត្រជាក់ពណ៌ស្វាយ។
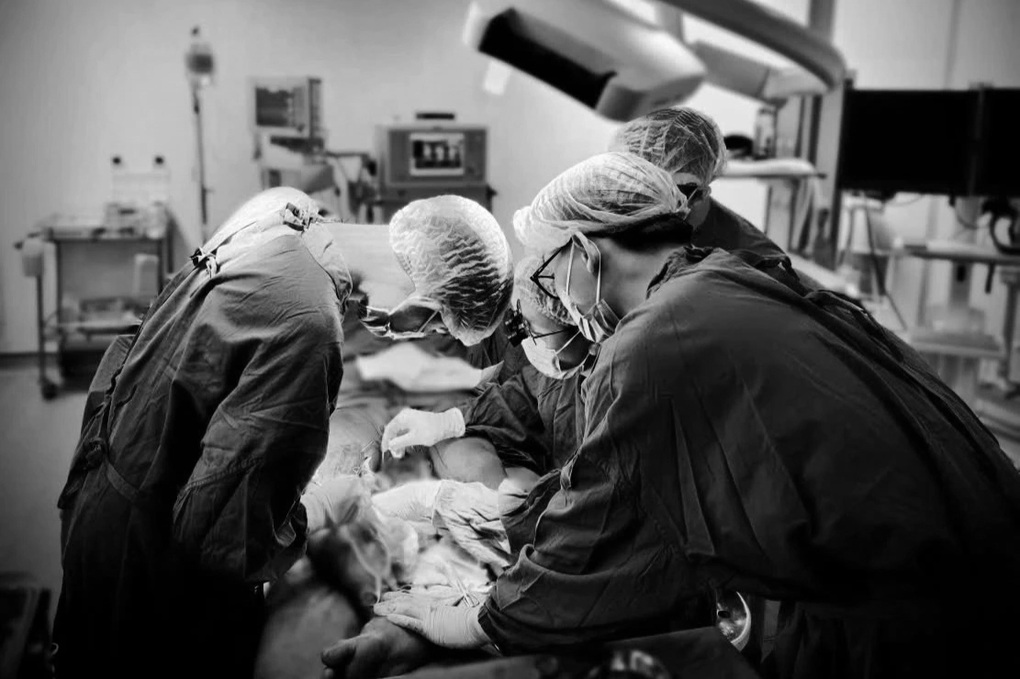
គ្រូពេទ្យវះកាត់ជួយសង្គ្រោះអ្នកជំងឺ (រូបថត៖ ផ្តល់ដោយមន្ទីរពេទ្យ)។
តាមរយៈការពិនិត្យ វេជ្ជបណ្ឌិតបានកំណត់ថា បន្ថែមពីលើការបាក់ឆ្អឹង អ្នកជំងឺក៏មានការបាត់បង់សញ្ញានៅក្នុងសរសៃឈាម popliteal និងសរសៃឈាម tibial ខាងមុខផងដែរ ដោយព្យាករណ៍ថាមានហានិភ័យខ្ពស់នៃការកាត់ជើងដោយសារតែ ischemia យូរ។
វេជ្ជបណ្ឌិតនៅមន្ទីរពេទ្យទូទៅ Quang Tri បានធ្វើការពិគ្រោះយោបល់បន្ទាន់ដើម្បីធ្វើការវះកាត់សង្គ្រោះអ្នកជំងឺ។ ក្រុមវះកាត់បានជួសជុលជើងអ្នកជំងឺ រុករកសរសៃឈាម popliteal និងភ្ជាប់សរសៃពួរនៅជើងស្តាំ។
ក្នុងពេលពិនិត្យ គ្រូពេទ្យបានរកឃើញថា សរសៃឈាមនៅជើងស្តាំរបស់អ្នកជំងឺ ជាប់នៅចន្លោះការបាក់ឆ្អឹង បុក និងស្ទះប្រវែងជិត ២០សង់ទីម៉ែត្រ។ ប្រឈមមុខនឹងស្ថានភាពធ្ងន់ធ្ងរ គ្រូពេទ្យបានសម្រេចចិត្តធ្វើការវះកាត់ "ផ្លូវកាត់សរសៃឈាម popliteal" ដើម្បីស្តារលំហូរឈាមទៅកាន់ជើងខាងក្រោម។
បន្ទាប់ពីការខិតខំប្រឹងប្រែងរបស់វេជ្ជបណ្ឌិតអស់រយៈពេលជាង 4 ម៉ោង លំហូរឈាមពីភ្លៅទៅកាន់កំភួនជើងរបស់អ្នកជំងឺត្រូវបានស្តារឡើងវិញ ជើងរបស់អ្នកជំងឺបានឡើងកំដៅបន្តិចម្ដងៗ គាត់អាចមានអារម្មណ៍ និងផ្លាស់ទី ហើយសញ្ញាសំខាន់ៗរបស់គាត់មានស្ថេរភាព។

វេជ្ជបណ្ឌិតបានភ្ជាប់សរសៃឈាមឡើងវិញនៅទីតាំងដែលស្ទះដើម្បីស្តារលំហូរឈាមទៅកាន់ជើងខាងក្រោម (រូបថត៖ ផ្តល់ដោយមន្ទីរពេទ្យ)។
យោងតាមវេជ្ជបណ្ឌិតនៅមន្ទីរពេទ្យ Quang Tri General Hospital របួសសរសៃឈាម popliteal គឺជាជំងឺកម្រមួយ ហើយអត្រានៃការកាត់ចេញអាចឡើងដល់ 30-60% ប្រសិនបើមិនបានព្យាបាលភ្លាមៗទេ ព្រោះលំហូរឈាមដែលរំខាននឹងនាំឱ្យសាច់ដុំសាច់ដុំ និងផលវិបាកជាប្រព័ន្ធយ៉ាងឆាប់រហ័ស។
វេជ្ជបណ្ឌិតនៅមន្ទីរពេទ្យទូទៅ Quang Tri បានសង្កត់ធ្ងន់ថា ការវះកាត់ជោគជ័យមានន័យថា រក្សាមហិច្ឆតា និងក្តីស្រមៃរបស់ក្មេងប្រុសអាយុ 17 ឆ្នាំឱ្យនៅរស់។ នេះក៏ជាកម្លាំងចិត្តសម្រាប់ក្រុមគ្រូពេទ្យរបស់មន្ទីរពេទ្យត្រូវប្រឹងប្រែងបន្ថែមទៀតក្នុងការធ្វើដំណើរដើម្បីសង្គ្រោះជីវិត។
ប្រភព៖ https://dantri.com.vn/suc-khoe/bac-si-chay-dua-voi-thoi-gian-giup-chang-trai-thoat-canh-phai-cat-chan-20251025090817172.htm


![[រូបថត] នាយករដ្ឋមន្ត្រី Pham Minh Chinh និងអគ្គលេខាធិការអង្គការសហប្រជាជាតិលោក Antonio Guterres ចូលរួមសន្និសីទសារព័ត៌មាននៃពិធីចុះហត្ថលេខាលើអនុសញ្ញាទីក្រុងហាណូយ](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/25/1761391413866_conguoctt-jpg.webp)



![[រូបថត] នាយករដ្ឋមន្ត្រី Pham Minh Chinh ទទួលជួបអគ្គលេខាធិការអង្គការសហប្រជាជាតិ លោក Antonio Guterres](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/25/1761390212729_dsc-1484-jpg.webp)
![[រូបថត] ប្រធានរដ្ឋសភាលោក Tran Thanh Man ទទួលជួបអគ្គលេខាធិការអង្គការសហប្រជាជាតិ លោក Antonio Guterres](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/25/1761390815792_ctqh-jpg.webp)




























![[រូបថត] អគ្គលេខាធិកា To Lam ជួបជាមួយអគ្គលេខាធិការ និងជាប្រធានាធិបតីឡាវ ថងលូន ស៊ីស៊ូលីត](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/25/1761380913135_a1-bnd-4751-1374-7632-jpg.webp)








































































Kommentar (0)