Pacjent został przyjęty z powodu ciężkiej duszności, stopniowo pogarszającej się ostrej niewydolności serca oraz ostrego obrzęku płuc spowodowanego ciężką niedomykalnością zastawki mitralnej po ostrym zawale mięśnia sercowego. Oprócz choroby serca, pacjent przebył również udar mózgu, co znacznie utrudniło leczenie.
Po przyjęciu pacjent przeszedł kompleksową ocenę w celu określenia stopnia zaawansowania choroby. Echokardiografia dopplerowska wykazała ciężką niedomykalność zastawki mitralnej spowodowaną pęknięciem mięśnia brodawkowatego, co spowodowało cofanie się krwi, przeciążenie serca i doprowadziło do zastoju w płucach, wysięku opłucnowego i ostrego obrzęku płuc. Ponadto wyniki badań laboratoryjnych wykazały objawy ciężkiej niewydolności serca z podwyższonymi wartościami parametrów laboratoryjnych, rezonans magnetyczny mózgu ujawnił obszary zawału mózgu, a koronarografia wykazała poważne zwężenie tętnic wieńcowych prowadzące do niedokrwienia mięśnia sercowego. Czynniki te naraziły pacjenta na wysokie ryzyko operacyjne, wymagające optymalnej strategii leczenia w celu zapewnienia bezpieczeństwa.
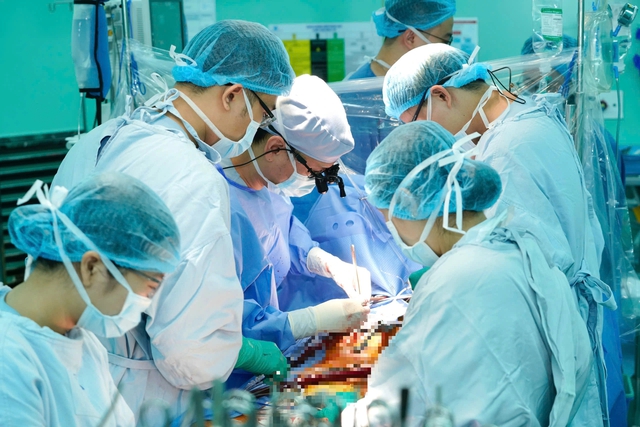
Dr Cao Dang Khang, kierownik Oddziału Chirurgii Sercowo-Naczyniowej Szpitala Uniwersyteckiego Centrum Medycznego, przeprowadził operację u starszego mężczyzny.
Zdjęcie: BVCC
Po konsultacjach z wieloma specjalistami w szpitalu, lekarze zdecydowali się na zastosowanie intensywnego leczenia przedoperacyjnego w celu kontrolowania niewydolności serca, optymalizacji funkcji nerek i układu oddechowego oraz poprawy ogólnego stanu zdrowia pacjenta. Takie leczenie pomaga zmniejszyć ryzyko powikłań pooperacyjnych i przyspieszyć rekonwalescencję pooperacyjną.
Po ustabilizowaniu stanu pacjenta, zespół kardiochirurgiczny przystąpił do biologicznej wymiany zastawki mitralnej i pomostowania aortalno-wieńcowego. Wybór biologicznej zastawki zminimalizował ryzyko związane z przyjmowaniem leków przeciwzakrzepowych i był odpowiedni dla pacjentów w podeszłym wieku. Jednocześnie pomostowanie aortalno-wieńcowe poprawiło przepływ krwi do mięśnia sercowego, zmniejszając ryzyko nawrotu zawału serca w przyszłości.
Dr Cao Dang Khang, Kierownik Oddziału Chirurgii Sercowo-Naczyniowej w Szpitalu Uniwersyteckim Centrum Medycznego, powiedział: „Pacjenci w podeszłym wieku często cierpią na wiele schorzeń współistniejących, dlatego kluczowe jest opracowanie odpowiedniej strategii leczenia, optymalizacja stanu pacjenta przed operacją i wybór najbezpieczniejszej strategii chirurgicznej. Połączenie przedoperacyjnego leczenia, optymalizacji zabiegu chirurgicznego oraz znieczulenia i resuscytacji pomogło pacjentom w pomyślnym przeprowadzeniu operacji”.
Po operacji, dzięki starannemu przygotowaniu do znieczulenia i resuscytacji krążeniowo-oddechowej, pacjent szybko wyzdrowiał. Już dwa dni po operacji pacjent mógł usiąść, swobodnie chodzić i powrócić do normalnej aktywności. Duszność całkowicie ustąpiła, a funkcja serca znacznie się poprawiła. Co ważne, funkcje nerek i układu oddechowego zostały przywrócone, bez objawów ostrej niewydolności nerek, niewydolności oddechowej ani zapalenia płuc – częstych powikłań u pacjentów w podeszłym wieku po operacji serca.
Według dr. Dang Khanga, operacja kardiochirurgiczna nie jest już niemożliwa dla pacjentów w podeszłym wieku, jak kiedyś. Dzięki postępowi w chirurgii kardiologicznej i anestezjologii, w połączeniu z nowoczesnymi metodami leczenia, osoby z trudnymi schorzeniami wymagającymi operacji serca nadal mają szansę na wyzdrowienie i znaczną poprawę jakości życia.
Źródło: https://thanhnien.vn/cuu-cu-ong-suy-tim-nhoi-mau-nao-185250329163003533.htm



![[Zdjęcie] Premier Pham Minh Chinh uczestniczy w konferencji w sprawie realizacji zadań sektora przemysłu i handlu na rok 2026](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F19%2F1766159500458_ndo_br_shared31-jpg.webp&w=3840&q=75)


































































































Komentarz (0)