Медицинские новости 1 октября: акт донорства роговиц приносит свет слепым
После пересадки роговицы 65-летняя пациентка из Йенбая вернула себе зрение, положив конец более чем 10 годам слепоты.
74-летняя женщина стала донором роговицы
Это последний случай пересадки роговицы, произошедший 27 сентября, донором стала 74-летняя женщина из Ханоя , которая подарила свет двум слепым людям.
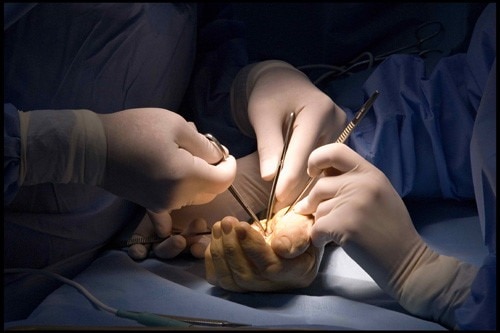 |
| Иллюстрация фото |
Днём 30 сентября, рассказывая о трансплантации роговицы, недавно проведённой в Ханойской глазной больнице №2, доцент, доктор Хоанг Минь Чау, председатель профессионального совета больницы, сообщил, что 25 сентября скончалась г-жа LTHM (проживающая в Хадонге, Ханой). Её сын, врач военного госпиталя №103, позвонил в банк тканей Ханойской глазной больницы №2, чтобы запросить роговицу своей матери. Команда банка тканей немедленно выехала на место, чтобы забрать роговицу.
27 сентября роговица г-жи М. была успешно пересажена в Ханойскую глазную больницу № 2 65-летней пациентке (Ван Чан, Йен Бай). Оставшаяся роговица была направлена в Военный госпиталь № 103 для трансплантации другому пациенту.
Доцент, доктор Хоанг Минь Чау, рассказывая подробнее о процессе забора и трансплантации роговицы, отметил, что после получения роговица донора будет сохранена в специальном растворе, который обеспечит ее стерилизацию и поможет питать ее.
После изучения листа ожидания на трансплантацию у 65-летней женщины из Йенбая были подходящие показатели, и ей немедленно провели пересадку роговицы.
Пациентка страдала дистрофией роговицы. Это тяжёлое наследственное заболевание. Более 10 лет пациентка не могла видеть людей и предметы вокруг. Она всегда мечтала о том, чтобы её глаза были ясными, чтобы она могла видеть своих близких и вернуться к нормальной жизни.
«Из-за дефицита роговиц пациентам по-прежнему приходится напрасно ждать, и их повседневная жизнь становится крайне сложной, когда им приходится полагаться на других. Успешная пересадка роговицы откроет пациентам светлое будущее», — сказал доцент Чау.
Пересадка роговицы заняла около 45 минут, состояние пациента в настоящее время стабильное, результаты весьма обнадеживающие: он может видеть и ходить самостоятельно. Однако это лишь первый результат, и в течение длительного времени потребуется регулярное наблюдение.
По словам доцента Чау, в течение периода наблюдения реципиенту трансплантата роговицы необходимо строго следовать указаниям врача по последующим обследованиям, а также рекомендациям по питанию и образу жизни, например, не заниматься тяжелыми физическими упражнениями, избегать воздействия запыленной среды и ударов по глазам...
Доцент Чау добавил, что Банк тканей (Ханойская глазная больница № 2) был создан в феврале 2024 года и уже выполнил 42 трансплантации роговицы, но это первый случай, когда роговицы были получены из страны. Остальные роговицы импортируются из международных банков тканей (роговицы).
Во Вьетнаме трансплантация роговицы проводится с 2007 года. На сегодняшний день более 3000 человек получили трансплантацию роговицы, из которых более 50% были получены от доноров из числа местного населения, в основном в провинциях Ниньбинь и Намдинь. Наибольшее количество операций пришлось на 2020 год — 169 человек получили трансплантацию.
На сегодняшний день более чем в 20 провинциях и городах люди стали донорами роговицы после смерти. Однако число людей, потерявших зрение из-за заболеваний роговицы, очень велико – более 30 000 человек, а число трансплантаций крайне мало. Среди пациентов, ожидающих пересадки роговицы, большинство составляют люди в возрасте от 30 до 60 лет, включая детей.
Забор роговицы производится только после смерти донора. Лучшее время для забора роговицы — в течение 6–8 часов после смерти донора.
Донорство роговиц после смерти — благородный поступок, приносящий жизнь и свет многим другим.
Инфекционный контроль улучшает качество медицинского обследования и лечения
Инфекционный контроль является одним из ключевых факторов повышения качества медицинских услуг, защиты здоровья населения и обеспечения безопасности пациентов и работников здравоохранения.
В условиях роста числа эпидемий, таких как корь, лихорадка денге, пузырчатка полости рта и конечностей, коклюш..., число которых растет в провинциях и городах по всей стране, если хотя бы одно медицинское учреждение не будет эффективно осуществлять контроль за инфекциями, болезнь будет распространяться, а пациенты будут сталкиваться с риском возникновения еще одной болезни.
Вентиляторно-ассоциированная пневмония (ИВЛ) — одна из четырёх наиболее распространённых инфекций на сегодняшний день. Во Вьетнаме ИВЛ-ассоциированная пневмония имеет самый высокий уровень заболеваемости по сравнению с другими инфекциями.
Частота возникновения вентиляторно-ассоциированной пневмонии варьируется в зависимости от размера больницы, но оценивается от 10 до 20%. Многочисленные исследования показали, что последствиями вентиляторно-ассоциированной пневмонии являются увеличение продолжительности пребывания в больнице, увеличение использования антибиотиков и расходов на лечение, а также повышение риска смерти пациентов.
Доцент, доктор Ле Тхи Ань Тху, президент Вьетнамской ассоциации по контролю инфекций, отметила, что во время недавней вспышки COVID-19 были пациенты, которые умерли не только от вируса SARS-CoV-2, но и от пневмонии, связанной с аппаратом искусственной вентиляции легких.
Эта инфекция вызывает вторичное инфицирование другими бактериями в больнице, что приводит к переходу состояния пациента из лёгкого в тяжёлое. Поэтому в условиях текущей эпидемии кори в Хошимине профилактика и контроль перекрёстного инфицирования в больнице крайне важны.
Как и COVID-19, корь также передаётся воздушно-капельным путём. Если медицинские учреждения не будут должным образом обеспечивать инфекционный контроль, это приведёт к крайне опасным последствиям.
Кроме того, если руки медицинского персонала не обрабатываются должным образом, они также могут стать источником передачи внутрибольничных инфекций.
Столкнувшись с реальностью того, что внутрибольничные инфекции влекут за собой многочисленные последствия для пациентов и системы здравоохранения, руководители больниц в последнее время вкладывают ресурсы в инфекционный контроль.
Одним из простых, действенных и экономичных решений для эффективного контроля инфекций является правильная гигиена рук. По словам заместителя министра здравоохранения Нгуен Тхи Льен Хыонг, правильная гигиена рук может предотвратить почти 50% внутрибольничных инфекций.
Всемирная организация здравоохранения (ВОЗ) рекомендует, чтобы гигиена рук была важной мерой для снижения риска заражения COVID-19, оспой обезьян, корью, ящуром, коклюшем, диареей, гриппом и т. д.
ВОЗ также предписывает 5 случаев, когда необходимо проводить гигиену рук при каждом сеансе ухода за пациентом, в том числе: перед контактом с пациентом, перед выполнением стерильных процедур, после контакта с выделениями пациента, после контакта с пациентом и после контакта с предметами вокруг пациента.
В целях минимизации риска перекрестного заражения и вспышек кори, коклюша и т.д. в лечебно-профилактических учреждениях Министерство здравоохранения рекомендует управлениям здравоохранения провинций и городов поручить больницам эффективно принимать пациентов, обеспечивать своевременное лечение и минимизировать случаи тяжелых заболеваний и смерти.
В частности, учреждениям по обследованию и лечению следует усилить мероприятия по скринингу, раннему выявлению и своевременной изоляции инфицированных или подозреваемых случаев; лицам с легкой формой заболевания без осложнений можно поручить изоляцию и лечение на дому или в медицинских пунктах.
Новые направления в лечении метастатического рака толстой кишки
По результатам исследования FRESCO-2 2023 года было показано, что фрукинтиниб эффективен в продлении жизни пациентов с рефрактерным метастатическим колоректальным раком.
Информация предоставлена доктором Эдвардом А. Фамом, заместителем директора Стэнфордского института микробиологии и эпидемиологии на Научной конференции 2024 года Системы больниц общего профиля Таманя.
Исследование FRESCO-2 проводилось в 124 больницах и онкологических центрах 14 стран с участием пациентов в возрасте 18 лет и старше с метастатической колоректальной карциномой, рефрактерной к предшествующей терапии.
По данным исследования, медианное время выживания пациентов, принимавших участие в исследовании и получавших фруквинтиниб, составило 7,4 месяца, что почти вдвое больше, чем 4,8 месяца в группе плацебо.
Фруквинтиниб — это препарат, замедляющий, уменьшающий или останавливающий рост кровеносных сосудов, снабжающих кровью некоторые опухоли. Первоначальное исследование FRESCO, проведённое в 2017 году с участием 416 пациентов в Китае, также показало схожие результаты. Этот результат служит позитивным сигналом для разработки и применения специфических препаратов для лечения метастатического колоректального рака.
По данным Gobocan 2022, колоректальный рак занимает 4-е место среди наиболее распространённых видов рака во Вьетнаме: зарегистрировано почти 17 000 новых случаев, что превышает данные Globocan 2020. Доктор Эдвард А. Фам в отчёте отметил, что колоректальный рак, как правило, встречается у более молодых людей. «Хотя уровень заболеваемости всё ещё низок, число молодых людей моложе 50 лет, больных колоректальным раком, как правило, удваивается».
Таким образом, согласно обновленным рекомендациям Американского колледжа гастроэнтерологии за 2021 год, возраст начала скрининга колоректального рака следует снизить с 50 до 45 лет.
Метастатический колоректальный рак остаётся серьёзной медицинской проблемой из-за быстрого прогрессирования, лекарственной устойчивости и сложности лечения. Пятилетняя выживаемость составляет всего около 14%.
По словам доктора Эдварда, за последние 20 лет лечение колоректального рака достигло значительных успехов. До 2000 года заболевание лечили преимущественно химиотерапией, эффективность которой была невысокой, а продолжительность жизни пациентов составляла около года.
С 2000 по 2010 год сочетание таргетной терапии и химиотерапии улучшило выживаемость примерно на 2 года.
С 2010 по 2020 год появилась иммунотерапия в сочетании с таргетной терапией и химиотерапией, продолжительность жизни больных колоректальным раком составила 3 года.
При лечении рака прямой кишки неоадъювантная лучевая терапия уменьшает размер опухоли, повышает частоту сохранения сфинктера в группе с опухолями нижней части прямой кишки до 65% и снижает частоту местных рецидивов. Подтверждено, что лапароскопическая резекция прямой кишки является безопасным и эффективным методом лечения рака прямой кишки. В сочетании с длительной предоперационной лучевой терапией эффективно снижается стадия заболевания.
Рассказывая о методах лечения колоректального рака, доктор Ву Хыу Кхием, заведующий отделением онкологии больницы общего профиля Тамань в Ханое, отметил, что во Вьетнаме внедряется мультимодальное лечение с применением методов хирургии, лучевой терапии, химиотерапии, таргетной терапии и иммунотерапии, аналогичных применяемым в мире.
Лечение назначается с учётом стадии заболевания, локализации опухоли, патологического процесса, результатов анализа на генные мутации и иммунного ответа. На ранних стадиях обычно показано хирургическое вмешательство, за которым следуют химиотерапия, таргетная терапия и иммунотерапия. На поздних стадиях современные схемы лечения включают химиотерапию, таргетную терапию и иммунотерапию.






![[Фото] Газета «Нхан Дан» запускает «Отечество в сердце: фильм-концерт»](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/16/1760622132545_thiet-ke-chua-co-ten-36-png.webp)



























![[Фото] Генеральный секретарь То Лам принимает участие в 18-м съезде партии в Ханое, 2025-2030 гг.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/16/1760581023342_cover-0367-jpg.webp)









![[Видео] TripAdvisor отмечает многие известные достопримечательности Ниньбиня](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/10/16/1760574721908_vinh-danh-ninh-binh-7368-jpg.webp)




































































Комментарий (0)