Основные причины почечной недостаточности
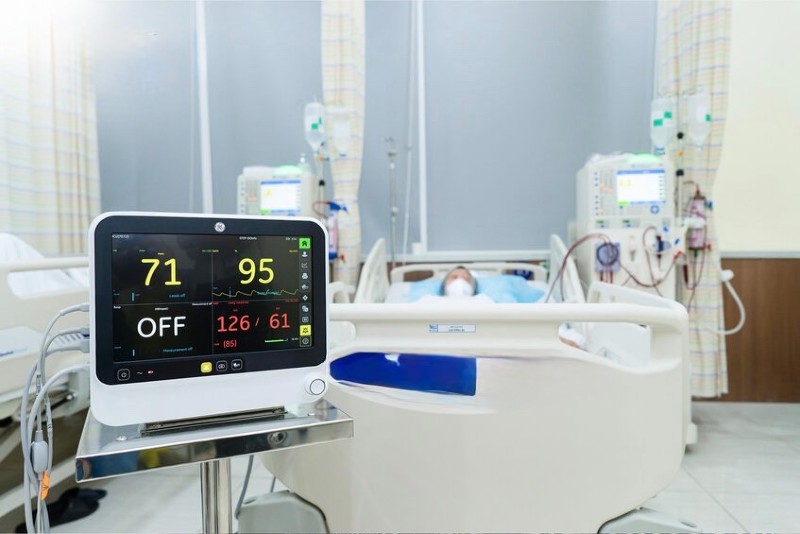
Г-н Л., 53 года, начал регулярный диализ после инсульта полгода назад, и ему поставили диагноз терминальной стадии хронической почечной недостаточности. В течение более чем месяца лечения в больнице недалеко от дома его жизнь, казалось, была неразрывно связана с аппаратом диализа.
Одной из основных причин роста заболеваемости почек, особенно среди молодежи, является нездоровый образ жизни, такой как употребление соленой пищи, фастфуда, поздний ложный сон, отсутствие физических упражнений, а также злоупотребление алкоголем и табаком. |
Однако, когда он пришёл в больницу, чтобы зарегистрироваться для дальнейшего лечения, врачи обнаружили, что г-н Л. всё ещё может мочиться, что является признаком того, что его почки не полностью утратили функцию. Это была редкая возможность помочь пациентам избежать пожизненной зависимости от диализа.
По словам доктора CKI До Тхи Ханга, заведующего отделением нефрологии и диализа, который лечит г-на Л., если еще есть хоть проблеск надежды, команда врачей готова бороться с пациентом, чтобы отсрочить или даже полностью исключить необходимость диализа, поскольку как только пациент попадает на цикл диализа, его жизнь будет связана с больницей, а финансовое бремя немаленькое.
Случай г-на Л. довольно сложный и сопровождается рядом фоновых заболеваний, таких как длительная гипертония, диабет 2 типа, дислипидемия, повышенный уровень мочевой кислоты, ишемическая болезнь сердца... Все это факторы высокого риска, которые вызывают дальнейшее повреждение почек.
Столкнувшись с этой ситуацией, врачи разработали индивидуальную схему лечения, сочетающую применение препаратов для контроля уровня сахара в крови, артериального давления, липидов в крови, антикоагулянтов и мер сердечно-сосудистой защиты.
Целью лечения является поддержание артериального давления на уровне ниже 140/90 мм рт. ст., HbA1c ниже 7% и ЛПНП-Х ниже 1,8 ммоль/л — оптимальных пороговых значений для предотвращения осложнений, особенно второго инсульта, который может потребовать немедленного диализа.
Помимо лечения, г-н Л. также строго соблюдает разумную диету: потребляет меньше белка, ограничивает потребление соли, рыбного и соевого соусов, жирной пищи, органов животных и красного мяса. Он полностью отказывается от обезболивающих, не употребляет алкоголь, не курит и полностью отказывается от функциональных продуктов неизвестного происхождения.
После 3 месяцев лечения и строгого соблюдения режима СКФ г-на Л. увеличилась с 24 до 31 мл/мин/1,73 м², что означает, что его терминальная стадия хронической почечной недостаточности достигла уровня 3, что достаточно для того, чтобы не нуждаться в продолжении диализа.
Это большой успех в лечении хронической болезни почек, когда пациенты освобождаются от необходимости пожизненно быть подключенными к аппаратам.
По словам доктора Ханга, г-н Л. страдал от острой почечной недостаточности в дополнение к хронической почечной недостаточности после инсульта, но, к счастью, ему было оказано своевременное лечение в «золотой период», когда его почки еще могли выполнять некоторые функции.
Тесное взаимодействие врачей и пациентов помогло значительно улучшить функцию почек, предоставив возможность жить здоровой жизнью без диализа.
Рассказывая о своем пути лечения, г-н Л. сказал, что до того, как заболел, он был фрилансером и часто сотрудничал с иностранными партнерами, поэтому питался нерегулярно, часто ел фастфуд, поздно ложился спать, ходил на вечеринки, употреблял алкоголь и курил.
После инсульта, и особенно после того, как врач посоветовал ему избежать диализа, если он будет следовать назначенному лечению, он был полон решимости полностью изменить свой образ жизни. Он бросил пить и курить, перешёл на научное питание и строго следовал рекомендациям врача, благодаря чему его здоровье значительно улучшилось, а функция почек улучшалась с каждым днём.
В настоящее время во Вьетнаме насчитывается более 10 миллионов человек с хронической болезнью почек, что составляет около 12,8% взрослого населения. Ежегодно регистрируется около 8000 новых случаев.
По словам доктора Ханга, одной из основных причин роста заболеваемости почек, особенно среди молодых людей, является нездоровый образ жизни, такой как употребление соленой пищи, фастфуда, поздний ложе, отсутствие физических упражнений, а также злоупотребление алкоголем и табаком.
Врачи рекомендуют людям уже сегодня изменить свой образ жизни: питаться умеренно, увеличить количество зеленых овощей и фруктов, сократить потребление соли, отказаться от алкоголя и табака, высыпаться, снизить уровень стресса, а также регулярно проходить медицинские осмотры каждые 6–12 месяцев, чтобы обнаружить ранние признаки поражения почек и своевременно начать лечение.
Признаки заболевания желчного пузыря, которые нельзя игнорировать
Господин Т., 40 лет, был госпитализирован в отделение неотложной помощи больницы Тамань в городе Хошимин с сильными болями в эпигастральной области, сопровождавшимися рвотой и ознобом по всему телу.
Результаты УЗИ брюшной полости выявили два крупных камня в желчном пузыре: один размером 2,5 см и один почти 1 см, а также желчный осадок и холестериновые бляшки, прилипшие к стенке желчного пузыря.
Врачи установили, что крупный камень закупорил желчный проток, что привело к блокировке оттока желчи и повышению давления в желчном пузыре. Это и стало причиной острой желчной колики, которую испытывала пациентка.
Доктор Фам Конг Кхань, заведующий отделением гепатобилиарной и панкреатической хирургии Центра эндоскопии и эндоскопической хирургии больницы общего профиля Тамань в городе Хошимин, сказал, что камни размером более 2 см встречаются редко и имеют высокий риск возникновения опасных осложнений, включая рак желчного пузыря, если их не лечить в течение длительного времени.
Кроме того, в некоторых случаях крупные камни могут вызывать кишечную непроходимость, попадая в пищеварительный тракт и блокируя тонкую кишку. В случае г-на Т. врачи назначили немедленную лапароскопическую холецистэктомию для устранения непроходимости и предотвращения серьёзных осложнений.
Операция была проведена с использованием современной 3D/4K-эндоскопической системы. Врач рассек треугольник печени и желчного пузыря, пережал и прижег пузырную артерию, перерезал пузырный проток и отделил желчный пузырь от печени.
Желчный пузырь был удалён вместе с двумя жёлтыми камнями, один размером 25 мм, а другой – 8 мм. После операции г-н Тхань быстро поправился, уже через день смог есть лёгкую пищу и ходить, а через два дня лечения был благополучно выписан.
До госпитализации г-н Тхань долгое время испытывал тупую боль над пупком, но, приняв её за боль в животе, купил лекарство, не обращаясь к врачу. Только когда боль стала невыносимой, семья отвезла его в отделение неотложной помощи.
По словам доктора Фам Конг Кханя, камни в желчном пузыре — довольно распространенное заболевание, поражающее около 8–10 % населения, особенно людей, ведущих малоподвижный образ жизни, употребляющих в пищу большое количество насыщенных жиров, имеющих избыточный вес, ожирение или слишком быстро теряющих вес.
Желчные камни образуются из-за дисбаланса состава желчи, особенно избытка холестерина или билирубина. Жёлчные камни г-на Т. — это холестериновые камни, наиболее распространённый тип желчных камней, которые образуются, когда холестерин в желчи не растворяется полностью, что приводит к выпадению осадка.
Опасность заключается в том, что процесс образования желчных камней часто протекает бессимптомно, без явных симптомов. Многие случаи обнаруживаются случайно при ультразвуковом исследовании (УЗИ) во время общих медицинских осмотров, УЗИ во время беременности или других методов визуализации, таких как КТ или МРТ.
Если желчные камни не вызывают симптомов, пациенту может быть рекомендовано периодическое наблюдение. Однако, если камни вызывают симптомы, блокируют отток желчи или представляют высокий риск, например, мелкие камни размером 3–5 мм, которые могут легко попасть в желчные протоки, необходима операция на желчном пузыре.
Чтобы предотвратить риск образования желчных камней, доктор Кхань рекомендует вести здоровый образ жизни, употребляя в пищу много зеленых овощей, фруктов, цельнозерновых продуктов, дополняя рацион ненасыщенными жирами из рыбьего жира или растительного масла, ограничивая употребление продуктов с высоким содержанием насыщенных жиров и фастфуда, а также занимаясь спортом не менее 30 минут в день.
Категорически избегайте методов быстрого похудения, голодания или несбалансированного питания. Кроме того, регулярные медицинские осмотры играют важную роль в раннем выявлении и своевременном лечении заболеваний желчного пузыря, особенно у людей из группы высокого риска.
Насколько опасен неонатальный гепатит?
Малышку Ан, которой исполнилось 6 недель, семья отвезла в больницу из-за продолжительной послеродовой желтухи. Ранее врач в медицинском учреждении поставил ребёнку диагноз «физиологическая желтуха». Однако цвет кожи ребёнка становился всё темнее, что заставило семью забеспокоиться и отправить её в больницу на повторное обследование.
Здесь доктор Фан Тхи Туонг Ван, непосредственно лечившая ребёнка, назначила ребёнку анализ крови. Результаты показали, что индекс прямого билирубина, отражающий количество желчи в крови, повысился до 40% (при нормальном уровне ниже 20%), что указывало на то, что у ребёнка желтуха, вызванная холестазом, а не просто физиологическая.
Врач немедленно назначил УЗИ, чтобы исключить билиарную атрезию – наиболее серьёзную и распространённую хирургическую причину холестаза у новорождённых. Это состояние, при котором внепечёночные желчные протоки сужены и закупорены. Если не провести операцию своевременно в «золотой период» (до 6–8 недель), это может привести к циррозу и необходимости трансплантации печени в будущем.
Чтобы точно определить причину, врач назначил Аню пробный курс лечения на неделю. В течение этого времени семья внимательно следила за цветом кожи, мочой и стулом ребёнка и ежедневно записывала его состояние, следуя инструкции.
Через неделю, при повторном осмотре 11 июля, врач отметил, что ребёнок хорошо отреагировал на лечение: желтуха заметно уменьшилась, а уровень печёночных ферментов и билирубина значительно снизился. Ребёнку поставили диагноз неонатального гепатита, вызванного вирусом или инфекцией, которая снижает способность печени вырабатывать желчь, вызывая холестаз.
Ребёнок продолжал получать медикаментозное лечение для восстановления функции печени и предотвращения осложнений. Однако доктор Ван подчеркнул необходимость тщательного наблюдения в течение длительного периода от 6 до 12 месяцев, поскольку существует риск рецидива или ухудшения состояния при повторном повышении уровня билирубина.
Неонатальный гепатит — лишь одна из многих причин холестатической желтухи у младенцев. Отсутствие ответа на медикаментозное лечение может быть связано с наследственными метаболическими нарушениями, такими как галактоземия, синдром Алажилля и синдром ARC.
По словам врачей, это редкие, но опасные заболевания, часто сопровождающиеся множеством системных симптомов и требующие углубленного обследования и комплексного лечения с целью контроля симптомов и продления жизни.
С точки зрения механизма развития холестатическая желтуха возникает при нарушении оттока желчи из печени в кишечник. В норме после распада эритроцитов образуется непрямой билирубин, который печень преобразует в прямой билирубин и затем направляет в желчь для выведения через кишечник.
При нарушении оттока желчи прямой билирубин не может покинуть печень и всасывается обратно в кровь, вызывая тёмно-жёлтый оттенок кожи и глаз ребёнка. Поскольку начальные симптомы похожи на физиологическую желтуху, многие родители склонны к субъективным выводам, что приводит к задержке диагностики и лечения, упуская «золотое время» для эффективного лечения.
Помимо желтухи и пожелтения глаз, у детей с холестазом могут наблюдаться светлый стул (серовато-белый, как глина), тёмная моча, напоминающая тёмное пиво, сопровождающаяся зудом, большим животом, увеличенной печенью, медленным набором веса и недоеданием. При отсутствии своевременной диагностики и лечения длительный холестаз может привести к необратимому повреждению печени, что может привести к циррозу, печёночной недостаточности и даже смерти.
Кроме того, поскольку желчь играет важную роль в усвоении жиров и жирорастворимых витаминов, дети с холестазом часто страдают от тяжелого недоедания.
Доктор Ван рекомендует: если у ребенка проявляются признаки желтухи, которые сохраняются более 4 недель после рождения (для детей, получающих смесь) или 6 недель (для детей, находящихся исключительно на грудном вскармливании), даже если ребенок по-прежнему хорошо ест и пьет, это является ненормальным признаком и его следует немедленно показать специалисту.
Своевременное вмешательство поможет точно диагностировать причину, назначить правильное лечение и защитить печень ребенка с первых дней жизни.
Source: https://baodautu.vn/tin-moi-y-te-ngay-147-thay-doi-loi-song-de-giam-ty-le-mac-suy-than-d329874.html






























![[Фото] Председатель Национальной ассамблеи Тран Тхань Ман посещает вьетнамскую героическую мать Та Тхи Тран](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/7/20/765c0bd057dd44ad83ab89fe0255b783)


































































Комментарий (0)