8月2日、バクマイ病院小児科センターは、ハノイのフースエンにある農業病院から搬送された、挿管が必要で人工呼吸器を必要とし、呼吸不全、溺水、急性肺水腫の症状を持つ子供(男児、10歳)を受け入れた。
患者の姉(11歳)は次のように回想しました。「8月2日、兄弟たちが遊んでいる最中に、弟(10歳)が足を滑らせて池に落ちてしまいました。泳げる2人の兄姉がすぐに池に飛び込み、妹を見つけて引き上げました。」
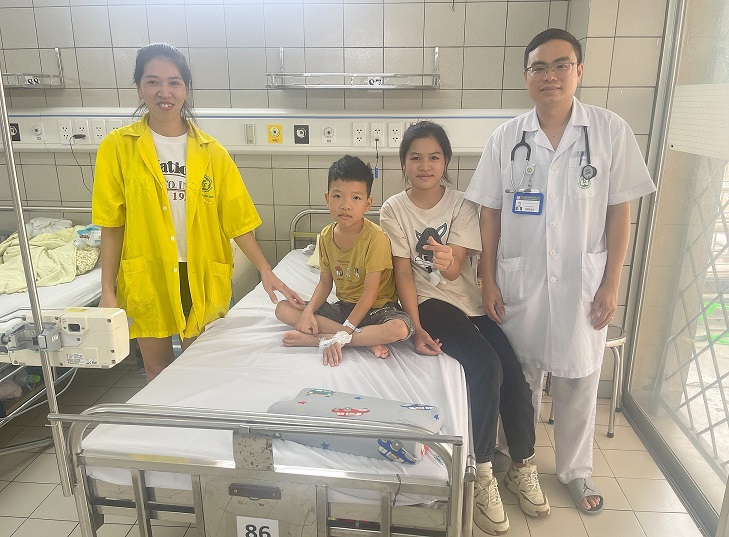
姉の適切な応急処置のおかげで、子供は後遺症を残さずに救われた(写真提供:バクマイ病院)。
お子さんが溺れてから救助されるまで、約2分しか経っていませんでした。救助された時、お子さんは意識を失い、顔色も悪く、ぐったりとしていました。そこで、私(患者さんの妹)はお子さんの胸に耳を当て、心臓の音を聞きました。心臓はまだ動いていましたが、弱々しく、鼻に触れると、呼吸が非常に弱々しいのを感じました。
学校で教わった溺者への応急処置の知識とテレビで見たものをもとに、人工呼吸と胸骨圧迫を施したところ、少し水が出てくるのを確認しました。
心臓を二度押した後、彼女は「助けて(でもとても優しく)」と言ったので、私は押し続けると、彼女は目を大きく見開いて私を見つめました。私が心臓を押しながら心肺蘇生をしている間、彼女は皆に助けを呼ぶように言いました。
バクマイ病院小児科センターのグエン・ヒュー・ヒエウ理学博士は次のように述べた。「患者の医療記録を調べると、農業病院に入院した時、患者は意識があり、わずかに紫色で、急性肺水腫を患っていたため酸素と利尿剤が投与されていたことがわかった。」
約3~4時間後、患者は呼吸困難に陥り、高熱が出て、血中酸素濃度が80~85%程度まで低下しました。
患者は挿管され、溺死から6時間後にバクマイ病院小児センターに搬送された。
患者は気管内挿管を施され、SPO2は94%に維持され、気管内挿管を通してピンク色の泡の逆流があり、肺の換気が不良な状態で入院しました。
ベッドサイドのX線検査では、明らかな肺炎と肺水腫が認められました。鎮静剤を投与し、人工呼吸器を装着しました。
約1日後、患者の容態は改善し、人工呼吸器指数は低下し、血中酸素濃度も良好となったため、人工呼吸器は取り外されました。
ヒュー医師は次のように強調した。「幸いなことに、患者の最初の緊急治療は、溺れている人を救助する際に学校やテレビで学んだ知識と技術を使った、非常に適切なものでした。」
患者が救出された時、チアノーゼを呈しており、心臓はまだ動いていたものの弱っており、自発呼吸もできませんでした。姉はすぐに心肺蘇生と胸骨圧迫を行い、大人に助けを求めました。
そして、2、3回のCPRを実施した後、患者は意識が回復し、診療室に運ばれました。
患者に適切な応急処置が施されない場合、約 5 分後に患者の呼吸が停止したり、心停止を起こして重篤な後遺症や死亡につながる可能性があります。
溺れている人への正しい応急処置の手順: ステップ 1: 現場を評価し、患者を治療する前に現場が安全でなければなりません (現場が安全でない場合、私たち自身が被害者になります。泳ぎ方がわからない場合は、患者を救助するための道具を見つけて助けを呼ぶ必要があります)。
ステップ 2: 患者を救うには、患者の気道、心臓、肺を評価する必要があります。
患者の鼻、口、胸を圧迫して呼吸しているかどうかを確認し、心拍があるかどうかを聞いてください。
患者の呼吸が止まったり、心停止したり、チアノーゼ状態になったりした場合は、直ちに胸骨圧迫と口対口人工呼吸を行ってください。
外部評価では、胸骨圧迫と口対口蘇生を 30/2 (胸骨圧迫 30 回、口対口蘇生 2 回) の比率で実施できます。
約 4 ~ 5 回繰り返した後、患者さんが呼吸できているか、心臓があるかを再評価します。
そうでない場合は、助けが到着するまで CPR を続けます。
患者に応急処置を施すときは、気道への逆流を防ぐために患者を硬い表面の上に横向きに寝かせ、気道を確保するために患者の首を後ろに傾けます。
まずは現場での応急処置を確実に行い、容態が安定したら患者を搬送します。
患者が呼吸停止または心停止に陥り、すぐに搬送された場合、患者は確実に多くの後遺症を残したり、死亡したりします。
[広告2]
ソース


































































































コメント (0)