สาเหตุหลักของภาวะไตวาย
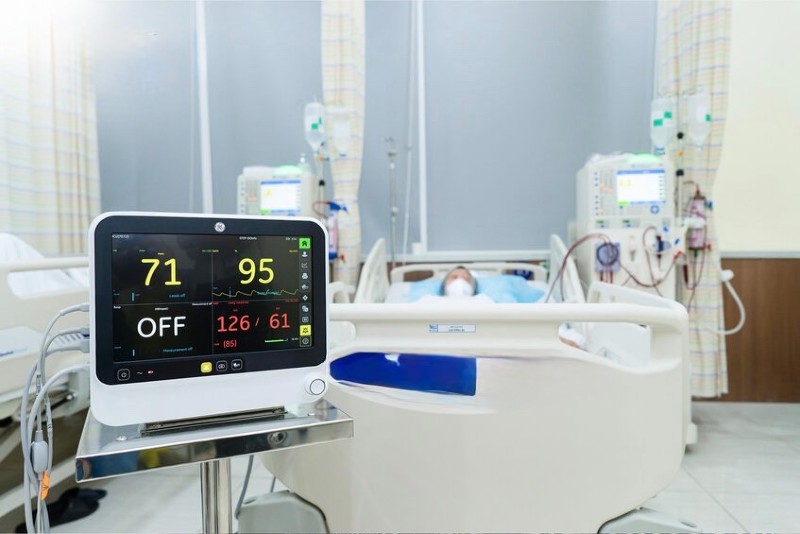
คุณแอล อายุ 53 ปี เริ่มการฟอกไตตามปกติหลังจากเกิดโรคหลอดเลือดสมองเมื่อครึ่งปีที่แล้ว และได้รับการวินิจฉัยว่าเป็นไตวายเรื้อรังระยะสุดท้าย ระหว่างการรักษาที่โรงพยาบาลใกล้บ้านนานกว่าหนึ่งเดือน ชีวิตของเขาดูเหมือนจะผูกพันอยู่กับเครื่องฟอกไต
สาเหตุหลักประการหนึ่งของอัตราการเกิดโรคไตที่เพิ่มขึ้น โดยเฉพาะในกลุ่มคนหนุ่มสาว ก็คือ การใช้ชีวิตที่ไม่ดีต่อสุขภาพ เช่น การรับประทานอาหารรสเค็ม การรับประทานอาหารจานด่วน การนอนดึก การขาดการออกกำลังกาย และการดื่มแอลกอฮอล์และสูบบุหรี่มากเกินไป |
อย่างไรก็ตาม เมื่อเขามาถึงโรงพยาบาลเพื่อลงทะเบียนรับการรักษาเพิ่มเติม แพทย์พบว่านายแอล. ยังคงสามารถปัสสาวะได้ ซึ่งเป็นสัญญาณบ่งชี้ว่าไตของเขายังไม่สูญเสียการทำงานอย่างสมบูรณ์ นี่เป็นโอกาสอันหาได้ยากที่จะช่วยให้ผู้ป่วยหลุดพ้นจากการพึ่งพาการฟอกไตตลอดชีวิต
ตามที่ นพ.ซีเคไอ โด ทิ ฮัง หัวหน้าหน่วยไต-ไตเทียม ผู้รักษา นายแพทย์แอล กล่าวไว้ว่า หากยังมีความหวังอยู่บ้าง ทีมแพทย์ก็พร้อมที่จะสู้ไปพร้อมกับคนไข้ เพื่อชะลอหรือแม้กระทั่งยกเลิกความจำเป็นในการฟอกไตไปเลย เพราะเมื่อคนไข้เข้าสู่วงจรการฟอกไต ชีวิตของพวกเขาจะต้องผูกติดกับโรงพยาบาล และภาระทางการเงินก็ไม่น้อยเลย
กรณีของนายแอลมีความซับซ้อนพอสมควร มีโรคประจำตัวหลายอย่าง เช่น ความดันโลหิตสูงเรื้อรัง เบาหวานชนิดที่ 2 ไขมันในเลือดสูง กรดยูริกสูง โรคหัวใจขาดเลือด... ซึ่งล้วนเป็นปัจจัยเสี่ยงสูงที่ทำให้ไตได้รับความเสียหายเพิ่มมากขึ้น
เมื่อเผชิญกับสถานการณ์เช่นนี้ แพทย์ได้พัฒนาระบบการรักษาเฉพาะบุคคล โดยรวมการใช้ยาเพื่อควบคุมระดับน้ำตาลในเลือด ความดันโลหิต ไขมันในเลือด ยาต้านการแข็งตัวของเลือด และมาตรการปกป้องระบบหัวใจและหลอดเลือด
เป้าหมายการรักษาคือการควบคุมความดันโลหิตให้ต่ำกว่า 140/90 mmHg, HbA1c ต่ำกว่า 7% และ LDL-C ต่ำกว่า 1.8 mmol/L ซึ่งเป็นเกณฑ์ที่เหมาะสมในการป้องกันภาวะแทรกซ้อน โดยเฉพาะโรคหลอดเลือดสมองตีบเป็นครั้งที่สอง ซึ่งอาจต้องฟอกไตทันที
นอกจากการรักษาพยาบาลแล้ว คุณแอลยังปฏิบัติตามหลักโภชนาการอย่างเคร่งครัด ได้แก่ การรับประทานโปรตีนให้น้อยลง จำกัดเกลือ น้ำปลา ซีอิ๊ว อาหารมัน เครื่องในสัตว์ และเนื้อแดง เขาไม่ใช้ยาแก้ปวดอย่างเด็ดขาด ไม่ดื่มแอลกอฮอล์ ไม่สูบบุหรี่ และหลีกเลี่ยงอาหารเพื่อสุขภาพที่ไม่ทราบแหล่งที่มาโดยสิ้นเชิง
หลังจากรับการรักษาและปฏิบัติตามแผนการรักษาอย่างเคร่งครัดเป็นเวลา 3 เดือน eGFR ของนาย L ก็เพิ่มขึ้นจาก 24 เป็น 31 มล./นาที/1.73 ตร.ม. ซึ่งหมายความว่าภาวะไตวายเรื้อรังระยะสุดท้ายของเขาได้ลุกลามไปถึงระดับ 3 ซึ่งเพียงพอที่จะไม่ต้องฟอกไตอีกต่อไป
ถือเป็นความสำเร็จอย่างยิ่งในการรักษาโรคไตเรื้อรัง เมื่อผู้ป่วยไม่ต้องพึ่งเครื่องมือแพทย์ไปตลอดชีวิตอีกต่อไป
ตามที่ดร. แฮง ระบุ นายแอล ป่วยด้วยภาวะไตวายเฉียบพลันร่วมกับภาวะไตวายเรื้อรังหลังจากโรคหลอดเลือดสมอง แต่โชคดีที่ได้รับการรักษาอย่างทันท่วงทีในช่วง "ช่วงเวลาทอง" ที่ไตของเขายังคงทำงานได้อยู่
การประสานงานอย่างใกล้ชิดระหว่างแพทย์และคนไข้ช่วยให้การทำงานของไตดีขึ้นอย่างมาก ส่งผลให้สามารถดำรงชีวิตอย่างมีสุขภาพดีได้โดยไม่ต้องฟอกไต
นายแอลเล่าถึงประสบการณ์การรักษาของเขาว่า ก่อนที่เขาจะป่วย เขาเป็นคนทำงานอิสระและมักทำงานร่วมกับหุ้นส่วนชาวต่างชาติ ดังนั้นเขาจึงกินอาหารไม่สม่ำเสมอ กินอาหารจานด่วน นอนดึก ไปปาร์ตี้ ดื่มแอลกอฮอล์ และสูบบุหรี่
หลังจากเกิดโรคหลอดเลือดสมอง โดยเฉพาะอย่างยิ่งเมื่อแพทย์แนะนำว่าสามารถหลีกเลี่ยงการฟอกไตได้หากปฏิบัติตามการรักษา เขาจึงมุ่งมั่นที่จะเปลี่ยนแปลงวิถีชีวิตอย่างสิ้นเชิง เขาเลิกดื่มเหล้าและสูบบุหรี่ รับประทานอาหาร ตามหลักวิทยาศาสตร์ และปฏิบัติตามคำแนะนำของแพทย์อย่างเคร่งครัด ส่งผลให้สุขภาพของเขาดีขึ้นอย่างเห็นได้ชัด และการทำงานของไตก็ดีขึ้นทุกวัน
ปัจจุบันในเวียดนามมีผู้ป่วยโรคไตเรื้อรังมากกว่า 10 ล้านคน คิดเป็นประมาณ 12.8% ของประชากรผู้ใหญ่ ในแต่ละปีมีผู้ป่วยรายใหม่ประมาณ 8,000 ราย
ตามที่ดร.แฮงค์ กล่าวไว้ หนึ่งในสาเหตุหลักของอัตราการเกิดโรคไตที่เพิ่มขึ้น โดยเฉพาะในกลุ่มคนหนุ่มสาว ก็คือ การใช้ชีวิตที่ไม่ดีต่อสุขภาพ เช่น การรับประทานอาหารรสเค็ม การรับประทานอาหารจานด่วน การนอนดึก การขาดการออกกำลังกาย และการดื่มแอลกอฮอล์และสูบบุหรี่มากเกินไป
แพทย์แนะนำว่าควรปรับเปลี่ยนวิถีชีวิตตั้งแต่วันนี้ รับประทานอาหารให้พอเหมาะ เพิ่มผักใบเขียวและผลไม้ ลดปริมาณเกลือ เลิกเหล้าและบุหรี่ นอนหลับพักผ่อนให้เพียงพอ ลดความเครียด และควรตรวจสุขภาพประจำปีทุก 6-12 เดือน เพื่อตรวจหาสัญญาณเริ่มต้นของโรคไตและรักษาอย่างทันท่วงที
สัญญาณโรคถุงน้ำดีที่ไม่ควรมองข้าม
นายเถิร อายุ 40 ปี เข้ารับการรักษาในห้องฉุกเฉินที่โรงพยาบาลทัมอันห์ นครโฮจิมินห์ ด้วยอาการปวดท้องอย่างรุนแรงบริเวณเหนือลิ้นปี่ ร่วมกับอาเจียนและหนาวสั่นไปทั้งตัว
ผลการอัลตราซาวนด์ช่องท้องพบนิ่วในถุงน้ำดีขนาดใหญ่ 2 ราย ขนาด 2.5 ซม. และอีกรายขนาดเกือบ 1 ซม. พร้อมด้วยตะกอนน้ำดีและคราบคอเลสเตอรอลเกาะตามผนังถุงน้ำดี
แพทย์ระบุว่านิ่วขนาดใหญ่ไปอุดตันท่อน้ำดี ทำให้การไหลของน้ำดีถูกปิดกั้น และเพิ่มแรงดันในถุงน้ำดี ซึ่งเป็นสาเหตุของอาการปวดเกร็งท่อน้ำดีเฉียบพลันที่ผู้ป่วยกำลังประสบอยู่
นพ.พัม กง ข่านห์ หัวหน้าแผนกตับและทางเดินน้ำดี-ตับอ่อน ศูนย์ส่องกล้องและการผ่าตัดผ่านกล้อง โรงพยาบาลทัมอันห์ นครโฮจิมินห์ กล่าวว่า นิ่วที่มีขนาดใหญ่กว่า 2 ซม. ถือเป็นโรคที่พบได้น้อยและมีความเสี่ยงสูงที่จะเกิดภาวะแทรกซ้อนอันตราย เช่น มะเร็งถุงน้ำดี หากปล่อยทิ้งไว้โดยไม่ได้รับการรักษาเป็นเวลานาน
นอกจากนี้ ในบางกรณี นิ่วขนาดใหญ่อาจทำให้เกิดการอุดตันในลำไส้ได้ หากเคลื่อนตัวเข้าไปในระบบย่อยอาหาร ทำให้เกิดการอุดตันในลำไส้เล็ก ในกรณีของนายธ. แพทย์สั่งให้ผ่าตัดถุงน้ำดีแบบส่องกล้องทันที เพื่อแก้ไขการอุดตันและป้องกันภาวะแทรกซ้อนร้ายแรง
การผ่าตัดนี้ดำเนินการโดยใช้ระบบส่องกล้อง 3 มิติ/4K ที่ทันสมัย แพทย์ได้ผ่าตัดเอาตับและถุงน้ำดีออก 3 มิติ หนีบและจี้หลอดเลือดแดงซีสต์ ตัดท่อซีสต์ และแยกถุงน้ำดีออกจากตับ
ถุงน้ำดีได้รับการผ่าตัดออกพร้อมกับนิ่วสีเหลืองสองก้อน ก้อนหนึ่งขนาด 25 มิลลิเมตร และอีกก้อนขนาด 8 มิลลิเมตร หลังการผ่าตัด คุณถั่นฟื้นตัวอย่างรวดเร็ว สามารถรับประทานอาหารและเดินได้เล็กน้อยภายในหนึ่งวัน และกลับบ้านได้อย่างปลอดภัยหลังจากการรักษาสองวัน
ก่อนเข้าโรงพยาบาล คุณถั่นมีอาการปวดตื้อๆ เหนือสะดือมาเป็นเวลานาน แต่เขาคิดว่าเป็นอาการปวดท้อง จึงซื้อยามากินเองโดยไม่ไปหาหมอ จนกระทั่งอาการปวดรุนแรงขึ้นจนทนไม่ไหว ครอบครัวจึงพาเขาไปห้องฉุกเฉิน
ตามที่ ดร. Pham Cong Khanh กล่าวไว้ โรคนิ่วในถุงน้ำดีเป็นโรคที่พบได้บ่อย โดยมีผลกระทบประมาณ 8-10% ของประชากร โดยเฉพาะในผู้ที่มีวิถีชีวิตที่ไม่ค่อยเคลื่อนไหว รับประทานไขมันอิ่มตัวมาก มีน้ำหนักเกิน อ้วน หรือลดน้ำหนักเร็วเกินไป
นิ่วในถุงน้ำดีเกิดจากความไม่สมดุลขององค์ประกอบของน้ำดี โดยเฉพาะอย่างยิ่งคอเลสเตอรอลหรือบิลิรูบินส่วนเกิน นิ่วในถุงน้ำดีของนายธ. คือนิ่วในถุงน้ำดีจากคอเลสเตอรอล ซึ่งเป็นนิ่วชนิดที่พบบ่อยที่สุด เกิดขึ้นเมื่อคอเลสเตอรอลในน้ำดีละลายไม่หมด ทำให้เกิดการตกตะกอน
อันตรายคือกระบวนการสร้างนิ่วในถุงน้ำดีมักเกิดขึ้นอย่างเงียบๆ โดยไม่มีอาการชัดเจน หลายกรณีถูกค้นพบโดยบังเอิญผ่านอัลตราซาวนด์ระหว่างการตรวจสุขภาพทั่วไป อัลตราซาวนด์การตั้งครรภ์ หรือเทคนิคการถ่ายภาพอื่นๆ เช่น CT หรือ MRI
หากนิ่วในถุงน้ำดีไม่ก่อให้เกิดอาการ ผู้ป่วยอาจได้รับคำแนะนำให้ติดตามอาการเป็นระยะ อย่างไรก็ตาม หากนิ่วทำให้เกิดอาการ ปิดกั้นการไหลของน้ำดี หรือมีความเสี่ยงสูง เช่น นิ่วขนาดเล็ก 3-5 มิลลิเมตร ที่สามารถตกลงไปในท่อน้ำดีได้ง่าย จำเป็นต้องได้รับการผ่าตัดถุงน้ำดี
เพื่อป้องกันความเสี่ยงของนิ่วในถุงน้ำดี ดร.ข่านห์แนะนำให้รักษาการใช้ชีวิตให้มีสุขภาพดีโดยการรับประทานผักใบเขียว ผลไม้ ธัญพืชไม่ขัดสีจำนวนมาก เสริมไขมันไม่อิ่มตัวจากน้ำมันปลาหรือน้ำมันพืช จำกัดอาหารที่มีไขมันอิ่มตัวและอาหารจานด่วนสูง และออกกำลังกายอย่างน้อย 30 นาทีต่อวัน
หลีกเลี่ยงวิธีการลดน้ำหนักแบบเร่งด่วน การอดอาหาร หรือการรับประทานอาหารที่ไม่สมดุลโดยเด็ดขาด นอกจากนี้ การตรวจสุขภาพเป็นประจำยังมีบทบาทสำคัญในการตรวจพบและรักษาโรคถุงน้ำดีได้ตั้งแต่ระยะเริ่มต้น โดยเฉพาะในผู้ที่มีความเสี่ยงสูง
โรคตับอักเสบในทารกแรกเกิดอันตรายแค่ไหน?
ลูกน้อยวัย 6 สัปดาห์ อัน ถูกนำตัวส่งโรงพยาบาลโดยครอบครัว เนื่องจากมีอาการตัวเหลืองเป็นเวลานานหลังคลอด ก่อนหน้านี้ แพทย์ประจำสถาน พยาบาล ได้วินิจฉัยว่าทารกมีภาวะตัวเหลืองทางสรีรวิทยา อย่างไรก็ตาม สีผิวของทารกกลับคล้ำขึ้นเรื่อยๆ ทำให้ครอบครัวเกิดความกังวลและนำตัวเธอส่งโรงพยาบาลเพื่อตรวจซ้ำ
แพทย์หญิงฟาน ถิ ตวง วัน ซึ่งเป็นผู้รักษาทารกโดยตรง ได้สั่งให้ทารกเข้ารับการตรวจเลือด ผลการตรวจพบว่าดัชนีบิลิรูบินโดยตรง ซึ่งแสดงถึงปริมาณน้ำดีในเลือด เพิ่มขึ้นเป็น 40% (ในขณะที่ค่าปกติต่ำกว่า 20%) บ่งชี้ว่าทารกกำลังมีอาการตัวเหลืองจากภาวะน้ำดีคั่ง ไม่ใช่ภาวะตัวเหลืองทางสรีรวิทยาเพียงอย่างเดียว
แพทย์จึงสั่งให้ทำอัลตราซาวนด์ทันทีเพื่อตัดปัญหาภาวะท่อน้ำดีอุดตัน ซึ่งเป็นสาเหตุการผ่าตัดที่ร้ายแรงและพบบ่อยที่สุดของภาวะน้ำดีคั่งในทารกแรกเกิด ภาวะนี้ทำให้ท่อน้ำดีนอกตับตีบและอุดตัน หากไม่ได้รับการผ่าตัดอย่างทันท่วงทีในช่วง “ช่วงเวลาทอง” (ก่อนอายุ 6-8 สัปดาห์) อาจนำไปสู่ภาวะตับแข็งและจำเป็นต้องปลูกถ่ายตับในอนาคต
เพื่อระบุสาเหตุอย่างแม่นยำ แพทย์จึงสั่งยาทดลองให้อันเป็นเวลาหนึ่งสัปดาห์ ในช่วงเวลานี้ ครอบครัวได้ติดตามและบันทึกสีผิว ปัสสาวะ และอุจจาระของทารกอย่างใกล้ชิดทุกวันตามคำแนะนำ
หลังจากผ่านไปหนึ่งสัปดาห์ เมื่อได้รับการตรวจซ้ำในวันที่ 11 กรกฎาคม แพทย์พบว่าทารกตอบสนองต่อยาได้ดี โดยมีอาการตัวเหลืองลดลงอย่างเห็นได้ชัด และระดับเอนไซม์ตับและบิลิรูบินลดลงอย่างมีนัยสำคัญ ทารกได้รับการวินิจฉัยว่าเป็นโรคตับอักเสบในทารกแรกเกิด ซึ่งเกิดจากไวรัสหรือการติดเชื้อที่ทำให้ตับผลิตน้ำดีได้น้อยลง ทำให้เกิดภาวะน้ำดีคั่ง
ทารกยังคงได้รับการรักษาทางการแพทย์เพื่อฟื้นฟูการทำงานของตับและป้องกันภาวะแทรกซ้อน อย่างไรก็ตาม ดร. แวน เน้นย้ำว่าจำเป็นต้องมีการติดตามอย่างใกล้ชิดเป็นระยะเวลานาน 6 ถึง 12 เดือน เนื่องจากโรคมีความเสี่ยงที่จะกลับมาเป็นซ้ำหรือแย่ลงหากระดับบิลิรูบินเพิ่มขึ้นอีกครั้ง
โรคตับอักเสบในทารกแรกเกิดเป็นเพียงหนึ่งในหลายสาเหตุของภาวะดีซ่านคั่งน้ำดีในทารก การไม่ตอบสนองต่อการรักษาทางการแพทย์อาจเกี่ยวข้องกับความผิดปกติทางเมตาบอลิซึมที่ถ่ายทอดทางพันธุกรรม เช่น กาแล็กโทซีเมีย กลุ่มอาการอะลาจิลล์ และกลุ่มอาการอาร์ค
ตามที่แพทย์กล่าวไว้ โรคเหล่านี้เป็นโรคที่หายากแต่เป็นอันตราย มักมาพร้อมกับอาการระบบต่างๆ มากมาย และต้องได้รับการทดสอบอย่างละเอียดและการรักษาที่ซับซ้อนเพื่อควบคุมอาการและยืดชีวิตให้ยาวนานขึ้น
ในทางกลไก โรคดีซ่านจากภาวะน้ำดีคั่งค้าง (cholestatic jaundice) เกิดขึ้นเมื่อการไหลเวียนของน้ำดีจากตับไปยังลำไส้ถูกขัดขวาง โดยปกติแล้ว หลังจากเม็ดเลือดแดงถูกทำลาย จะมีการสร้างบิลิรูบินทางอ้อม ซึ่งตับจะทำหน้าที่เปลี่ยนบิลิรูบินให้เป็นบิลิรูบินโดยตรง แล้วส่งไปยังน้ำดีเพื่อขับออกทางลำไส้
หากการไหลเวียนของน้ำดีถูกขัดขวาง บิลิรูบินจะไม่สามารถออกจากตับได้โดยตรงและจะถูกดูดซึมกลับเข้าสู่กระแสเลือด ทำให้ผิวหนังและดวงตาของทารกเปลี่ยนเป็นสีเหลืองเข้ม เนื่องจากอาการเริ่มแรกคล้ายกับภาวะตัวเหลืองทางสรีรวิทยา พ่อแม่หลายคนจึงมักตัดสินใจเองได้ง่าย ทำให้การวินิจฉัยและการรักษาล่าช้า ทำให้เสีย "ช่วงเวลาทอง" ของการรักษาอย่างมีประสิทธิภาพ
นอกจากอาการตัวเหลืองและตาเหลืองแล้ว เด็กที่เป็นโรคน้ำดีคั่งน้ำดีอาจมีอุจจาระสีซีด (สีขาวอมเทาคล้ายดินเหนียว) ปัสสาวะสีเข้มคล้ายเบียร์ดำ มีอาการคัน ท้องอืด ตับโต น้ำหนักขึ้นช้า และขาดสารอาหาร หากไม่ได้รับการตรวจพบและรักษาอย่างทันท่วงที ภาวะน้ำดีคั่งน้ำดีเป็นเวลานานจะทำให้ตับเสียหายอย่างถาวร นำไปสู่ภาวะตับแข็ง ตับวาย และอาจถึงขั้นเสียชีวิต
นอกจากนี้ เนื่องจากน้ำดีมีบทบาทสำคัญในการดูดซึมไขมันและวิตามินที่ละลายในไขมัน เด็กที่เป็นโรคน้ำดีคั่งจึงมักประสบภาวะทุพโภชนาการรุนแรง
คุณหมอแวนแนะนำว่าหากทารกแสดงอาการตัวเหลืองนานกว่า 4 สัปดาห์หลังคลอด (สำหรับทารกที่ดื่มนมผง) หรือ 6 สัปดาห์ (สำหรับทารกที่กินนมแม่ล้วน) แม้ว่าทารกจะยังคงกินอาหารและน้ำได้ดีก็ตาม นี่คือสัญญาณที่ผิดปกติและควรนำทารกไปพบแพทย์ผู้เชี่ยวชาญทันที
การแทรกแซงอย่างทันท่วงทีสามารถช่วยวินิจฉัยสาเหตุได้อย่างแม่นยำ ให้การรักษาที่เหมาะสม และปกป้องตับของเด็กได้ตั้งแต่วันแรกของชีวิต
ที่มา: https://baodautu.vn/tin-moi-y-te-ngay-147-thay-doi-loi-song-de-giam-ty-le-mac-suy-than-d329874.html






























![[ภาพ] ประธานรัฐสภา Tran Thanh Man เยี่ยมเยียนมารดา Ta Thi Tran วีรบุรุษชาวเวียดนาม](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/7/20/765c0bd057dd44ad83ab89fe0255b783)


































































การแสดงความคิดเห็น (0)