Ösophagusvarizen entstehen durch die Erweiterung der Venen in der Speiseröhre. Diese können reißen und so zu gastrointestinalen Blutungen führen. Diese Erkrankung tritt häufig bei Patienten mit Leberzirrhose oder Leberkrebs auf. Sie kann auch entstehen, wenn Blutgerinnsel den normalen Blutfluss zur Leber blockieren oder wenn sich Narbengewebe in der Leber bildet. Kleine Blutgefäße können das große Volumen der Blutgerinnsel und den Druck der Blockade nicht bewältigen; daher können sie sich erweitern und schließlich reißen oder reißen, was zu schweren Blutungen führt.
Alle Patienten mit akuten Blutungen aufgrund rupturierter Ösophagusvarizen benötigen eine sofortige Notfallbehandlung. Diese umfasst die Sicherung der Atemwege, die Gabe von Vasopressoren, Antibiotika, Bluttransfusionen und die endoskopische Blutstillung.
Ursachen von Ösophagusvarizen
Die häufigste Ursache für Ösophagusvarizen ist Leberzirrhose. Diese Zirrhose behindert den Blutfluss in der Pfortader, der Hauptvene, die Blut vom Magen und Darm zur Leber transportiert. Dadurch erhöht sich der Druck in der Pfortader und anderen umliegenden Venen – ein Zustand, der als portale Hypertension bezeichnet wird. Infolgedessen muss das Blut alternative Wege durch kleinere Venen suchen, beispielsweise im unteren Teil der Speiseröhre. Diese Venen mit ihren dünnen Wänden sind hohem Druck ausgesetzt, wodurch sie sich ausbeulen, manchmal reißen und bluten können.
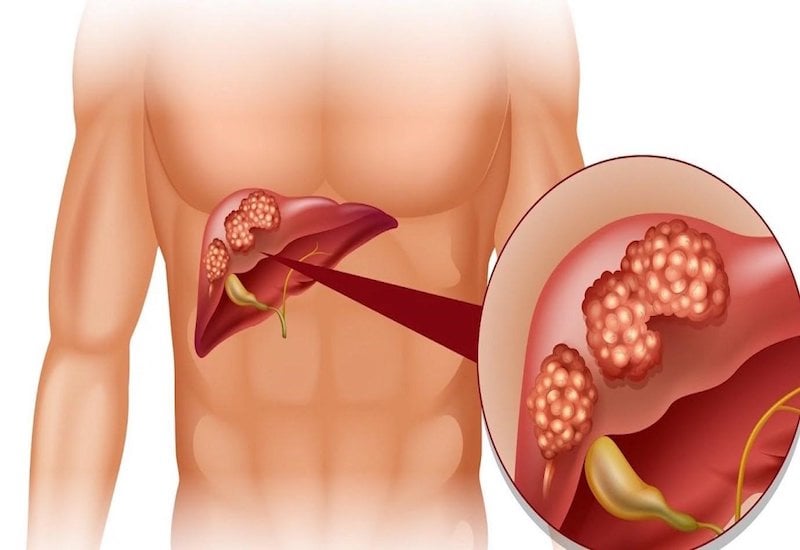
Lebererkrankungen sind eine häufige Ursache für Ösophagusvarizen.
- Schwere Leberzirrhose wird durch verschiedene Lebererkrankungen verursacht, wie zum Beispiel Hepatitis, alkoholische Lebererkrankung, Fettlebererkrankung und cholestatische Leberzirrhose.
- Blutgerinnsel (Thromben) in der Pfortader oder in Venen, die in die Pfortader münden (Milzvene), können Ösophagusvarizen verursachen.
- Sie wird durch parasitäre Infektionen verursacht. Eine dieser Parasitenarten ist die Schistosomiasis, eine parasitäre Infektion, die in Teilen Afrikas, Südamerikas, der Karibik, des Nahen Ostens und Südostasiens vorkommt. Der Parasit kann Leber, Lunge, Darm und Blase schädigen.
Erkennbare Symptome
Im Frühstadium verursachen Krampfadern oft keine offensichtlichen Symptome; erst wenn die Venen platzen, treten folgende Anzeichen auf:
- Bluterbrechen (frisches Blut oder Blut, das Kaffeesatz ähnelt)
- Schwarzer Stuhl oder Stuhl mit frischem Blut
- Schwindel, Müdigkeit, niedriger Blutdruck, schneller Puls aufgrund von Blutverlust.
- Unterstützende Symptome: Gelbsucht, Ödeme, Aszites, hepatische Enzephalopathie (dekompensiertes Zirrhosestadium).
Personen mit Vorerkrankungen wie Leberzirrhose sollten daher aufmerksam sein und bei besorgniserregenden Anzeichen oder Symptomen umgehend einen Arzt aufsuchen. Wenn bei Ihnen eine Lebererkrankung diagnostiziert wurde, fragen Sie Ihren Arzt nach dem Risiko von Ösophagusvarizen und wie Sie das Risiko von Komplikationen verringern können. Eine Endoskopie zur Abklärung von Ösophagusvarizen wird empfohlen.
Wenn bei Ihnen Ösophagusvarizen diagnostiziert wurden, wird Ihr Arzt Ihnen möglicherweise raten, auf Anzeichen von Blutungen zu achten. Blutungen aus Ösophagusvarizen sind ein medizinischer Notfall. Rufen Sie sofort den Notruf, wenn Sie Blut erbrechen oder blutigen Stuhl haben.
Möglichkeiten zur Vorbeugung von Ösophagusvarizen
Zu den wirksamen Maßnahmen zur Vorbeugung von Ösophagusvarizen gehören:
Die frühzeitige Kontrolle und Behandlung chronischer Lebererkrankungen umfasst die Überwachung der Leberenzyme, regelmäßige Ultraschalluntersuchungen der Leber und die Einhaltung der Behandlungspläne.
Verzichten Sie vollständig auf Alkohol, insbesondere wenn Sie Anzeichen einer Leberschädigung haben; und bekämpfen Sie Hepatitis B und C wirksam durch Impfung oder antivirale Medikamente, falls Sie bereits infiziert sind.
Regelmäßige gastrointestinale Endoskopien, insbesondere bei Menschen mit Leberzirrhose oder hohen Risikofaktoren, helfen, Ösophagusvarizen frühzeitig zu erkennen, noch bevor offensichtliche Symptome auftreten.
Quelle: https://suckhoedoisong.vn/canhgiacvoigiantinhmachthucquan-169251130193604173.htm


![[Foto] Der Vorsitzende der Nationalversammlung, Tran Thanh Man, hat seine Teilnahme an der IPU-152 erfolgreich abgeschlossen.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2026/04/18/1776502638199_vna-potal-chu-tich-quoc-hoi-ket-thuc-tot-dep-chuong-trinh-tham-du-ipu-152-8709975-jpg.webp)



































































































Kommentar (0)