5월 10일, 투두 병원(HCMC)은 희귀한 자궁외 임신으로 인해 여성 환자 Đ.TCT(32세)의 생명을 구하기 위해 수술을 진행했다고 발표했습니다.
T. 여사는 병력을 조사한 결과, 2020년에 한 번 제왕절개 수술을 받았고, 그 후 자궁 내 장치(IUD)를 삽입하여 피임을 했다고 말했습니다.
지난 한 달 동안 질 출혈이 오래 지속되었고, 최근에는 하복부에 둔한 통증이 있었습니다. 지역 의료기관 을 방문하여 퀵스틱 검사를 통해 임신 진단을 받았습니다. 하지만 초음파 검사에서 태아의 위치를 확인할 수 없어 자궁 내 장치(IUD)를 제거하고 일주일 후 재진 예약을 잡았습니다.

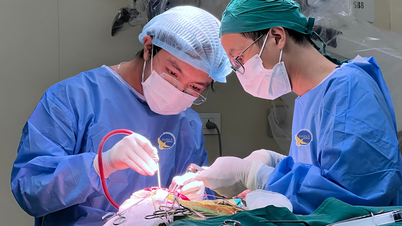
희귀 자궁외 임신 수술 후 1일 만에 환자는 회복세를 보이고 있다. (사진: 병원 제공)
며칠 후, 그녀는 더 심한 출혈과 복통을 호소하여 지방 병원에 진찰을 받으러 갔습니다. 그곳에서 혈액 검사 결과 태반에서 생성되는 호르몬인 베타 HCG 수치가 높게 나왔고, 초음파 검사 결과 좌측 나팔관에 자궁외 임신이 의심되는 소견이 나왔습니다. 지방 병원 측은 지방 병원에서 수술을 받아야 한다면 나팔관을 제거하는 대신 투두 병원에 입원하여 나팔관 보존 수술을 받으라고 권고했습니다.
투두 병원에서 T 씨를 진찰한 결과, 혈액 검사 결과 베타 HCG 농도가 매우 높게 나타났습니다(10,000 mUI/mL 이상). 초음파 검사 결과, 태아의 심장은 없고 길이 10mm의 큰 태아가 왼쪽 골반벽 깊숙이 위치했습니다.
그 직후, 당직팀은 환자를 위해 복강경 수술을 계획하고 상담했습니다. 수술 중 의사는 조심스럽게 검사하여 왼쪽 골반벽에 깊이 붙어 있는 7주 된 태아를 발견했습니다. 태아는 왼쪽 요관과 골반의 큰 혈관 경로에 매우 가깝습니다. 태반이 깊이 붙어 있고 혈관이 많았기 때문에, 수술 중 혈액 손실을 최소화하기 위해 의사는 뛰어난 복강경 지혈 기술을 보유해야 했습니다.
2시간 후, 수술은 최소한의 출혈로 성공적으로 끝났고 환자는 수혈을 받지 않았습니다. 수술 후 하루가 지난 지금, T 씨는 스스로 걸을 수 있고, 정상적으로 식사할 수 있으며, 열도 없고, 수술 상처는 건조해졌으며 더 이상 통증이 없습니다.
의사들에 따르면, 복부 임신은 매우 드문 형태의 자궁외 임신입니다. 발생 빈도는 1만 건 중 1건에서 3만 건 중 1건으로, 자궁외 임신의 약 1%를 차지하며, 나팔관 임신보다 산모 사망률이 8배 높습니다. 나팔관 임신은 파열, 내출혈과 같은 합병증이 발생하기 전까지는 임신 진단을 놓치기 쉽거나, 수술적 복부 검사에서 발견되는 경우가 많습니다.
태아가 파열될 경우, 나팔관 임신보다 대량 출혈 위험이 몇 배나 높아지며, 환자는 출혈성 쇼크의 위험에 노출됩니다. 따라서 환자는 통제할 수 없는 출혈이나 내부 장기 손상을 예방하기 위해 조기에 태아를 제거하는 수술이 필요합니다. 임신을 조기에 발견할수록 수술 성공률이 높아지고 합병증 발생률도 낮아집니다.
의사들은 여성의 생리 주기가 늦어지거나, 생리가 불규칙하거나, 임신이 의심되는 경우 조기에 검진을 받을 것을 권고합니다.
모든 피임법은 성공률과 실패율이 다릅니다. 현재 100% 성공률을 보장하는 피임법은 없습니다. 자궁 내 장치(IUD)를 삽입한 후에는 매년 정기적인 부인과 검진을 받아 자궁 내 장치(IUD)의 위치를 확인하고 피임 효과를 극대화해야 합니다.
[광고_2]
원천

































































































댓글 (0)