ແມ່ຍິງຖືພາທີ່ມີ lupus erythematosus ມີ fetuses ທີ່ມີພະຍາດຫົວໃຈມາແຕ່ກໍາເນີດ.
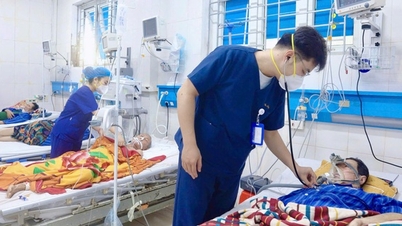
ແມ່ຍິງຖືພາ TL, ອາຍຸ 33 ປີ, ອາໄສຢູ່ ຮ່າໂນ້ຍ , ເປັນພະຍາດ lupus erythematosus ເປັນເວລາ 6 ປີ. ໃນລະຫວ່າງການຖືພາ, ນາງຍັງໄປຢ້ຽມຢາມຄລີນິກເອກະຊົນ. ຢ່າງໃດກໍ່ຕາມ, ໃນອາທິດທີ່ 22 ຂອງການຖືພາ, ທ່ານຫມໍພົບວ່າເດັກມີຄວາມຜິດປົກກະຕິຂອງຈັງຫວະຫົວໃຈ. ໂດຍປົກກະຕິ, ອັດຕາການເຕັ້ນຂອງຫົວໃຈຂອງ fetal ມີຄວາມຜັນຜວນລະຫວ່າງ 120 ຫາ 160 ເທື່ອຕໍ່ນາທີ, ແຕ່ເດັກນ້ອຍຢູ່ໃນທ້ອງຂອງແມ່ຍິງຖືພາ TL ມີອັດຕາການເຕັ້ນຂອງຫົວໃຈຊ້າຫຼາຍ, ການປ່ຽນແປງພຽງແຕ່ລະຫວ່າງ 50 ຫາ 60 ເທື່ອຕໍ່ນາທີ.
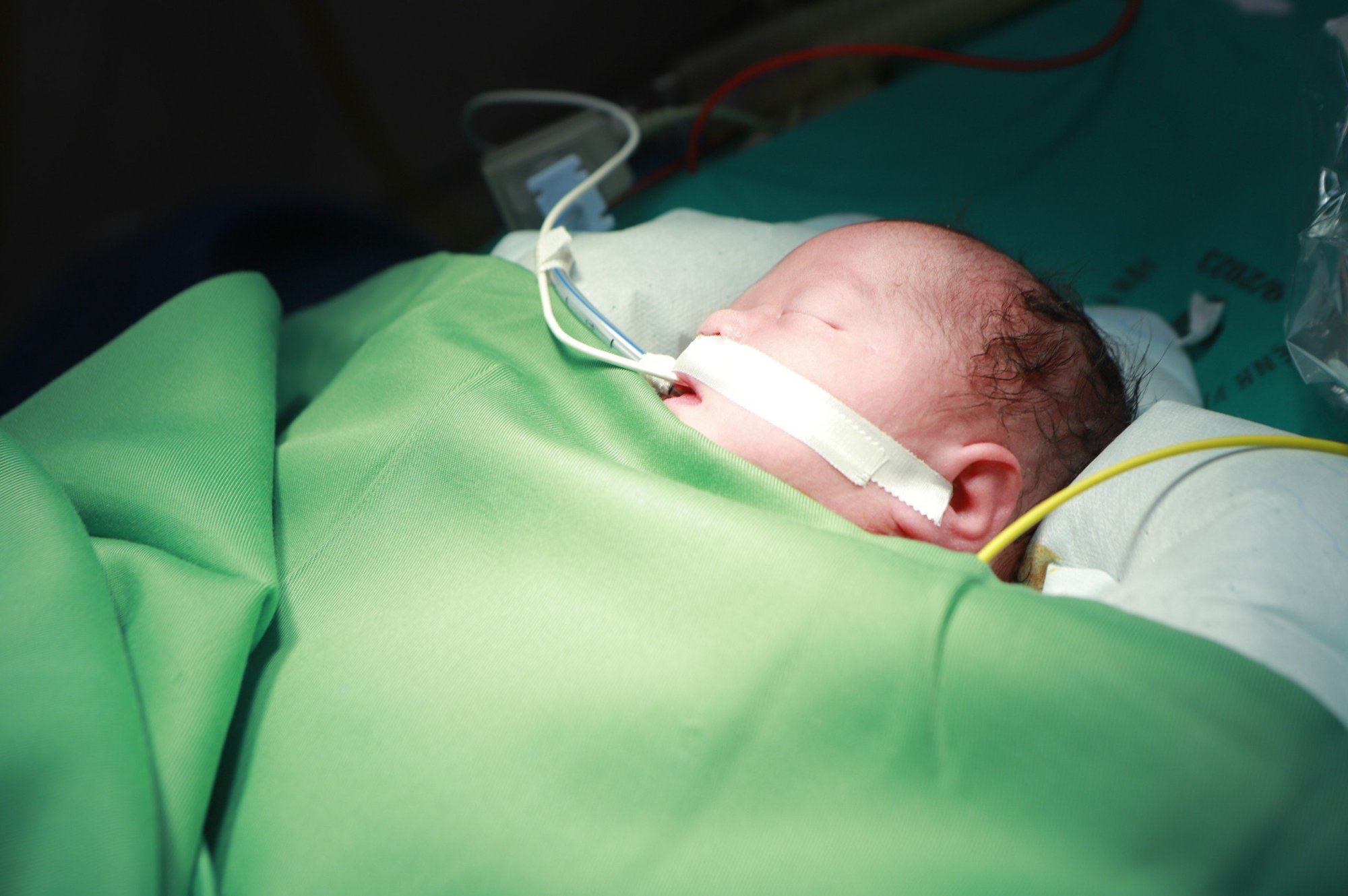
ທ່ານນາງ TL ໄດ້ໄປປິ່ນປົວຢູ່ໂຮງໝໍມະເລຕິຍະກຳຮ່າໂນ້ຍ ໂດຍໄວ ເພື່ອໃຫ້ຄຳປຶກສາ ແລະ ຕິດຕາມກວດກາຢູ່ສູນກວດພະຍາດກ່ອນເກີດ ແລະ ເດັກເກີດໃໝ່. ພາຍຫຼັງກອງປະຊຸມປຶກສາຫາລືໃນວັນທີ 14 ສິງຫາ, ທ່ານດຣ ດິງເທ໋ລິງ, ຫົວໜ້າສູນກວດ ແລະ ບົ່ງມະຕິພະຍາດກ່ອນເກີດ ແລະ ເດັກເກີດໃໝ່ - ໂຮງໝໍມະໂຫສົດ ຮ່າໂນ້ຍ, ຕີລາຄາວ່າ fetus ມີອາການໜັກໜ່ວງ, ພັດທະນາການຊ້າຂອງມົດລູກ, ຫົວໃຈຂະຫຍາຍໃຫຍ່, ເລືອດອອກ pericardial ເປັນຈຳນວນຫຼວງຫຼາຍ, ແລະ ສະພາບທີ່ສາມ - ອຸດຕັນ. ດ້ວຍສະພາບສຸຂະພາບທີ່ຮຸນແຮງໂດຍສະເພາະຂອງ fetus, ນາງ TL ໄດ້ສືບຕໍ່ປິ່ນປົວພະຍາດ lupus erythematosus ແລະຖືກຍົກຍ້າຍໄປພະແນກ A4 Obstetrics ເພື່ອຕິດຕາມສະພາບຂອງ fetus ຢ່າງໃກ້ຊິດ.
ໂດຍຜ່ານການປຶກສາຫາລືລະຫວ່າງໂຮງຫມໍ, ສະພາໄດ້ພິຈາລະນາການຍົກຍ້າຍເດັກນ້ອຍໄປໂຮງຫມໍອື່ນຫຼັງຈາກເກີດ. ເຖິງວ່າໄລຍະຫ່າງລະຫວ່າງໂຮງໝໍสูติຍະກຳນະຄອນຮ່າໂນ້ຍ ແລະ ໂຮງໝໍເດັກແຫ່ງຊາດແມ່ນສັ້ນ, ແຕ່ການຕັດສິນໃຈຍົກຍ້າຍລູກໃນທັນທີຫຼັງເກີດແມ່ນມີຄວາມສ່ຽງອັນຮ້າຍແຮງ. fetus ໃນກໍລະນີນີ້ມີຄວາມສ່ຽງຕໍ່ການເປັນຫົວໃຈລົ້ມເຫຼວຫຼືການໄຫຼວຽນຂອງການຫຼຸດລົງເນື່ອງຈາກອັດຕາການເຕັ້ນຂອງຫົວໃຈຕ່ໍາແລະສຸຂະພາບທີ່ບໍ່ດີຍ້ອນການຊັກຊ້າການຂະຫຍາຍຕົວຂອງ intrauterine ໃນລະຫວ່າງການຖືພາ.
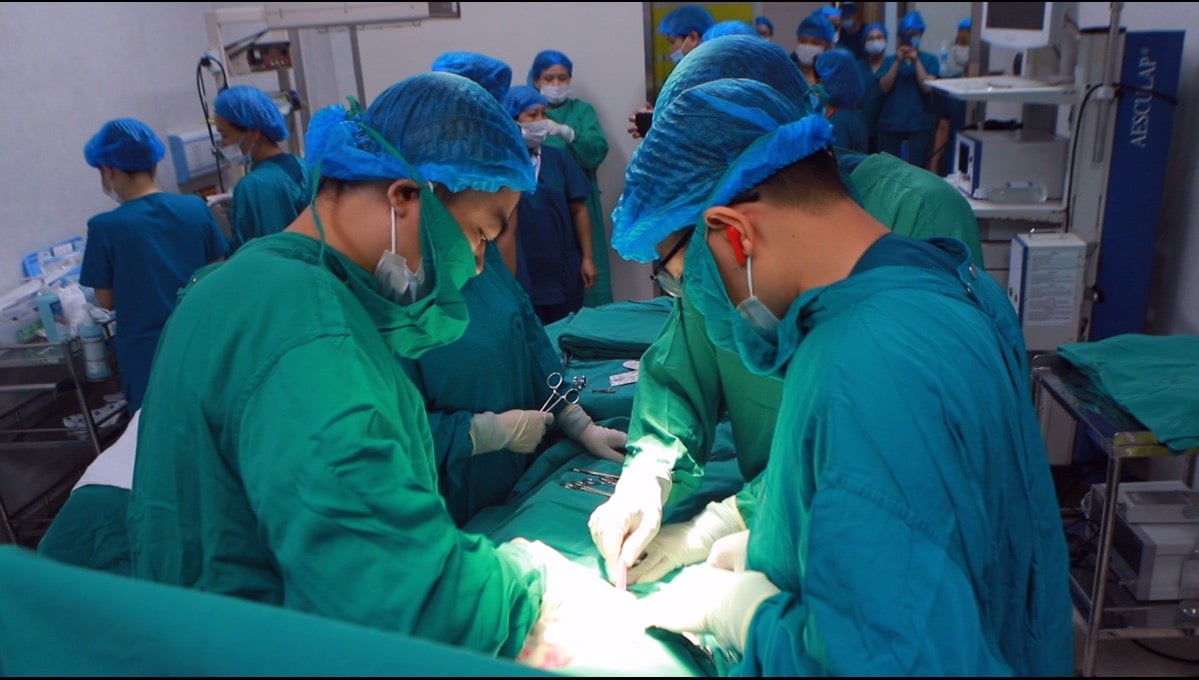
ອີງຕາມການຕັນ atrioventricular ລະດັບສາມຂອງ fetus ທີ່ຮ້າຍແຮງທີ່ສຸດ, ການວາງເຄື່ອງກະຕຸ້ນຫົວໃຈທັນທີຫຼັງຈາກການເກີດລູກຈະກາຍເປັນເລື່ອງຮີບດ່ວນທີ່ສຸດ, ເຊິ່ງສາມາດເຮັດໃຫ້ອັດຕາການເຕັ້ນຂອງ ventricular ຂອງເດັກນ້ອຍກັບຄືນສູ່ປົກກະຕິ, ດັ່ງນັ້ນການປັບປຸງສະພາບທາງ pathological.
ສະພາໄດ້ເປັນເອກະພາບໄດ້ຮຽກຮ້ອງໃຫ້ທ່ານຜູ້ອຳນວຍການໂຮງໝໍມະໂຫສົດ ຮ່າໂນ້ຍ - ສາດສະດາຈານ ຫງວຽນວັນອານ ແລະ ຜູ້ອຳນວຍການໂຮງໝໍເດັກແຫ່ງຊາດ - ສະຫາຍ. ທ່ານສາດສະດາຈານ ເຈີ່ນມິງດ້ຽນ ໄດ້ສົ່ງຄະນະແພດຜ່າຕັດຫົວໃຈ ແລະ ແພດກູ້ໄພສຸກເສີນຈາກໂຮງໝໍເດັກແຫ່ງຊາດ, ໂດຍທ່ານໝໍ ຫງວຽນລີຕິ້ງ ເປັນຫົວໜ້າສູນ cardiovascular, ໂຮງໝໍເດັກແຫ່ງຊາດ ເພື່ອສົມທົບກັບບັນດາທ່ານໝໍກວດພະຍາດກ່ອນເກີດ, ຜ່າຕັດຜ່າຕັດ, ຜ່າຕັດ, ບຳບັດ, ຟື້ນຟູ, ພະຍາດມະເຮັງ ແລະ ພະຍາດມະເຮັງ. ປະສານສົມທົບການຜ່າຕັດໃສ່ເຄື່ອງກະຕຸ້ນຫົວໃຈໃຫ້ລູກໃນທັນທີຫຼັງເກີດຢູ່ໂຮງໝໍມະເລຕິຍະກຳຮ່າໂນ້ຍ.
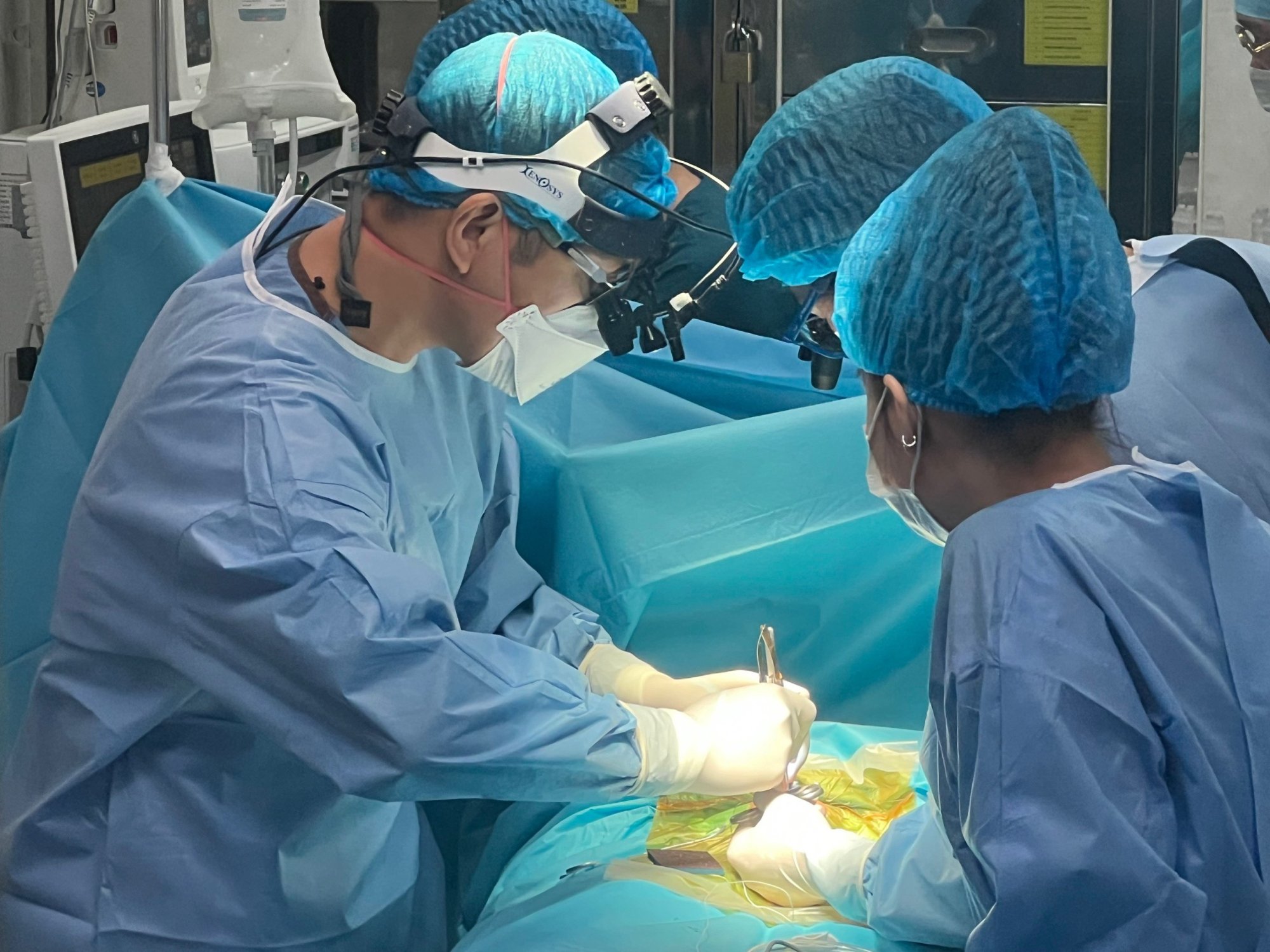
ການຜ່າຕັດສອງຄັ້ງຕິດຕໍ່ກັນເພື່ອຊ່ວຍປະຢັດເດັກນ້ອຍເກີດໃຫມ່.
ໃນເບື້ອງຕົ້ນ, ແຜນການແມ່ນເພື່ອຮັກສາ fetus ໃນທ້ອງແມ່ຈົນກ່ວາອາທິດທີ່ 37 ເພື່ອຮັບປະກັນການເຕີບໂຕຂອງເດັກກ່ອນທີ່ຈະເຮັດການຜ່າຕັດ. ຢ່າງໃດກໍຕາມ, ໃນອາທິດທີ 35, ສະພາບຫົວໃຈຂອງ fetal ມີການປ່ຽນແປງຢ່າງໄວວາ. ໂດຍຜ່ານ ultrasound, ທ່ານ ໝໍ ຄົ້ນພົບວ່າ fetus ໄດ້ຫຼຸດລົງການເຮັດວຽກຂອງຫົວໃຈ, ປະລິມານຫຼາຍຂອງ pericardial effusion, ແລະອາການຂອງ tamponade cardiac ຢູ່ໃນຫ້ອງຫົວໃຈຂວາ. ໂດຍສະເພາະ, ຜົນໄດ້ຮັບ ultrasound Doppler ສະແດງໃຫ້ເຫັນວ່າສະພາບຂອງ fetus ແມ່ນຮ້າຍແຮງກວ່າເກົ່າ. ການພັດທະນາຊ້າຂອງ fetus ໃນມົດລູກໄດ້ກາຍເປັນຮ້າຍແຮງກວ່າເກົ່າ.
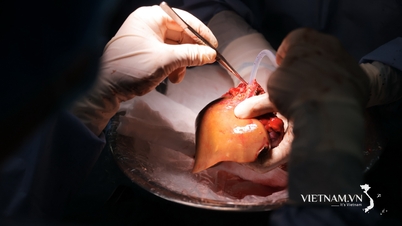
ການປູກຝັງເຄື່ອງດູດຫົວໃຈໃນຫ້ອງແມ່ຊ່ວຍຊີວິດຂອງເດັກເກີດໃໝ່ທີ່ມີພະຍາດຫົວໃຈມາແຕ່ກຳເນີດ
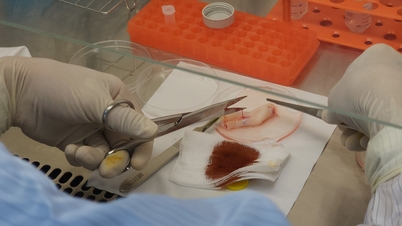
ພາຍຫຼັງກອງປະຊຸມປຶກສາຫາລື, ທ່ານສາດສະດາຈານ ຫງວຽນວັນອານ ໄດ້ຕັດສິນໃຈດຳເນີນການຜ່າຕັດກ່ອນກຳນົດ ເພື່ອຮັບປະກັນຄວາມປອດໄພຂອງລູກໃນທ້ອງ. ເວລາ 15:00 ໂມງ ວັນທີ 9 ຕຸລານີ້, ການກະກຽມຢູ່ຫ້ອງຜ່າຕັດແມ່ນຮີບດ່ວນທີ່ສຸດ, ທຸກປັດໄຈຕ້ອງໄດ້ຮັບການຮັບປະກັນສະພາບຜ່າຕັດ, ລະບຽບການຢ່າງເຂັ້ມງວດກ່ຽວກັບການເຮັດໝັນເພື່ອຜ່າຕັດຫົວໃຈເດັກຢູ່ໂຮງໝໍມະໂຫສົດ ຮ່າໂນ້ຍ.
ທ່ານໝໍ Tran The Quang ແລະ ພຣະອາຈານ Nong Thi Thuy Hoa ພ້ອມດ້ວຍພະນັກງານ ແພດ ຈາກກົມວິຈິດ ແລະ ກູ້ຊີບ, ສູນກວດພະຍາດ, ກວດພະຍາດກ່ອນເກີດ ແລະ ເດັກເກີດໃໝ່ - ໂຮງໝໍມະໂຫສົດ ຮ່າໂນ້ຍ ໄດ້ສົມທົບກັບທີມແພດໝໍໂຮງໝໍເດັກແຫ່ງຊາດ ວາງແຜນລະອຽດ ແລະ ກະກຽມອຸປະກອນ ແລະ ເຄື່ອງຈັກທີ່ຈຳເປັນ.
ທີມງານກະກຽມໄດ້ເຮັດວຽກຢ່າງອິດເມື່ອຍ, ໃນເວລາ 7 ໂມງເຊົ້າຂອງວັນທີ 10 ຕຸລາ, ການຜ່າຕັດທີ່ສໍາຄັນສອງຄັ້ງໄດ້ດໍາເນີນຕິດຕໍ່ກັນ. ພາຍໃຕ້ການຊີ້ນຳຂອງທ່ານສາດສະດາຈານ, ທ່ານໝໍ ຫງວຽນດິ່ງແອງ, ຜູ້ອຳນວຍການໂຮງໝໍມະເລນີຍະກຳຮ່າໂນ້ຍ, ທ່ານໝໍ, ທ່ານໝໍພິເສດທີ II ຟ້າມທິທູເຟືອງ ແລະ ບັນດາທ່ານໝໍຂອງພະແນກເດັກເກີດໃໝ່ໄດ້ກະກຽມອຸປະກອນການແພດ, ຢາປົວພະຍາດທັງໝົດ ແລະ ໄດ້ຈັດວາງໄວ້ໃນຫ້ອງຜ່າຕັດເພື່ອຟື້ນຟູເດັກເກີດໃໝ່.
ທ່ານໝໍ, ຊ່ຽວຊານ II ທ່ານໝໍ ຫງວຽນທ້ຽນເຍີນ ແລະ ທີມແພດຈາກກົມເລືອດ ແລະ ເລືອດ ໄດ້ກະກຽມເລືອດ ແລະ ຜະລິດຕະພັນເລືອດ ເພື່ອຮັບປະກັນຄວາມພ້ອມໃນການຜ່າຕັດຂອງເດັກ.
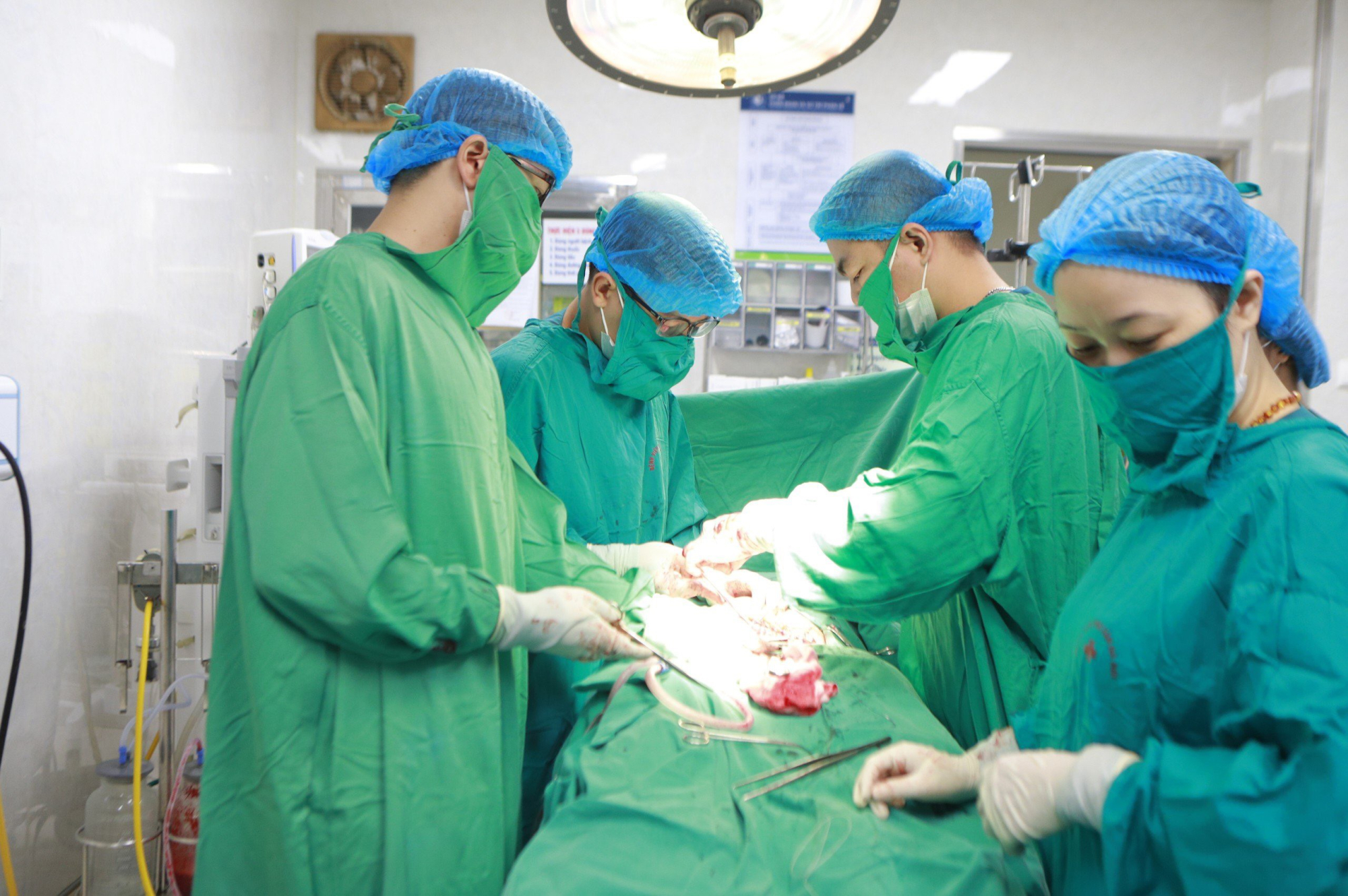
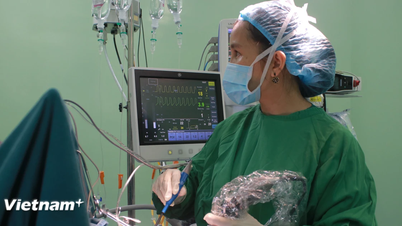
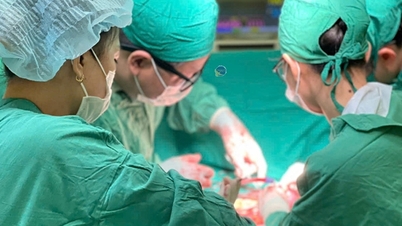
ເວລາ 08:20 ໂມງຂອງວັນທີ 10 ຕຸລາ, ທ່ານ ດຣ ດ່າວຕວນ ດາດ, ຫົວໜ້າພະແນກສັປດາ A4 ພ້ອມດ້ວຍຄະນະ ໄດ້ຜ່າຕັດຜ່າຕັດ. ເດັກນ້ອຍນ້ຳໜັກ 2,150 ກຣາມ ໄດ້ຮ້ອງອອກມາເມື່ອເກີດ.
ໃນເວລາທີ່ເດັກນ້ອຍເກີດມາ, ອັດຕາການເຕັ້ນຫົວໃຈຂອງລາວອ່ອນແອຫຼາຍ, ພຽງແຕ່ປະມານ 50 ເທື່ອຕໍ່ນາທີ, ບາງຄັ້ງກໍ່ຫຼຸດລົງເຖິງ 35 ເທື່ອຕໍ່ນາທີ. ສະຖານະການນີ້ເຮັດໃຫ້ເກີດສິ່ງທ້າທາຍອັນໃຫຍ່ຫຼວງ, ຖ້າເດັກນ້ອຍຖືກຍົກຍ້າຍໄປໂຮງຫມໍອື່ນ, ລາວອາດຈະຢູ່ໃນສະພາບທີ່ຮຸນແຮງໃນລະຫວ່າງການເດີນທາງ.
ທີມແພດໄດ້ພາເດັກນ້ອຍໄປຫ້ອງຜ່າຕັດຢ່າງໄວວາ, ໃສ່ທໍ່, ເຮັດການກວດ ແລະກວດຫາສຽງຫົວໃຈ, ປະເມີນອັດຕາການເຕັ້ນຂອງຫົວໃຈ ແລະ ສະພາບຂອງລາວ. ສະພາບການແມ່ນຢູ່ພາຍໃຕ້ການຄວບຄຸມຢ່າງສົມບູນໂດຍທ່ານຫມໍ.
ທີມແພດຜ່າຕັດໂຮງໝໍເດັກແຫ່ງຊາດ ດ້ວຍການເຂົ້າຮ່ວມຂອງທ່ານດຣ ຫງວຽນລີທ້ຽນເຍີນ - ຫົວໜ້າສູນຫົວໃຈ ແລະ ຫຼອດເລືອດ, ທ່ານໝໍ ຫງວຽນແທ່ງຫາຍ - ຫົວໜ້າໜ່ວຍງານຜ່າຕັດຫົວໃຈເຕັ້ນ, ທ່ານ ດຣ ຫງວຽນດິ່ງຈ້ຽນ - ຮອງຫົວໜ້າຂະແໜງວິໃຈ ແລະ ກູ້ຊີບ, ທ່ານ ໝໍ ເຈີ່ນກວາງວິງ - ຫົວໜ້າຂະແໜງຜ່າຕັດຫົວໃຈ ແລະ ຫຼອດເລືອດ. ພະແນກການສລົບ ແລະ ການຟື້ນຟູ, ໄດ້ດໍາເນີນການຜ່າຕັດໂດຍກົງໃສ່ເດັກ.
ຫຼັງຈາກການປູກເຄື່ອງກະຕຸ້ນຈັງຫວະທີ່ປະສົບຜົນສຳເລັດແລ້ວ, ອັດຕາການເຕັ້ນຂອງທໍ່ຫຼອດລົມໄດ້ເພີ່ມຂຶ້ນເປັນ 120 ເທື່ອຕໍ່ນາທີ, ເດັກໄດ້ຖືກສົ່ງໄປໂຮງໝໍເດັກແຫ່ງຊາດເພື່ອຕິດຕາມແລະປິ່ນປົວຕື່ມ.
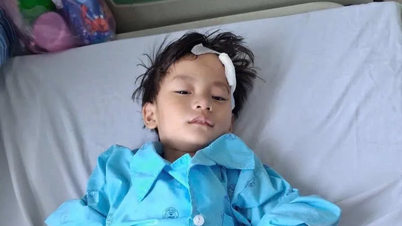
ຫຼັງຈາກ 14 ມື້, ອັດຕາການເຕັ້ນຂອງຫົວໃຈຂອງເດັກຈະຄົງທີ່ໂດຍການຊ່ວຍເຫຼືອຂອງເຄື່ອງກະຕຸ້ນຈັງຫວະ. ລາວໄດ້ຖືກເຊື່ອມຕໍ່ຄືນໃຫມ່ກັບແມ່ຂອງລາວແລະຢູ່ໃນສະພາບທີ່ຫມັ້ນຄົງເພື່ອສືບຕໍ່ການປິ່ນປົວ.

ທ່ານຫມໍດໍາເນີນການກ່ຽວກັບເດັກນ້ອຍ.
ສາດສະດາຈານ, ທ່ານໝໍ ຫງວຽນດິ່ງແອງ, ຜູ້ອໍານວຍການໂຮງໝໍມະໂຫສົດ ຮ່າໂນ້ຍ ແບ່ງປັນວ່າ, ຍ້ອນການພັດທະນາໃນຂົງເຂດການແພດ ແລະ ຂະບວນການຕິດຕາມການຖືພາຢ່າງໃກ້ຊິດ, ການຖືພາທີ່ຜິດປົກກະຕິສາມາດກວດພົບ ແລະ ແຊກແຊງໄດ້ທັນເວລາ ເພື່ອສ້າງໂອກາດຊີວິດທີ່ດີ ແລະ ມີສຸຂະພາບແຂງແຮງໃຫ້ແກ່ເດັກເກີດໃໝ່. ສໍາລັບກໍລະນີຂອງ fetuses ທີ່ມີພະຍາດຫົວໃຈແຕ່ກໍາເນີດຮ້າຍແຮງ, ການແຊກແຊງທັນທີຫຼັງຈາກເດັກເກີດມາສາມາດເປັນໂອກາດທອງທີ່ຈະຊ່ວຍປະຢັດຊີວິດຂອງເດັກ.
PV
ທີ່ມາ






![[ຮູບພາບ] ທ່ານປະທານສະພາແຫ່ງຊາດ ເຈີ່ນດ້າຍກວາງ ເຂົ້າຮ່ວມພິທີມອບລາງວັນ VinFuture 2025](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F05%2F1764951162416_2628509768338816493-6995-jpg.webp&w=3840&q=75)
![[ຮູບພາບ] 60 ປີແຫ່ງວັນສ້າງຕັ້ງສະມາຄົມນັກສິລະປິນຫວຽດນາມ](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F05%2F1764935864512_a1-bnd-0841-9740-jpg.webp&w=3840&q=75)


































































































(0)