(Дэн Три) — После трёх часов кропотливой операции врачи добрались до опухоли. Прямо на операционном столе была проведена консультация, чтобы определить наиболее безопасный для пациента вариант хирургического вмешательства.
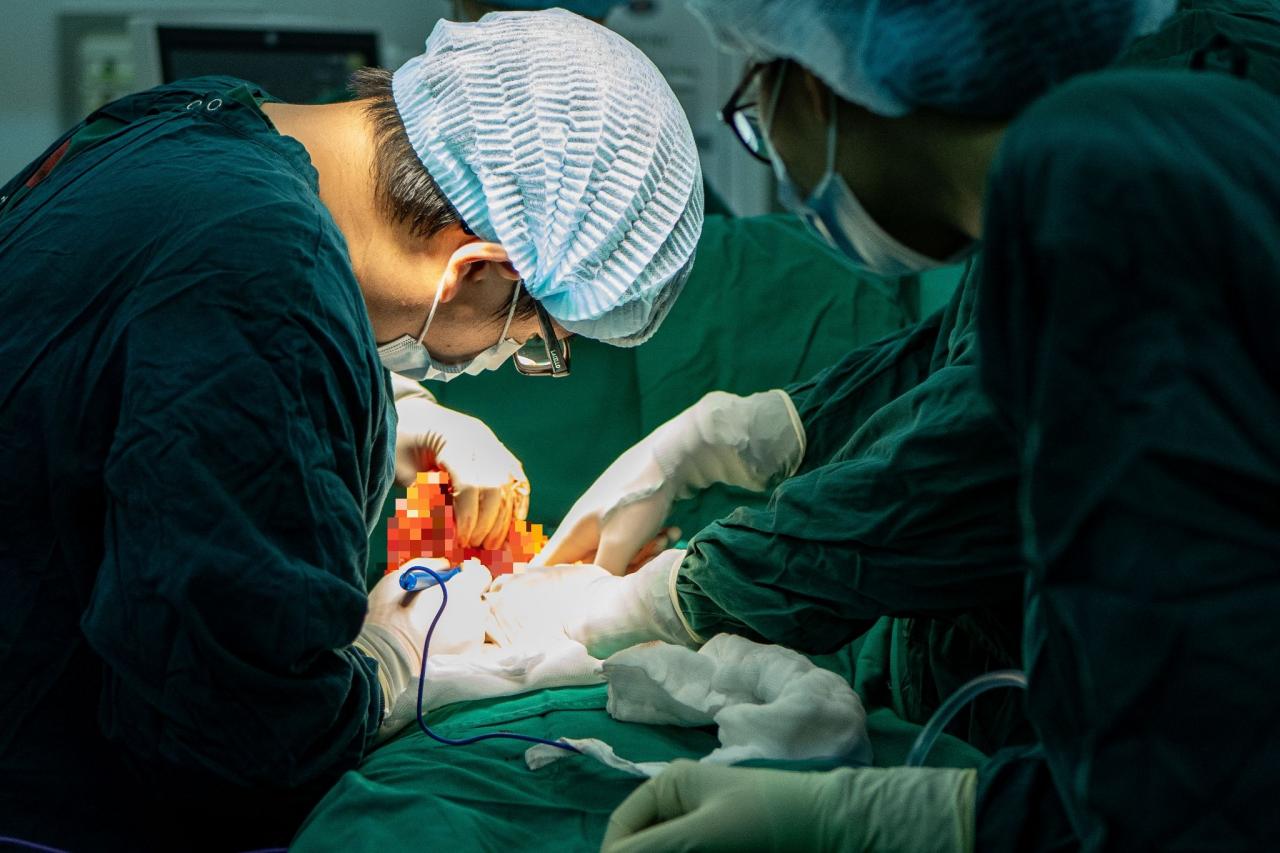
После тщательного обследования г-н Ан (имя изменено), 51 год, проживающий в Хайфоне , был доставлен в операционную.
Два месяца назад г-н Ан был госпитализирован в отделение хирургии гепатобилиарной, пищеварительной и онкологической систем Центральной больницы тропических болезней с диагнозом рак правой доли печени и сердечная недостаточность вследствие нелеченного коронарного инфаркта.
2 месяца подготовки к решающему сражению
«У пациента возникло множество взаимосвязанных проблем, особенно большая раковая опухоль в правой части печени, радикального решения которой, кроме резекции, не существовало.
Объём оставшейся левой печени довольно мал, риск развития печёночной недостаточности после операции практически неизбежен. У пациента сердечная недостаточность с фракцией выброса левого желудочка (ФВ) всего 33% (индекс, отражающий сократительную способность сердца; у здоровых людей она должна быть не менее 50% — PV)», — сообщил доктор Нгуен Труонг Жянг из отделения гепатобилиарной хирургии, пищеварительной системы и онкологии.
По словам врачей, оптимальное решение для немедленного лечения рака печени невозможно. Это очень долгая борьба как для пациентов, так и для врачей.
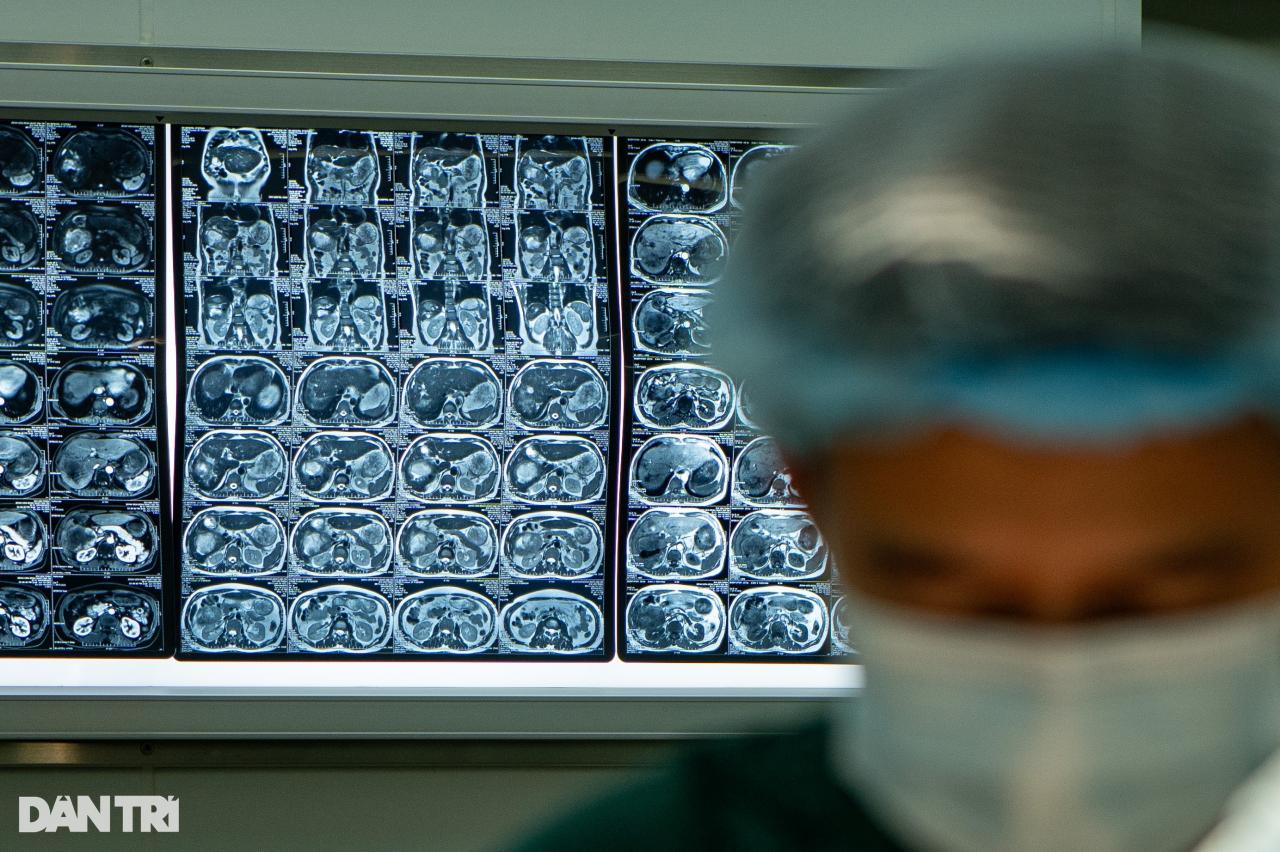
У пациента возникло множество взаимосвязанных проблем, особенно большая раковая опухоль в правой части печени, радикального решения которой, кроме резекции, не существовало (Фото: Минь Нян).
Этот эксперт проанализировал, что у пациентов с раком печени и сердечной недостаточностью резекция печени приведет к риску развития сердечной и печеночной недостаточности одновременно, что делает пациента подверженным опасному состоянию.
Эмболизация печёночных артерий затруднена из-за больших размеров опухоли, выступающей за пределы капсулы печени. Между тем, медикаментозное лечение «не привело к выраженным изменениям».
Однако, по словам этого эксперта, при наличии скоординированной стратегии между многими специальностями и методами лечения борьба с раком может принять иное направление.
Перед этой операцией врачи прошли через множество «маленьких битв», чтобы постепенно увеличить свои шансы на победу.
Пациентка прошла обследование и лечение сердечно-сосудистыми препаратами в Ханойской кардиологической больнице, и через 3 месяца ожидалось значительное улучшение функции сердца. Через 3–4 недели пациентка была переведена в Центр диагностической визуализации больницы «Дружба Вьет Дук» для проведения эмболизации воротной вены и правой печёночной вены с целью увеличения левой доли печени.
В то же время врачи также перекрыли артерию, снабжающую кровью опухоль пациента, чтобы на время остановить ее рост.

Врач объясняет семье пациента суть удаления печени перед операцией (Фото: Тхань Данг).
Через месяц функция сердца пациента улучшилась, но опухоль всё ещё поглощала много лекарств, поэтому врачи решили провести ещё одну эмболизацию. «Эта эмболизация была довольно интенсивной, пациент был близок к печёночной недостаточности», — вспоминает доктор Джанг.
Подождал ещё 4 недели, индекс эректильной функции печени вырос до 42%, хотя всё ещё низкий, но приемлемый. Размер левой печени увеличился почти вдвое, вполне достаточно для организма.
Хотя опухоль продолжала расти, врачи решили: подготовки достаточно.
Часы пробили, началась «война».
В 8:30 утра 27 июня пациенту была проведена операция по удалению правой доли печени. Хирургическая бригада состояла из трёх человек, главным хирургом был доктор Нгуен Труонг Джанг. Анестезиологическая бригада состояла из двух врачей и медсестёр.
Пациент был полностью обследован по всем показателям здоровья. Убедившись, что он готов к операции, ровно в 9 утра доктор Фам Куанг Ву провёл эпидуральную анестезию и эндотрахеальную анестезию.
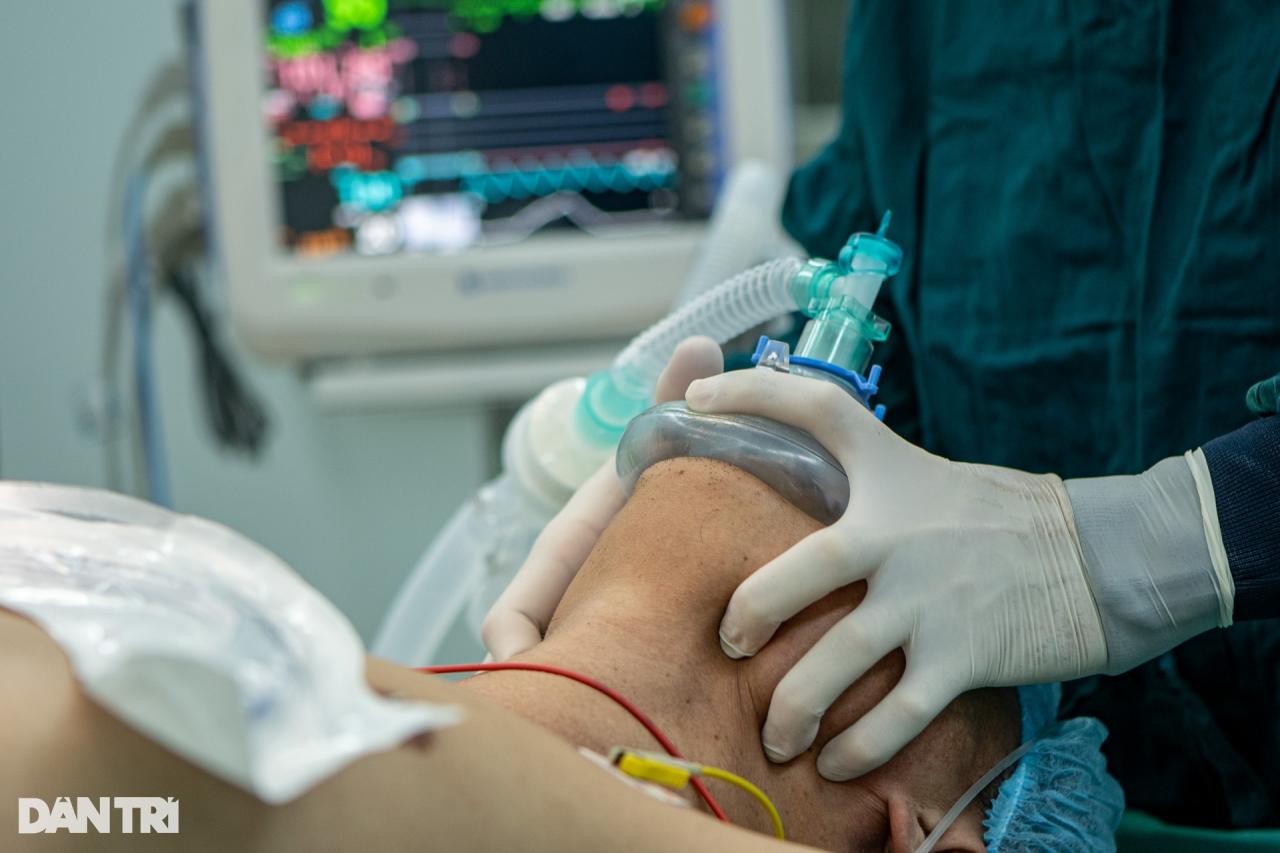
Эпидуральная анальгезия используется для создания зоны онемения в месте операции и помогает пациентам ограничить боль после операции.
Между тем, эндотрахеальная анестезия — это метод анестезии, применяемый при сложных или длительных хирургических вмешательствах. Этот метод обеспечивает бессознательное состояние пациента во время операции и отсутствие боли.
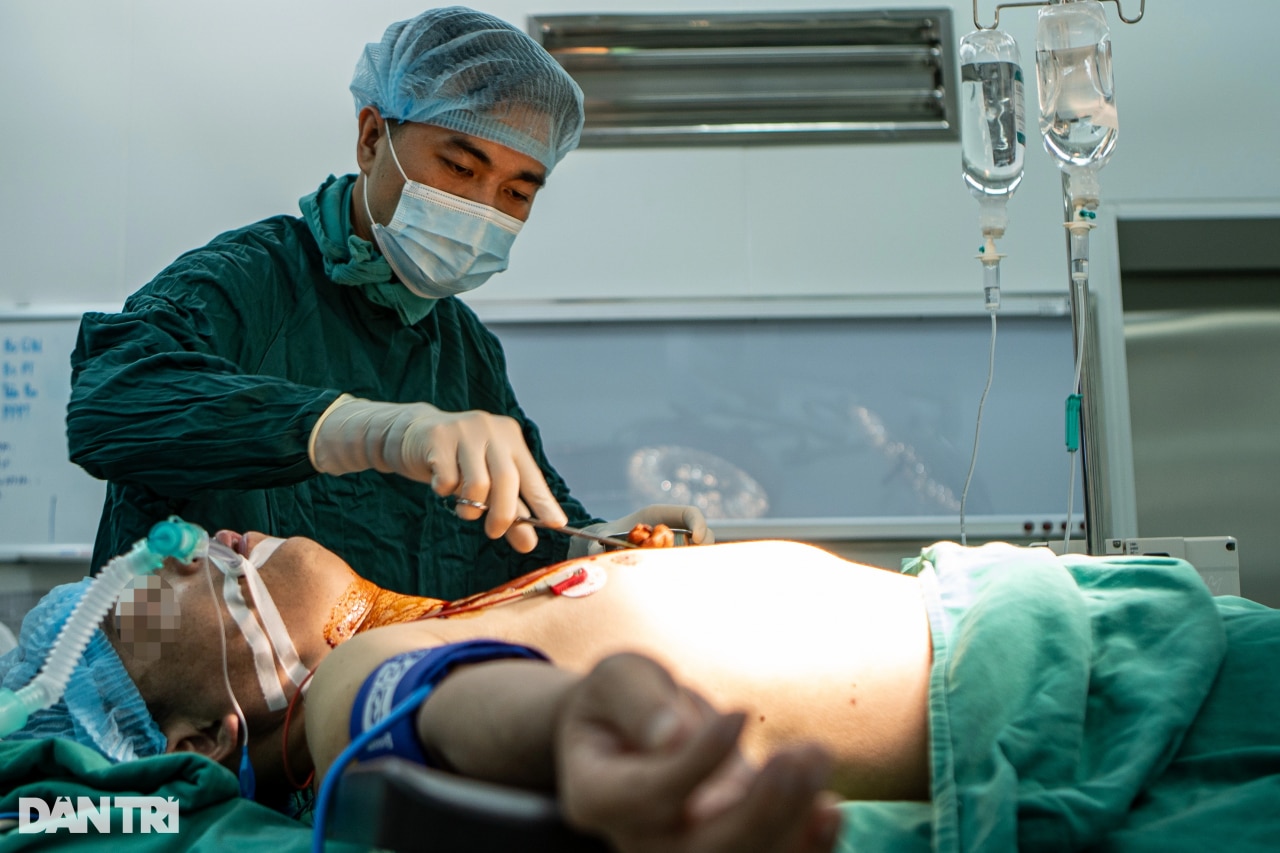
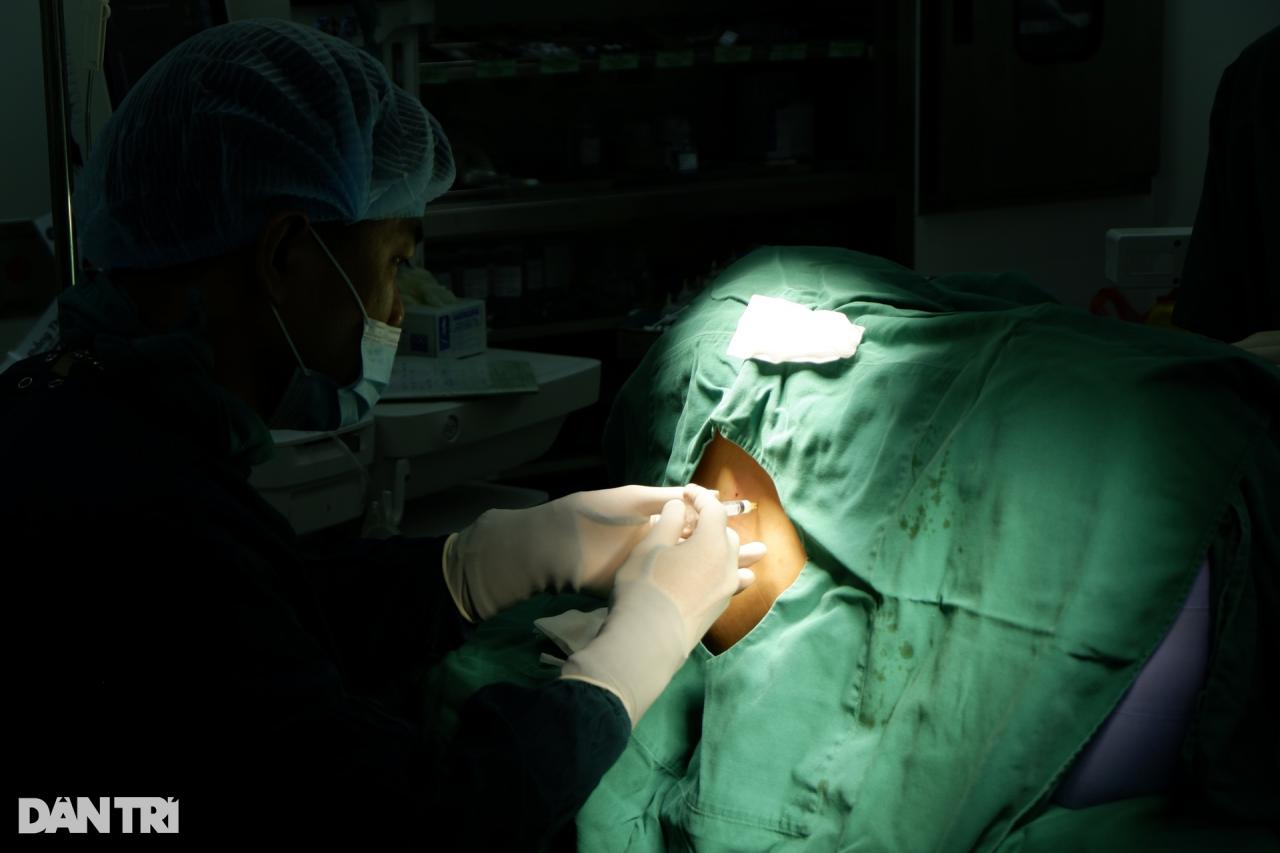
Врач наносит антисептик на операционное поле (Фото: Минь Нян).
Благодаря введению анестезии через дыхательные пути дыхание и артериальное давление пациента поддерживаются стабильными на протяжении всей операции.
Проверив и убедившись, что состояние пациента после анестезии безопасно, доктор Джанг приступил к вскрытию брюшной полости пациента, сделав разрез длиной около 30 см.
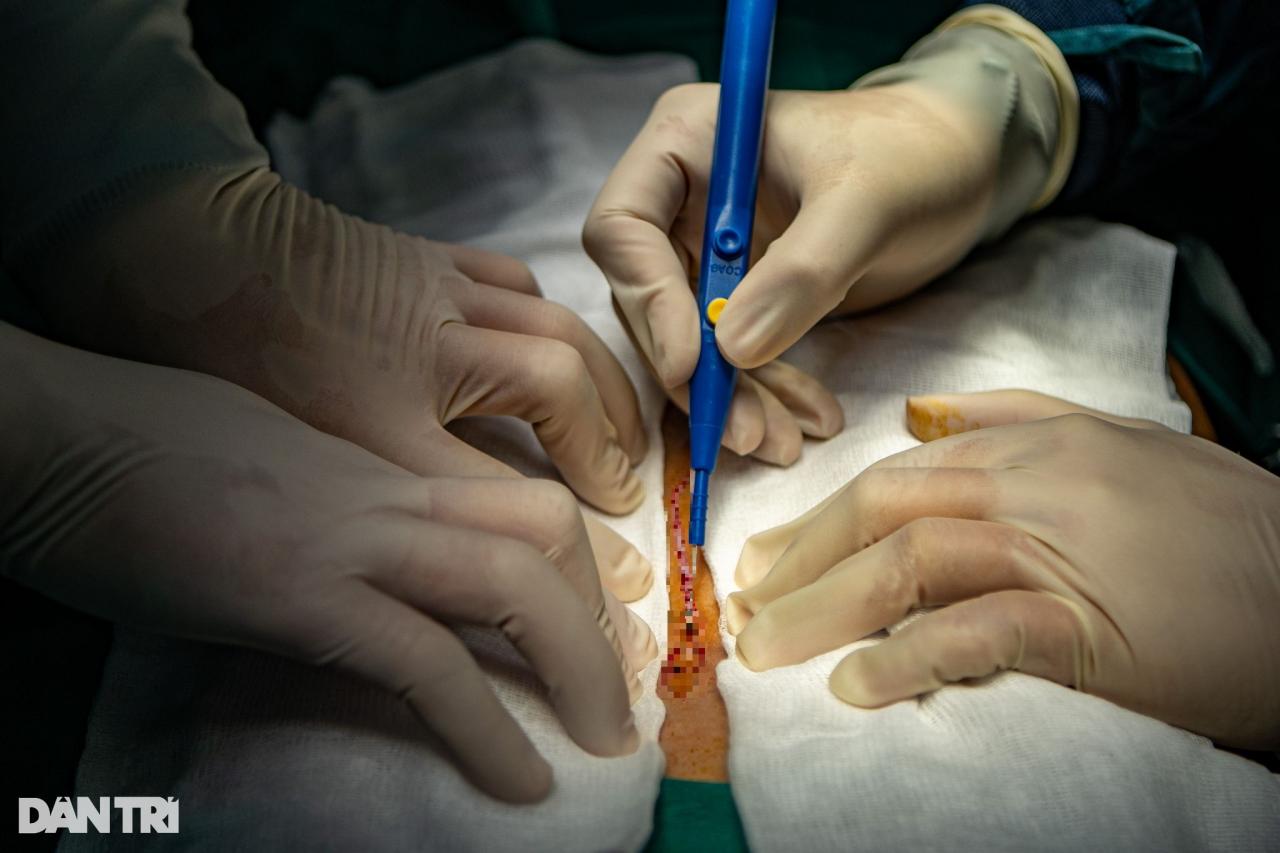
Врач сделал первый надрез и начал операцию (Фото: Минь Нян).
J-образный разрез обеспечивает более лёгкий и полный доступ к органам и структурам брюшной полости. Этот метод обеспечивает хирургам достаточно места для проведения сложных операций, таких как удаление раковых клеток.
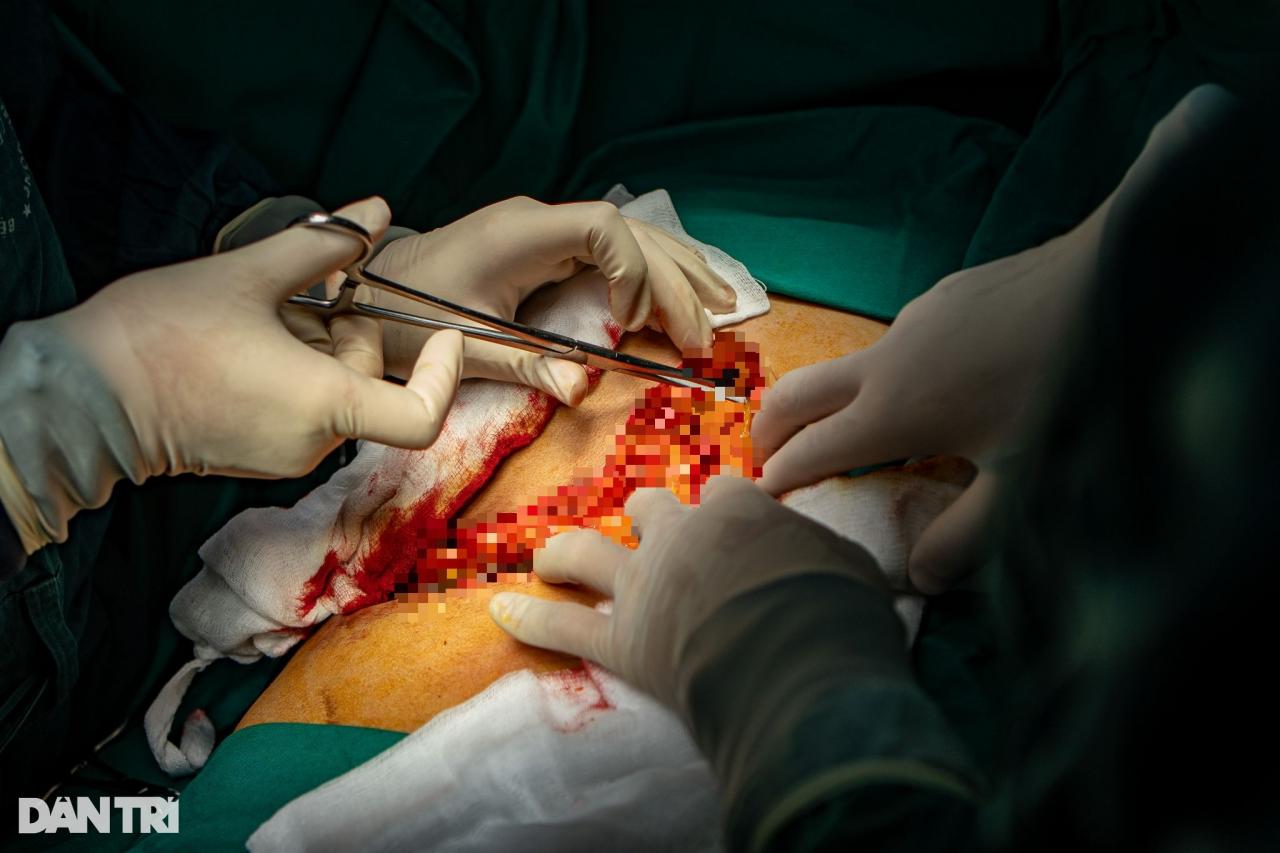
Разрез делается в форме буквы J для обеспечения полного доступа (Фото: Минь Нян).
Чтобы добраться до опухоли, врачам приходится вскрывать каждый слой брюшной полости пациента. Каждый разрез требует высокой концентрации, чтобы ограничить проникновение в окружающие ткани.

Каждая операция требует высокой концентрации (Фото: Минь Нян).
После трёх часов кропотливой операции врачи добрались до опухоли. Прямо на операционном столе была проведена консультация, чтобы определить наиболее безопасный для пациента вариант хирургического вмешательства.
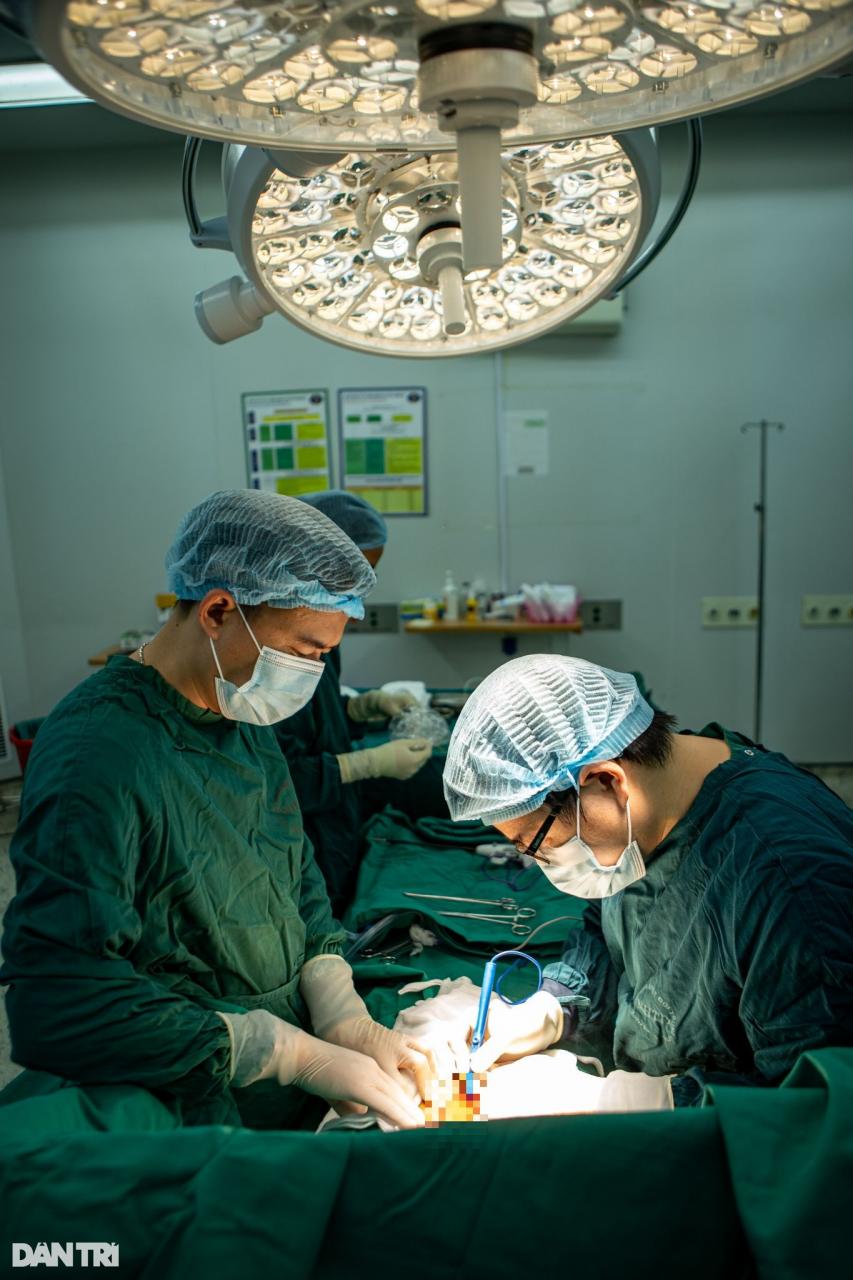
После 3 часов кропотливой операции врачи добрались до опухоли (Фото: Минь Нян).
«Гепатэктомия — серьёзная операция, и она проводится пациенту с сердечной недостаточностью, поэтому риски во время операции очень высоки. Необходимо избегать массивной кровопотери и переливания крови, превышающего возможности сердца», — подчеркнул доктор Джанг.
Возникает ряд сложностей. Врачам приходится соблюдать крайнюю осторожность, чтобы избежать смещения печени, которое может привести к перекручиванию печёночной ножки и сдавлению нижней полой вены, что нарушит кровоток к сердцу.
Не только хирурги, но и анестезиологи внимательно следят за жизненными показателями пациента. К любому незначительному изменению необходимо относиться серьёзно, ведь «маленькая ошибка может привести к тысяче миль неудач».
Разработав план экстренной помощи на случай худшего развития событий, врачи продолжили борьбу не на жизнь, а на смерть. С одной стороны был пациент, стоящий перед лицом смерти, с другой — «ангелы в белом», которые каждую секунду, каждую минуту делали всё возможное.
Высокая концентрация, умелые руки, аккуратность в каждом действии, постоянный контроль за показателями — врачи и медсестры постепенно, шаг за шагом, возвращают пациента к жизни.
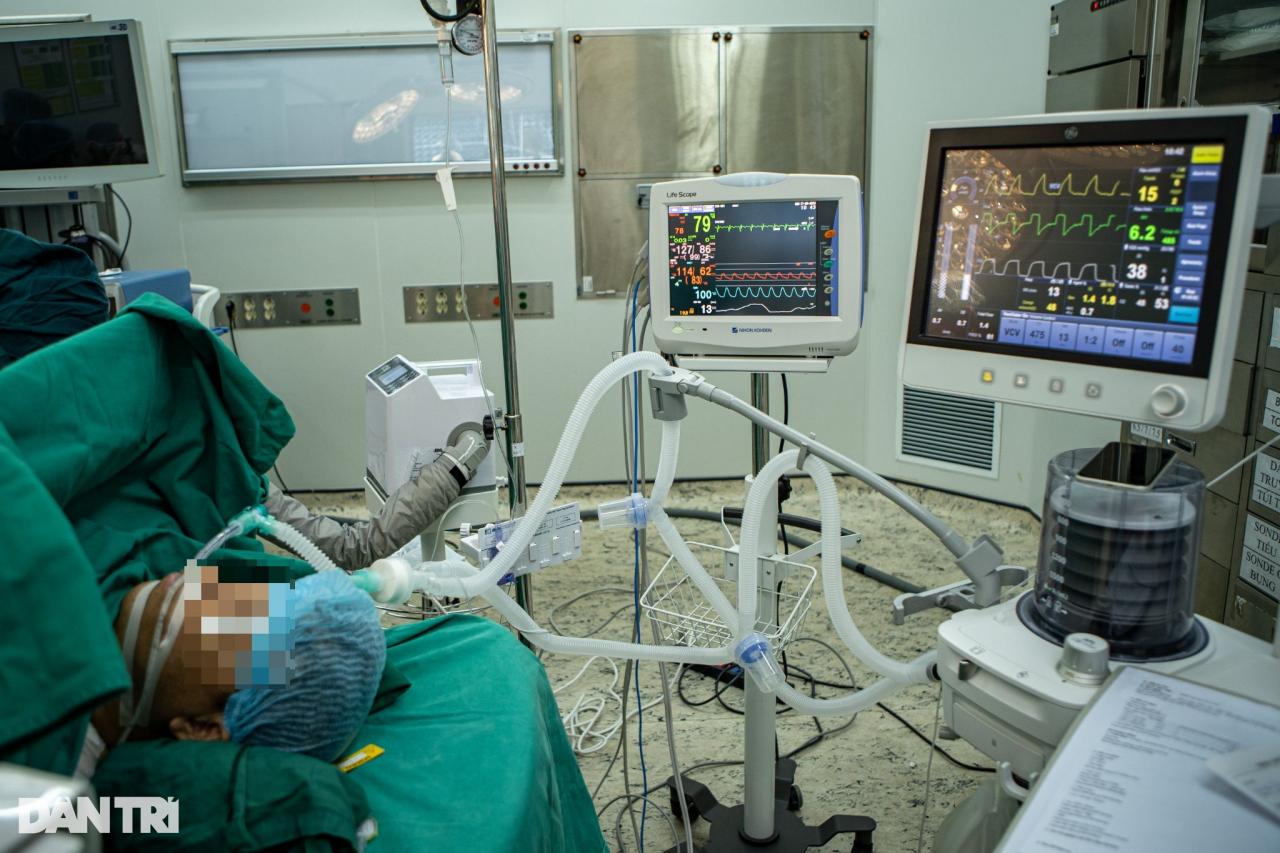
Жизненные показатели пациента тщательно контролируются (Фото: Минь Нян).
В начале правосторонней гепатэктомии хирурги выполнили холецистэктомию, рассечение содержимого капсулы Глиссона и рассечение правой внепеченочной ножки Глиссона.
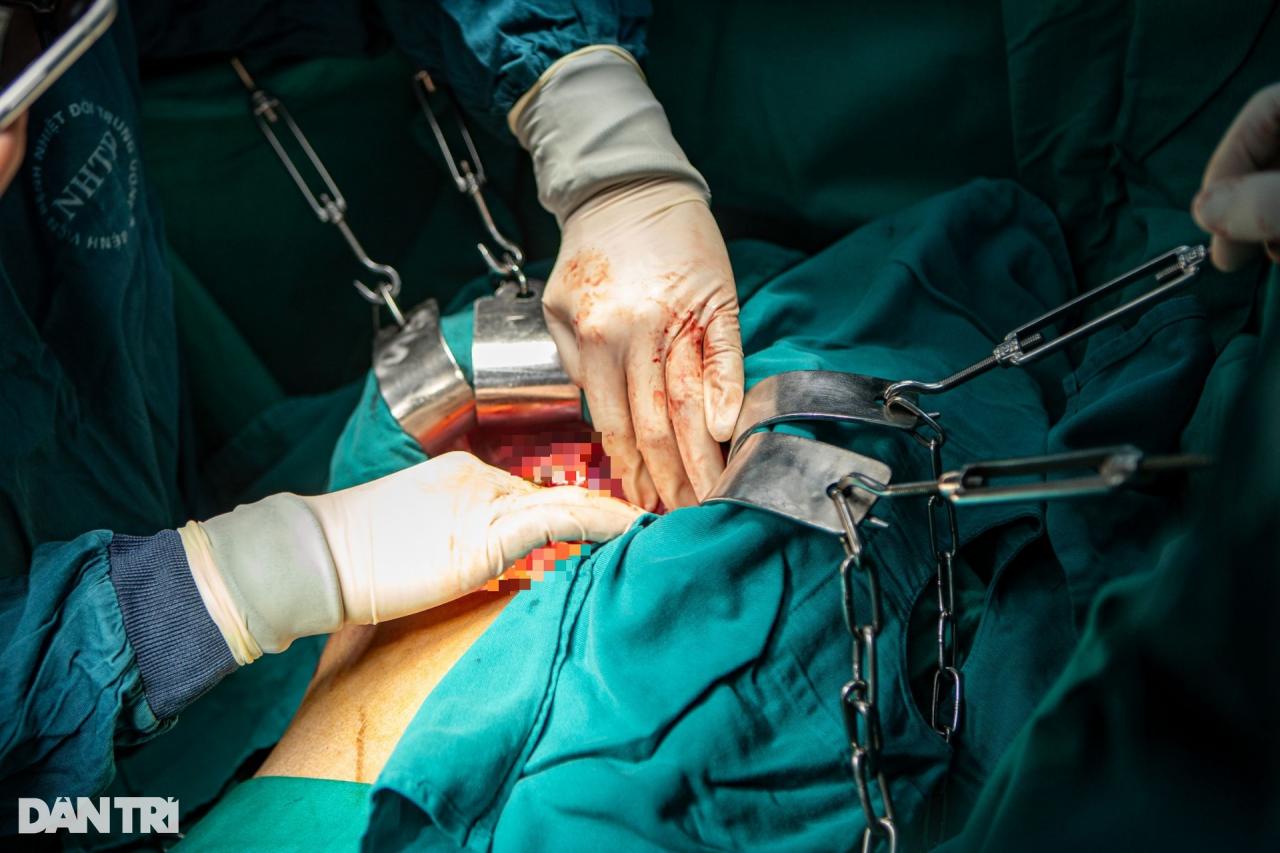
После завершения первого этапа врачи продолжили процедуру подвешивания печени, разрезав печень спереди вдоль правого края средней печеночной вены до передней поверхности нижней полой вены.
Завершив резекцию печени, хирургическая бригада умело рассекла глиссоновы ножки передней и задней долей, хвостатый бугорок, перевязала короткие ветви печеночных вен и перерезала правую печеночную вену.
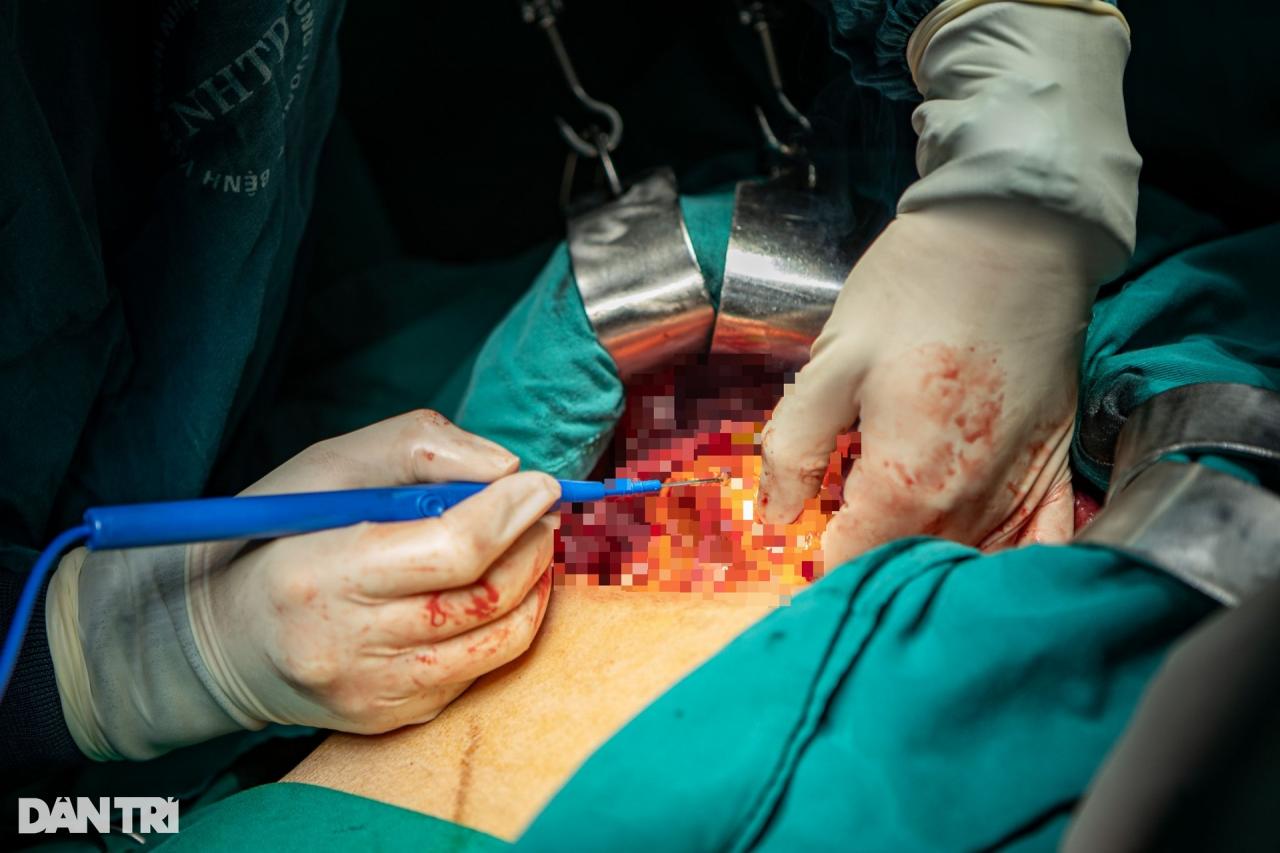
Резекция правой доли печени — серьезная операция, проводимая пациентам с сердечной недостаточностью, поэтому риск во время операции очень высок (Фото: Минь Нян).
Несмотря на то, что операция была на завершающем этапе, давление жизни и смерти всё ещё оказывало сильное давление на врачей. Сосредоточение было ясно видно по их взгляду.
«Последняя минута не гарантирует успеха. Пациенты с сердечной недостаточностью всегда оказываются на грани смерти на операционном столе, поэтому нам необходимо не терять концентрацию. Даже самая незначительная ошибка может стоить жизни пациента», — сказал доктор Джанг.
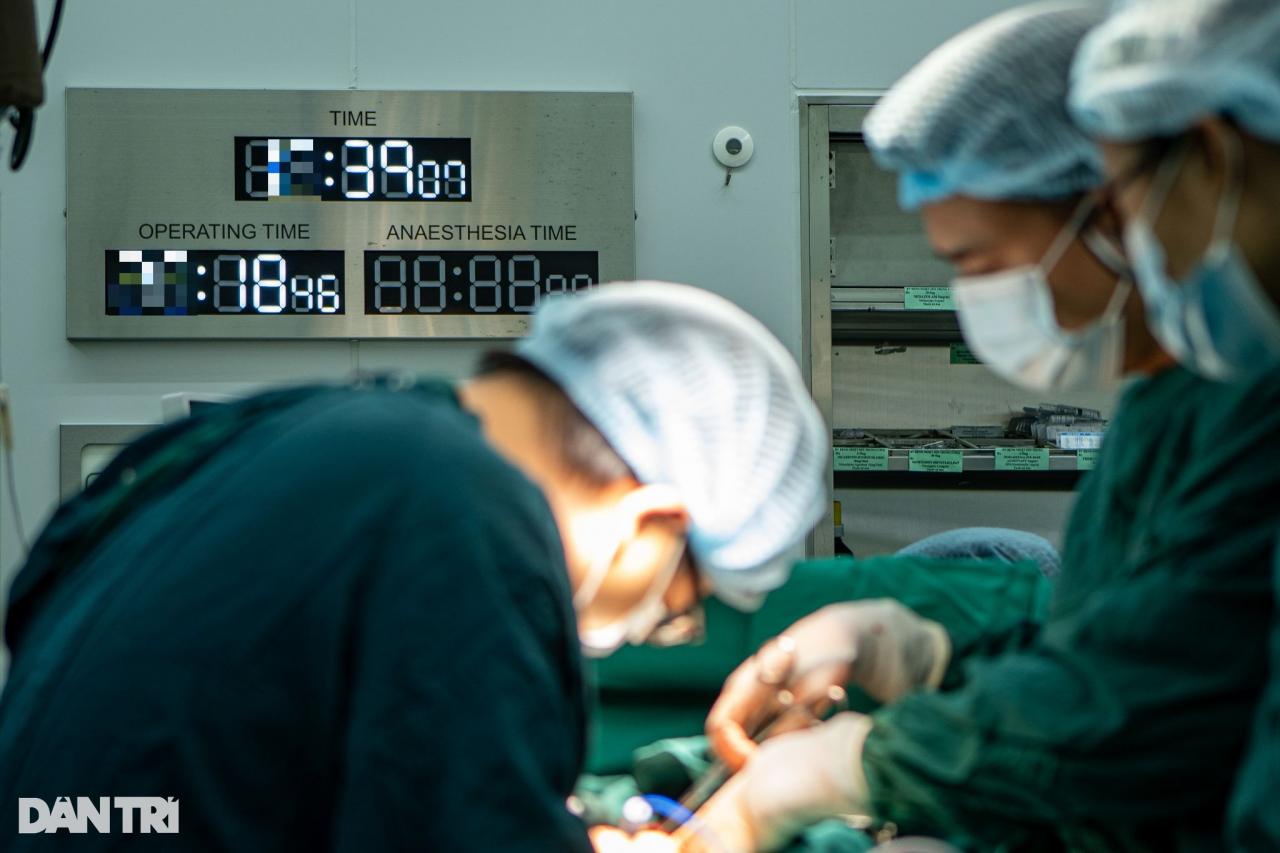
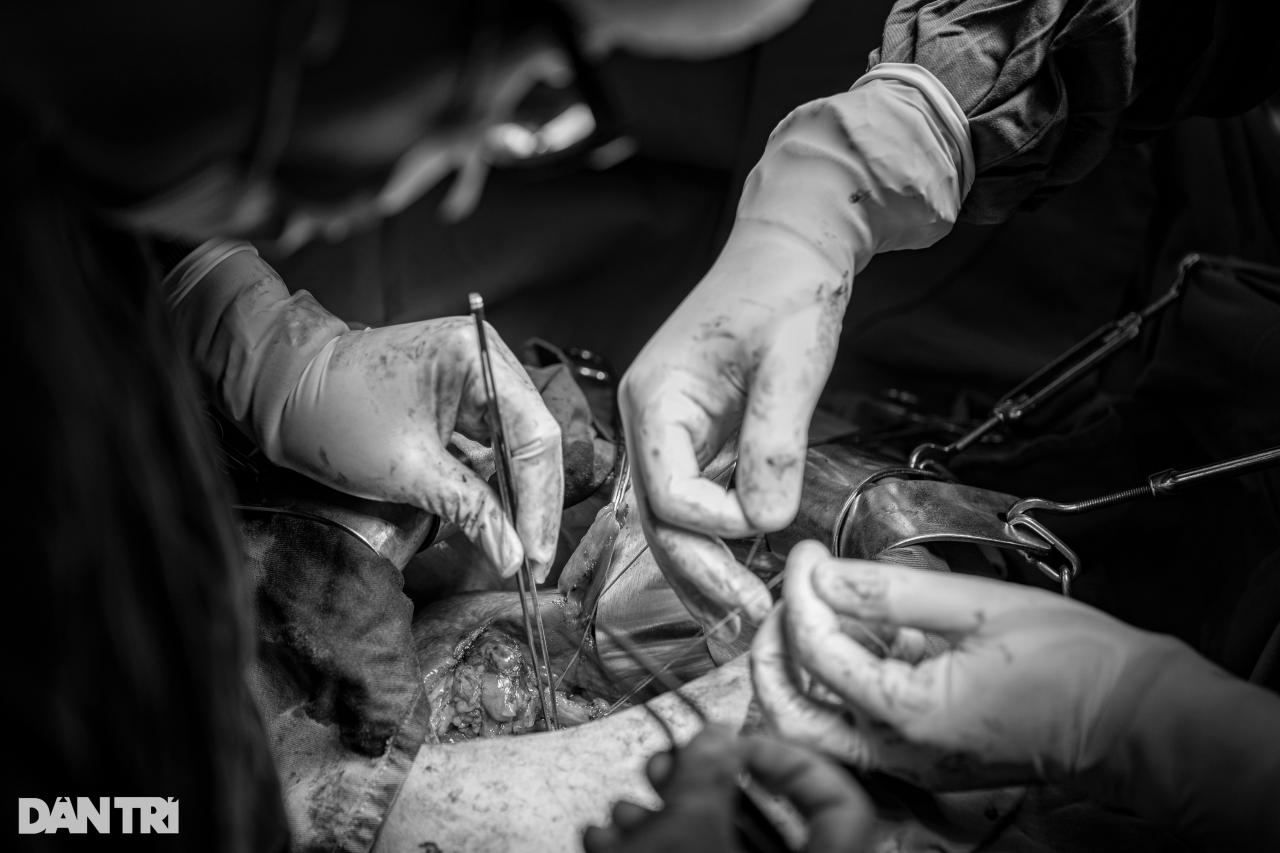
Последняя минута не гарантирует успеха (Фото: Минь Нян).
Настал решающий момент: хирурги отделили правую печень от брюшной стенки пациента. Затем хирургическая бригада установила два электрических дренажа печени и завершила операцию.
Война еще не окончена.
После 5 часов интенсивной операции доктор Джанг наложил последний шов, завершив операцию. Опухоль печени, которая была благополучно удалена, весила 1,5 кг.
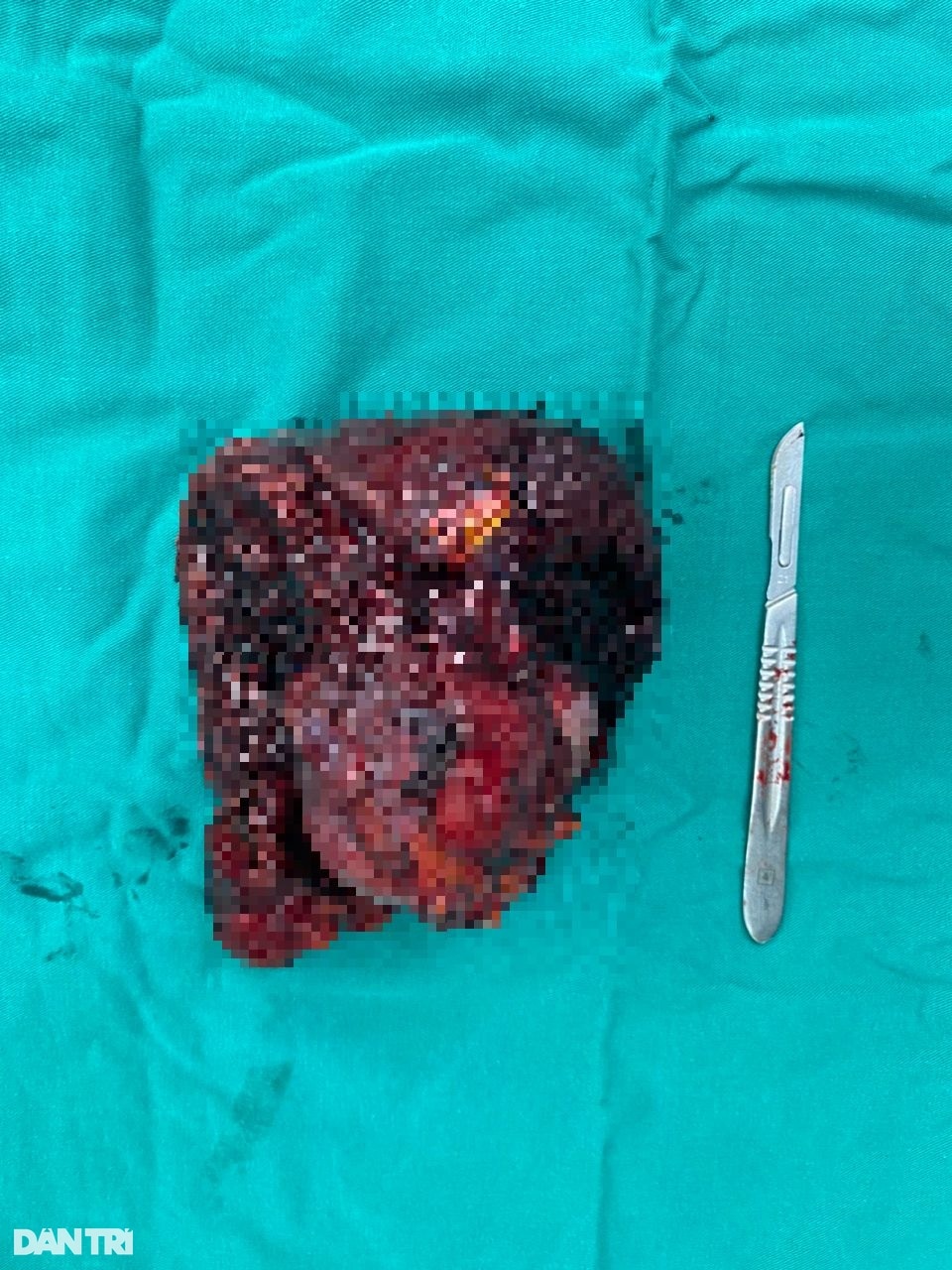
Удаленная опухоль печени весила почти 1,5 кг.
В 14:00 дверь операционной постепенно открылась, и врачи в своих фирменных синих хирургических халатах вышли, вздохнув с облегчением.
«Если вы спросите меня, была ли эта операция драматичной, зрелищной, жестокой, сопровождалась ли она большой кровопотерей и как она проводилась, я могу только улыбнуться», — поделился доктор Джанг после операции.
«Мои коллеги уже несколько месяцев справляются с трудностями, моя задача — просто быть осторожным и не саботировать их достижения», — сказал он.
Эксперт подчеркнул, что иногда тщательная подготовка важнее самой операции. Он процитировал старую поговорку: «Сначала ищи победу, а потом уже ищи битву».
Лечение рака — это междисциплинарный процесс, требующий долгосрочной стратегии. В сложных случаях лечение может занять месяцы, требуя участия специалистов разных специальностей. Кроме того, лечащий врач должен выйти за рамки своей специализации, чтобы найти правильное решение.
Операция завершена, но пациенту и врачам предстоит ещё долгая борьба. «Наша задача — как можно лучше подготовиться к этой борьбе», — сказал доктор Джанг.
Dantri.com.vn



























![[Фото] Подписание соглашения о сотрудничестве между министерствами, ведомствами и местными органами власти Вьетнама и Сенегала](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/7/24/6147c654b0ae4f2793188e982e272651)






































































Комментарий (0)