
Ще одна успішна трансплантація печінки з несумісними групами крові
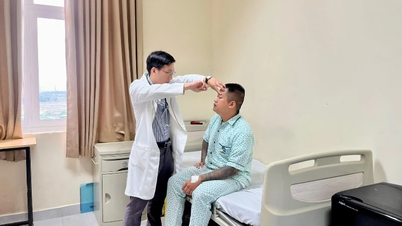
У березні 2023 року у Х. виявили пухлину печінки, ускладнення розриву пухлини, і йому зробили операцію в провінції. Після цього пацієнта Х. перевели до Національної дитячої лікарні для обстеження та лікування, і йому двічі проводили емболізацію.
У квітні 2025 року пацієнту було проведено третє втручання емболізації у 108-му Центральному військовому шпиталі. Однак пухлини печінки продовжували рости та збільшуватися в розмірах. Тому пацієнту було показано трансплантацію печінки.
Мати Г., Т., дивилася на свою доньку з болем у серці: «Твої батьки народили тебе і виховували досі, вони просто хочуть вилікувати твою хворобу, щоб ти мала більше здоров’я. Ти ще молода, у тебе попереду ціле майбутнє». Хоча донька хвилювалася і не хотіла, її рішення пожертвувати свою печінку дитині було прийнято дуже швидко.
Особливістю випадку матері та дитини з Th. є те, що трансплантат печінки не був сумісний за групою крові (група крові дитини 0, група крові матері B). Для трансплантації печінки, несумісної за системою AVO, найважливішим питанням є зниження кількості антитіл проти антигену А та/або В у сироватці крові реципієнта до безпечного рівня, щоб не викликати надмірних гуморальних імунних відповідей проти трансплантованої печінки.
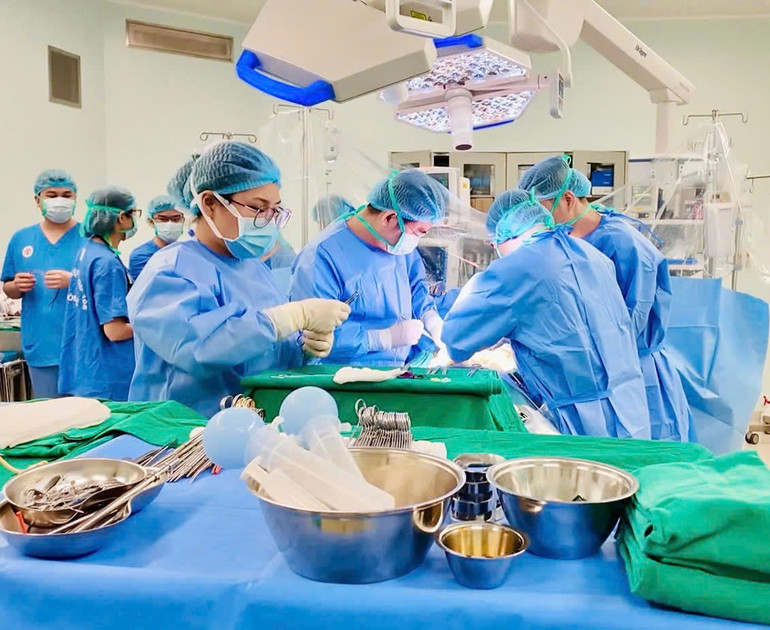
Магістр, лікар-спеціаліст І Нгуєн Хоанг Нгок Ань, відділення гепатобіліарно-панкреатичної хірургії 108-го Центрального військового шпиталю, повідомив, що перед трансплантацією пацієнту Х. було проведено оцінку титру антитіл до групи крові донора, потім титр антитіл було скориговано та проведено десенсибілізуючу терапію імуносупресантом Ритуксимабом у поєднанні з плазмаферезом 3 рази. На той час титр антитіл становив 1/8, що є безпечним значенням для проведення трансплантації печінки для пацієнта.
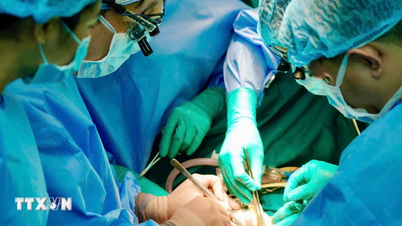
Вранці 7 жовтня мати та донька перенесли найважчу операцію у своєму житті.
Після інтенсивної передтрансплантаційної підготовки команда трансплантологів печінки провела лапароскопічну операцію з видалення правого трансплантата печінки від живого донора для пересадки печінки пацієнтці. Операція тривала 8 годин.
Доцент, доктор Ву Ван Куанг, заступник завідувача відділення гепатобіліарно-панкреатичної хірургії 108-го Центрального військового шпиталю, розповів, що цей випадок вже двічі оперували, тому в черевній порожнині пацієнта виникло спайкове утворення, тому під час проведення операції спайкове утворення довелося видалити.
«У пацієнта було багато пухлин у печінці, тому під час операції необхідно бути обережним. У донора були аномалії жовчовивідних шляхів. Під час виконання біліарного анастомозу на трансплантаті необхідно бути обережним, щоб уникнути витоку жовчовивідних шляхів або стенозу», – поділився доктор Куанг.
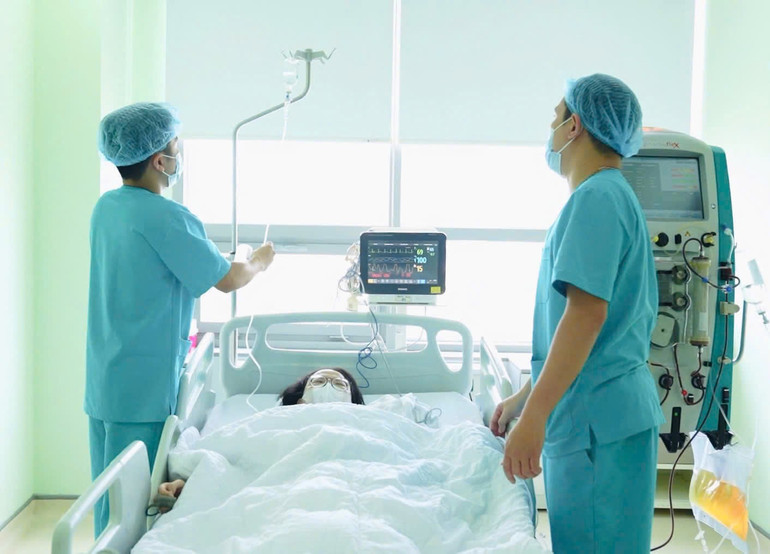
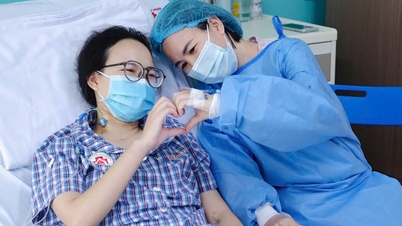
Прокинувшись після трансплантації, Х. спочатку подумала про свою матір. Через тиждень після трансплантації пані Т. дозволили відвідати доньку. І мати, і донька були зворушені та раді бачити, що обидві добре одужують. «Зазвичай ми бачилися лише тоді, коли телефонували одна одній. Сьогодні, маючи змогу зайти з нею в кімнату та побачити її здоровою, я така щаслива, що не можу цього описати. Я просто сподіваюся, що вона скоро зможе повернутися до школи, як її друзі», – зворушено сказала пані Т.
Після тижня трансплантації стан здоров'я як реципієнта, так і донора стабілізувався. Донора виписали з лікарні після тижня трансплантації. Стан здоров'я реципієнта добре відновився, пересаджена печінка функціонувала нормально, і він швидко одужував.
Подолання труднощів трансплантації печінки з несумісними групами крові у пацієнтів
Збільшення джерел донорських органів є проблемою для лікарів у роботі з мобілізації донорства органів і тканин. Було вжито деяких заходів, таких як розширення критеріїв донорства органів, донорство органів від донорів із зупинкою серця, використання екстракорпоральних перфузійних пристроїв для збереження та відновлення функції органів перед трансплантацією, а також донорство органів від донорів з несумісністю групи крові ABO...
У минулому трансплантація органів від живих донорів, несумісних за системою АВО, включаючи трансплантацію печінки, була протипоказанням через високий ризик відторгнення, проте нещодавні досягнення в імуномодулюючій терапії подолали бар'єр сумісності групи крові за системою АВО, тим самим збільшуючи джерело донорства органів для пацієнтів.
За словами експертів у галузі трансплантації органів, наразі в деяких країнах, таких як Тайвань (Китай), Японія та Південна Корея, трансплантація печінки від живих донорів, несумісних за системою ABO, більше не є протипоказанням, а стала рутинним методом лікування, причому результати після трансплантації, як кажуть, еквівалентні результатам трансплантації за групою крові.
У В'єтнамі трансплантація від донора, несумісного з системою ABO, проводилася пацієнтам з трансплантацією нирки та дітям, які перенесли трансплантацію печінки. Однак цей метод ще не застосовувався при трансплантації печінки дорослим.
«Хоча імунітет у дорослих складніший, ніж у дітей, і кількість пацієнтів з трансплантацією печінки зростає, джерело донорської печінки обмежене, тому впровадження трансплантації печінки за несумісною групою крові допомагає збільшити шанси на виживання людей, які потребують трансплантації печінки», – сказав доктор Куанг.
Джерело: https://nhandan.vn/du-bat-dong-nhom-mau-me-van-hien-mot-phan-la-gan-cuu-con-gai-post915814.html


![[Фото] Газета Nhan Dan запускає фільм «Батьківщина в серці: Концертний фільм»](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/16/1760622132545_thiet-ke-chua-co-ten-36-png.webp)

![[Фото] Генеральний секретар То Лам відвідав 18-й Ханойський з'їзд партії, термін повноважень 2025-2030 років](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/16/1760581023342_cover-0367-jpg.webp)

















![[Відео] З'їзд делегатів провінційного партійного комітету Камау провів підготовче засідання](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/10/16/1760619740133_ca-mau-jpg.webp)







![[Відео] TripAdvisor вшановує багато відомих пам'яток Нінь Бінь](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/10/16/1760574721908_vinh-danh-ninh-binh-7368-jpg.webp)



























![[Фото] Газета Nhan Dan запускає фільм «Батьківщина в серці: Концертний фільм»](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/10/16/1760622132545_thiet-ke-chua-co-ten-36-png.webp)







































Коментар (0)