سب سے پہلے، اس نے سوچا کہ یہ صرف عمر سے متعلق مسئلہ ہے یا طرز زندگی کا مسئلہ ہے، لہذا اس نے گھر پر اس کی مسلسل نگرانی کی اور علاج نہیں کیا. تاہم، جب علامات میں بہتری نہیں آئی، تو اس کے گھر والوں نے اسے چیک اپ کے لیے جانے کی ترغیب دی۔
بڑی آنت کے کینسر کی انتباہی علامات
طبی سہولت میں، مسٹر ٹی نے کہا کہ انہوں نے دائیں ریڑھ کی ہڈی کے علاقے میں ہلکا درد محسوس کیا، گہرا پیشاب لیکن جلن یا بار بار پیشاب نہیں ہونا، بخار نہیں، پیٹ میں درد نہیں، بعض اوقات ہاضمہ کی خرابی، دن میں 3-4 بار بیت الخلا جانا، ڈھیلا پاخانہ لیکن خون یا بلغم نہیں، وزن میں کمی نہیں۔
مثالی تصویر۔ |
طبی معائنے کے ذریعے، ڈاکٹر نے انفیکشن کی کوئی علامت نہیں، خون کی کمی نہیں بلکہ ہاضمے کی خرابی کی علامتیں نوٹ کیں۔ وجہ کو واضح کرنے کے لیے مریض کو خون کے ٹیسٹ، الٹراساؤنڈ، اینڈوسکوپی، سی ٹی اسکین کرنے کا حکم دیا گیا۔
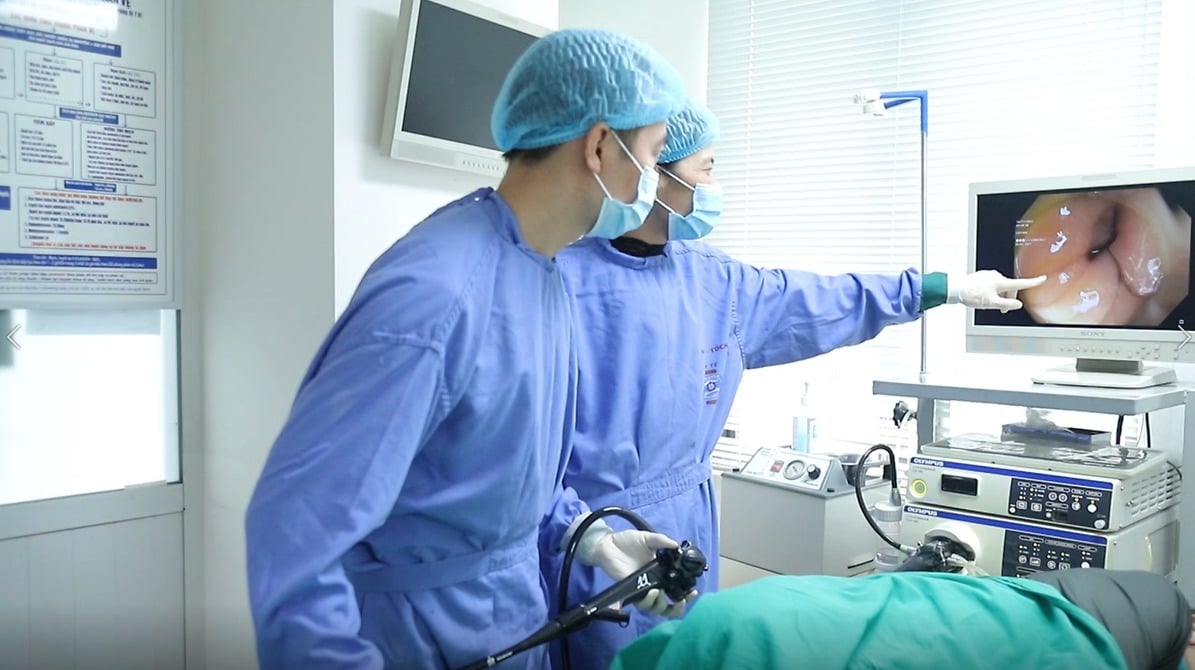
کولونوسکوپی کے نتائج سے پتہ چلتا ہے کہ سگمائیڈ بڑی آنت میں ایک داغ دار، ٹوٹا ہوا زخم تھا جسے چھونے پر آسانی سے خون نکلتا ہے، جس کا سائز تقریباً 4-5 سینٹی میٹر ہے، جو بڑی آنت کے تقریباً 1/3 حصے پر قابض ہے۔
ڈاکٹر نے سائٹ پر بائیوپسی کی۔ پیتھالوجی کے نتائج سے پتہ چلتا ہے کہ مسٹر ٹی کو سگمائیڈ بڑی آنت کا کینسر تھا، اڈینو کارسینوما کا درمیانی فرق تھا۔
بڑی آنت کے کینسر کے علاوہ، مسٹر ٹی کو دیگر بنیادی بیماریوں جیسے گردے کی پتھری اور دو طرفہ پیشاب کی پتھری، دائمی ہیپاٹائٹس بی، اور ابتدائی مرحلے کی دائمی رکاوٹ پلمونری بیماری (COPD) کی ایک سیریز بھی پائی گئی۔
خاص طور پر، الٹراساؤنڈ نے اوپری 1/3 حصے میں ureteral پتھری کی وجہ سے دو طرفہ رینل شرونی اور ureteral dilatation کی تصاویر ریکارڈ کیں، اس کے ساتھ دونوں گردوں میں پتھری اور cysts، اور پتلی بائیں گردے کی parenchyma.
ہیپاٹائٹس ٹیسٹ نے HBsAg مثبت ظاہر کیا، HBV-DNA میں اضافہ ہوا، لیکن جگر کی سختی صرف F0 سطح پر تھی، جگر میں ہلکی فیٹی ڈیجنریشن گریڈ I تھی۔ پھیپھڑوں کے سی ٹی اسکین نے دونوں پھیپھڑوں میں الیوولر پھیلاؤ کو ظاہر کیا، اوپری لاب کی برتری کے ساتھ، ابتدائی مرحلے COPD کی مخصوص۔ اس کے علاوہ، مسٹر ٹی کو گیسٹرائٹس، غذائی نالی کی سوزش، اور گریڈ A گیسٹرو ایسوفیجیل ریفلکس بھی تھا۔
تشخیص ہونے کے بعد، خاندان کی خواہش کے مطابق، مسٹر ٹی کو علاج کے لیے ایک اعلیٰ سطحی اسپتال منتقل کیا گیا۔ یہاں، اس نے بڑی آنت کے ٹیومر کو ہٹانے کے لیے کامیابی کے ساتھ سرجری کی اور فی الحال 7 سائیکل کے طریقہ کار کے مطابق معاون کیموتھراپی حاصل کر رہا ہے۔ اس نے پہلے 2 سائیکل مکمل کر لیے ہیں، صحت مستحکم ہے، اور اچھی طرح سے کھاتا اور سوتا ہے۔
مسٹر ٹی کا خاندان Medlatec Tay Ho کے ڈاکٹروں کی ٹیم کا شکریہ ادا کرنا چاہے گا کہ انہوں نے ابتدائی مرحلے میں بیماری کا پتہ لگانے میں مدد کی، مؤثر علاج کے لیے حالات پیدا کیے اور مریض کے زندہ رہنے کے امکانات میں اضافہ کیا۔
مسٹر ٹی کا کیس ایک واضح مثال ہے کہ مبہم علامات جیسے کمر میں درد یا گہرا پیشاب جو اکثر نظر انداز کر دیا جاتا ہے خطرناک بیماریوں کی انتباہی علامات ہو سکتی ہیں۔
اگر جلد جانچ نہ کی جائے تو بہت سی بیماریاں خاموشی سے ترقی کریں گی جب تک کہ اس کا پتہ لگانے میں بہت دیر ہوجائے۔ ویتنام میں معدے کے بڑھتے ہوئے کینسر کے تناظر میں، باقاعدگی سے صحت کا معائنہ انتہائی اہم کردار ادا کرتا ہے۔ 2020 میں گلوبوکن کے اعدادوشمار کے مطابق، ویتنام میں ہر سال بڑی آنت کے کینسر کے تقریباً 16,000 نئے کیسز ریکارڈ کیے گئے، جن میں 8,200 سے زیادہ اموات بھی شامل ہیں۔
یہ بیماری 50 سال سے زائد عمر کے لوگوں میں عام ہے لیکن کھانے پینے کی غیرصحت مند عادات، تناؤ، سگریٹ نوشی، موٹاپا، دوائیوں کا طویل استعمال اور ورزش کی کمی کی وجہ سے یہ مرض تیزی سے کم عمر افراد کو متاثر کر رہا ہے۔
معدے کے کینسر جیسے معدہ، بڑی آنت، ملاشی، غذائی نالی وغیرہ میں اکثر ابتدائی مراحل میں کوئی واضح علامات نہیں ہوتیں، لیکن اگر جلد پتہ چل جائے تو علاج کی شرح 70-90% تک پہنچ سکتی ہے۔ اس کے برعکس، اگر دیر سے پتہ چلا تو، 5 سالہ بقا کی شرح صرف 20٪ سے کم ہے۔
میڈلٹیک ٹائے ہو کے معدے کے ماہر ڈاکٹر لی وان کھوا کے مطابق، لوگوں کو سال میں کم از کم ایک بار باقاعدگی سے صحت کا معائنہ کرانا چاہیے، خاص طور پر اگر وہ زیادہ خطرہ والے گروپ میں ہوں جیسے کہ 40 سال سے زیادہ عمر کے لوگ، ایسے رشتہ دار ہوں جن کو ہاضمے کا کینسر ہو، دائمی علامات جیسے پیٹ میں درد، آنتوں کی خرابی، خونی پاخانہ کی بیماری، پاخانہ کی بیماری، معدے کی خرابی، خون کی خرابی وغیرہ۔ وغیرہ
ڈاکٹروں نے یہ بھی نوٹ کیا کہ کسی بھی غیر معمولی علامات جیسے کمر میں مسلسل درد، آنتوں کی عادات میں تبدیلی، ہاضمے کی خرابی یا گہرے پیشاب کی جلد از جلد جانچ کرنی چاہیے۔
عام صحت کا معائنہ نہ صرف بیماریوں کا جلد پتہ لگانے میں مدد کرتا ہے یہاں تک کہ علامات نہ ہونے کے باوجود علاج کی تاثیر کو بڑھاتا ہے، زندگی کو طول دیتا ہے اور مریضوں اور ان کے اہل خانہ پر طبی اخراجات کا بوجھ کم کرتا ہے۔
تکنیک یا "ریورس" کندھے کے جوڑ سے مریض کو حرکت میں مدد ملتی ہے۔
اپنی موٹر سائیکل سے گرنے کے بعد، مسز اے (70 سال، ہو چی منہ سٹی) کو اس کے دائیں ہیومر کے اوپری حصے میں کئی چھوٹے ٹکڑوں میں فریکچر ہوا، جس سے معمولی سی حرکت کے باوجود شدید درد ہوا۔ ہو چی منہ شہر کے تام انہ جنرل ہسپتال کے ڈاکٹروں نے کامیابی کے ساتھ کندھے کی تبدیلی کی ایک جدید سرجری کی، جس سے اسے صرف ایک ماہ کے بعد تقریباً معمول کی نقل و حرکت بحال کرنے میں مدد ملی۔
ڈاکٹر لی وان توان، آرتھوپیڈک ٹراما سینٹر کے ڈائریکٹر، تام انہ جنرل ہسپتال، ہو چی منہ سٹی کے مطابق، ہیومرس کا اوپری سرا ایک اہم حصہ ہے جو کندھے کے جوڑ کو بناتا ہے، جسم میں حرکت کی سب سے بڑی رینج والے جوڑوں میں سے ایک۔
جب فریکچر ہوتا ہے، خاص طور پر ایک پیچیدہ فریکچر، تو ہر چھوٹی حرکت شدید درد کا باعث بنتی ہے۔ کندھے کے جوڑ میں بہت سے اعصاب اور خون کی بڑی شریانیں بھی ہوتی ہیں۔ اگر فوری طور پر علاج نہ کیا جائے تو ہڈیوں کے ٹوٹے ہوئے ٹکڑے نقصان یا سکڑاؤ کا سبب بن سکتے ہیں، جس سے بازو کی پرورش کرنے والے عروقی نظام کو نقصان پہنچ سکتا ہے، یہاں تک کہ مستقل فالج کا سبب بھی بن سکتا ہے۔
عام طور پر، فریکچر کے لیے، ڈاکٹر پیچ کے ساتھ ہڈیوں کے ملاپ کے طریقہ کار کو ترجیح دیں گے، اگر ہڈی کا معیار اجازت دیتا ہے۔ تاہم، محترمہ انہ کے معاملے میں، اس تکنیک کا اطلاق نہیں کیا جا سکتا کیونکہ ہڈی کے سر کو 4-5 چھوٹے ٹکڑوں میں توڑ دیا جاتا ہے، سر کی ہڈی بہت کم رہ جاتی ہے، اور شدید آسٹیوپوروسس میں اتنی فاؤنڈیشن نہیں ہوتی کہ وہ پیچ کو پکڑ سکے۔ اس تناظر میں، کندھے کو ریورس کرنا سب سے زیادہ قابل عمل آپشن ہے۔
"ریورس" کندھا ایک خاص ڈیزائن ہے جس میں گلینائیڈ اور ہیومرل ہیڈ کی پوزیشنز کو تبدیل کیا جاتا ہے، جس سے مریض کے لیے استحکام اور حرکت کی حد ہوتی ہے۔
یہ ڈیزائن خاص طور پر بزرگوں کے لیے مؤثر ہے، جہاں لیگامینٹ، جوائنٹ کیپسول، اور روٹیٹر کف ٹینڈنز اکثر تنزلی، پھٹے یا کمزور ہو جاتے ہیں۔ اس قسم کا مصنوعی جوڑ نہ صرف کندھے کی عدم استحکام کو درست کرنے میں مدد کرتا ہے بلکہ آپریشن کے بعد کی نقل مکانی کے خطرے کو بھی کم کرتا ہے۔
سرجری سے پہلے، چونکہ مریض بوڑھا تھا اور اسے بہت سی بنیادی بیماریاں تھیں جیسے ذیابیطس، ہائی بلڈ پریشر، آسٹیوپوروسس اور کینسر کی تاریخ، اس لیے سرجری کو بہت سی خصوصیات کے تال میل کے ساتھ احتیاط سے منصوبہ بنایا گیا تھا۔
ڈاکٹروں نے سرجری کے دوران اور بعد میں پیچیدگیوں کو محدود کرنے کے لیے اندرونی بیماریوں کو کنٹرول کیا ہے۔ ایک ہی وقت میں، خصوصی سافٹ ویئر TraumaCad کا استعمال ایکس رے اور CT سے ڈیٹا پر کارروائی کرنے کے لیے کیا جاتا ہے، جس سے کندھے کے مصنوعی جوڑ کے سائز کا حساب لگایا جاتا ہے جو مریض کی جسمانی ساخت کے مطابق ہوتا ہے۔
تین گھنٹے کی سرجری بڑی احتیاط سے کی گئی۔ سرجنوں نے تمام ٹوٹی ہوئی ہڈی اور خراب ٹشو کو ہٹا دیا، پھر کندھے کو دوبارہ جوڑ دیا اور بازو کو مختلف سمتوں میں گھما کر اس کے استحکام کا تجربہ کیا۔ آخر میں، نرم بافتوں اور پٹھوں کو دوبارہ بنایا گیا، چیرا بند کر دیا گیا، اور طریقہ کار مکمل ہو گیا۔
سرجری کے بعد، محترمہ انہ ہوشیار رہیں، ان کا درد نمایاں طور پر کم ہو گیا، اور اس نے پہلے دن سے ہی بحالی کی مشقیں شروع کر دیں۔ ایک مہینے کے بعد، وہ اپنے کندھے کو تقریباً معمول کے مطابق حرکت دینے میں کامیاب ہو گئی، اور جوڑوں کے گرد چپکنے، پٹھوں کی آٹروفی، یا آسٹیوپوروسس جیسی پیچیدگیوں کو روکنے کے لیے 3-6 ماہ تک انفرادی بحالی کی نگرانی اور مشق کرتی رہی۔
ماسٹر، ڈاکٹر، ماہر I Ho Van Duy An، آرتھوپیڈک ٹراما سینٹر، تام انہ جنرل ہسپتال، ہو چی منہ سٹی، نے کہا کہ بوڑھوں میں ہڈیوں کے ٹوٹنے کی سب سے بڑی وجہ آسٹیوپوروسس ہے۔
یہاں تک کہ روزانہ کی سرگرمیوں میں ہلکا سا اثر بھی ہڈیوں کے ٹوٹنے کا باعث بن سکتا ہے، خاص طور پر بڑے جوڑوں جیسے کولہوں، کندھوں اور کلائیوں میں۔ اگر جلد اور مناسب طریقے سے علاج نہ کیا جائے تو مریض کو سنگین نتائج کا سامنا کرنا پڑ سکتا ہے جیسے کہ دائمی درد، موٹر فنکشن کا نقصان، وینس تھرومبوسس، پریشر السر وغیرہ۔
فی الحال، ہو چی منہ شہر میں ٹام انہ جنرل ہسپتال ایک مطابقت پذیر، تیز اور درست عمل کے ساتھ "ہڈیوں کے ٹوٹنے کا 24-48 گھنٹوں کے اندر ہنگامی علاج" پروگرام کو نافذ کر رہا ہے۔ ہڈیوں کے ٹوٹنے والے مریضوں کا آپریشن سے پہلے جدید مشینری سسٹم جیسے MRI 3 Tesla، CT 1975 سلائسز، ایکو کارڈیوگرافی اور خودکار ٹیسٹنگ سسٹم کا استعمال کرتے ہوئے معائنہ کیا جائے گا۔
اگر اہل ہو تو، مریض کو داخلے کے 24-48 گھنٹوں کے اندر سرجری کے لیے اشارہ کیا جاتا ہے، جو کہ مؤثر ترین مداخلت کا "سنہری" وقت ہے۔ جتنی جلدی سرجری ہوگی، اتنا ہی کم درد، تیزی سے صحت یابی اور پیچیدگیوں کا خطرہ کم ہوگا۔
ہر روز شراب پینا، شدید لبلبے کی سوزش کی وجہ سے تقریباً اس کی جان لے لی
سنٹرل ہاسپٹل فار ٹراپیکل ڈیزیز نے طویل مدتی شراب نوشی کی وجہ سے شدید نیکروٹائزنگ پینکریٹائٹس کے مریض کو تشویشناک حالت میں داخل کیا۔ مریض مسٹر TVT ہے، جس کی عمر 46 سال ہے، جو ہنوئی میں مقیم ہے، جس کی اوسط خوراک تقریباً 500 ملی لیٹر فی دن کے ساتھ کئی سالوں سے الکحل کے استعمال کی تاریخ ہے۔ اگرچہ وہ لبلبے کی سوزش کی وجہ سے کئی بار ہسپتال میں داخل ہو چکے تھے، لیکن پھر بھی وہ شراب نہیں چھوڑ سکے۔
اس بار، مسٹر ٹی کو ان کے اہل خانہ نے ایپی گیسٹرک ریجن میں شدید درد، کمر میں درد، متلی اور اپھارہ کے ساتھ ہسپتال لے جایا - شدید شدید لبلبے کی سوزش کی مخصوص علامات۔ ٹیسٹ کے نتائج سے معلوم ہوا کہ خون میں لبلبے کے انزائمز معمول کی سطح سے 10 گنا بڑھ گئے۔ تشویشناک بات یہ ہے کہ خون میں چکنائی کا انڈیکس (ٹرائگلیسرائیڈ) 16 mmol/L تک پہنچ گیا، جبکہ محفوظ حد صرف 0.7 اور 1.8 mmol/L کے درمیان ہے۔
ماسٹر، ڈاکٹر نگوین کم انہ، شعبہ ایمرجنسی، سینٹرل ہاسپٹل فار ٹراپیکل ڈیزیزز نے کہا کہ پیٹ کے سی ٹی اسکین کے نتائج نے لبلبے کی وسیع سوزش، لبلبے کے گرد پیپ کی بہت سی جیبیں اور شدید نیکروسس ظاہر کیا۔ یہ شدید لبلبے کی سوزش کی سب سے سنگین سطح ہے، جس کا فوری علاج نہ کیا جائے تو صدمے، متعدد اعضاء کی ناکامی اور موت ہو سکتی ہے۔
مریض کو گہرا علاج تجویز کیا گیا جس میں شامل ہیں: لبلبہ کو آرام دینے کے لیے مکمل روزہ، نس میں سیال، ٹرائگلیسرائیڈز کو کم کرنے کے لیے انسولین، لبلبے کی رطوبت کو روکنے والے، درد کو کم کرنے والی ادویات اور سوزش والی ادویات کی زیادہ مقدار۔
بروقت پتہ لگانے اور مداخلت کی بدولت، دو دن کے علاج کے بعد، مریض چوکنا تھا، اب پیٹ میں درد نہیں تھا اور اسے سرجری کی ضرورت نہیں تھی۔ تاہم، ڈاکٹروں نے خبردار کیا کہ اگر مریض مکمل طور پر الکحل سے پرہیز اور خون کے لپڈس کو سختی سے کنٹرول نہیں کرتا تو دوبارہ لگنے کا امکان بہت زیادہ ہوتا ہے۔
ڈاکٹر کِم انہ نے کہا کہ شدید لبلبے کی سوزش سب سے خطرناک طبی ہنگامی حالتوں میں سے ایک ہے، جو صرف چند گھنٹوں میں پیٹ میں درد سے صدمے اور اعضاء کی خرابی میں تبدیل ہو سکتی ہے۔
شدید لبلبے کی سوزش کی تین سب سے عام وجوہات میں طویل الکحل کا استعمال، میٹابولک عوارض، خاص طور پر ہائپرلیپیڈیمیا اور پتھری کی وجہ سے بلاری رکاوٹ ہیں۔ بہت سے مریض، مستحکم علاج کے بعد، پینے کی عادات میں واپس آتے ہیں یا علاج بند کردیتے ہیں، جس کے نتیجے میں بار بار دوبارہ لگنا اور لبلبے کا دائمی نقصان، لبلبے کی نیکروسس، انفیکشن اور خطرناک پیچیدگیاں جیسے ذیابیطس، ہاضمے کی خرابی اور غذائیت کی کمی ہوتی ہے۔
ایسے معاملات اتنے شدید ہوتے ہیں کہ خون کے ٹیسٹ سے علیحدگی ظاہر ہوتی ہے، اوپری تہہ دودھیا سفید چکنائی کی ہوتی ہے، نچلی تہہ خون کی ہوتی ہے۔ لبلبے سے نکلنے والا سیال موٹا ہوتا ہے، نیکروسس اور شدید انفیکشن کی وجہ سے اس میں بدبو آتی ہے۔ اس طرح کے معاملات میں طویل بحالی کی ضرورت ہوتی ہے، سوزش کے سیال کو نکالنے کے لئے مداخلت، یہاں تک کہ سرجری اور بقا کے لئے تشخیص بہت خراب ہے.
ڈاکٹروں نے متنبہ کیا ہے کہ شدید لبلبے کی سوزش نہ صرف الکحل کا براہ راست نتیجہ ہے بلکہ یہ اس بات کی بھی علامت ہے کہ نظام انہضام اور میٹابولک نظام شدید حد سے زیادہ بوجھ کا شکار ہیں۔ جن لوگوں میں ایپی گیسٹرک درد کی علامات کمر تک پھیلتی ہیں، متلی، اپھارہ، بھوک میں کمی، خاص طور پر وہ لوگ جو باقاعدگی سے شراب پیتے ہیں یا لپڈ کی خرابی رکھتے ہیں، انہیں بروقت معائنے اور علاج کے لیے جلد از جلد ہسپتال جانا چاہیے۔
شدید لبلبے کی سوزش کے علاج میں، وقت کی اہمیت ہے۔ تشخیص اور مداخلت جتنی جلدی ہوگی، زندہ رہنے کے امکانات اتنے ہی زیادہ ہوں گے۔ صرف چند گھنٹوں کی تاخیر ناقابل واپسی نقصان کا سبب بن سکتی ہے۔
ماخذ: https://baodautu.vn/tin-moi-y-te-ngay-206-dau-hieu-canh-bao-ung-thu-dai-trang-d308751.html


![[تصویر] لام ڈونگ: ٹوئی فونگ میں مشتبہ جھیل پھٹنے کے بعد نقصان کی تصاویر](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/11/02/1762078736805_8e7f5424f473782d2162-5118-jpg.webp)



![[تصویر] صدر لوونگ کوانگ امریکی وزیر جنگ پیٹ ہیگستھ کا استقبال کر رہے ہیں۔](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/11/02/1762089839868_ndo_br_1-jpg.webp)


































































































تبصرہ (0)