কৃত্রিম বুদ্ধিমত্তার প্রয়োগ চোখের সকেট ক্ষয়কারী সাইনোসাইটিস দূর করে, রোগীর দৃষ্টিশক্তি সংরক্ষণ করে
মিঃ হোয়াং ৫ বছর আগে সাইনাসের জটিলতার কারণে সাইনাসের অস্ত্রোপচার করেছিলেন যার ফলে চোখের সকেটের মিউকোসিল আক্রমণ করে। সম্প্রতি, তিনি চোখের সকেটের মধ্যে ক্রমাগত ব্যথা, দৃষ্টিশক্তি হ্রাস এবং আবহাওয়া পরিবর্তনের সাথে সাথে বারবার সাইনোসাইটিসের সম্মুখীন হচ্ছেন।
 |
| চিত্রের ছবি। |
চোখের রোগ আছে ভেবে তিনি চিকিৎসার জন্য অনেক জায়গায় গিয়েছিলেন কিন্তু কেবল লক্ষণভিত্তিক চিকিৎসা দেওয়া হয়েছিল। যখন অবস্থা আরও গুরুতর হয়ে ওঠে, তার চোখ ফুলে যায় এবং দৃষ্টিশক্তি উল্লেখযোগ্যভাবে হ্রাস পায়, তখন মিঃ হোয়াং চেকআপের জন্য হাসপাতালে যান।
১৯৭৫ সালের সিটি স্ক্যানে দেখা যায় যে, বাম দিকের সামনের এবং সামনের ইথময়েড সাইনাসগুলো স্থান দখলকারী ক্ষত তৈরি করেছে, যার ফলে সাইনাসের বাইরের দেয়াল ক্ষয় হয়েছে এবং চোখের সকেটের গভীর ফ্যাটি টিস্যু সংকুচিত হয়েছে, যার ফলে সাইনাসের খোলা অংশ ব্লক হয়ে গেছে। রোগীর জটিল পুনরাবৃত্ত প্যানসাইনোসাইটিস ধরা পড়ে এবং চিকিৎসা আর কার্যকর না হওয়ায় অস্ত্রোপচারের জন্য নির্ধারিত হয়।
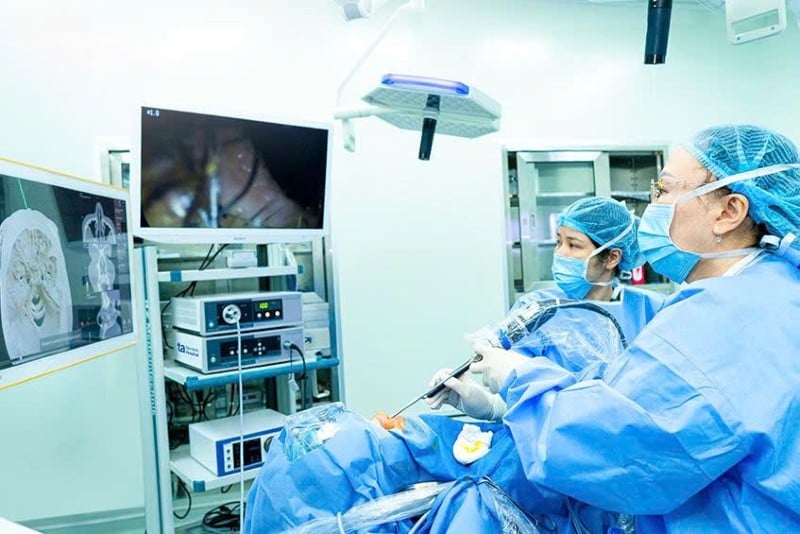
অস্ত্রোপচারের আগে, রোগীর সিটি স্ক্যান চিত্রটি কৃত্রিম বুদ্ধিমত্তার সাথে সমন্বিত একটি ত্রিমাত্রিক পজিশনিং সিস্টেমে (IGS) প্রবেশ করানো হয়। AI প্রযুক্তি মুখের 3D শারীরবৃত্তীয় কাঠামো স্ক্যান করে এবং পুনরায় তৈরি করে, এন্ডোস্কোপির সময় প্রকৃত চিত্রের সাথে সিঙ্ক্রোনাইজ করে।
এর ফলে, সার্জন একই সাথে এন্ডোস্কোপিক চিত্র এবং সাইনাস অঞ্চলের বিস্তারিত অনুকরণকারী 3D চিত্র পর্যবেক্ষণ করতে পারেন, যা গুরুত্বপূর্ণ কাঠামোর কাছাকাছি সংকীর্ণ স্থানে অপারেশনের জন্য সর্বাধিক সহায়তা প্রদান করে।
রোগীর উপর সরাসরি অস্ত্রোপচার করা অটোল্যারিঙ্গোলজিস্ট অধ্যাপক ট্রান ফান চুং থুয়ের মতে, এন্ডোস্কোপির পর, পুরাতন সাইনাস অস্ত্রোপচারের স্থান থেকে তরল নিঃসরণ হতে দেখা যায় এবং গলায় জমাট বাঁধা অবস্থা দেখা যায়। এছাড়াও, অরবিটাল ফ্যাট সাধারণত চোখের সকেটের গভীরে থাকে এবং কাগজের হাড়ের একটি স্তর দ্বারা সুরক্ষিত থাকে। তবে, দীর্ঘস্থায়ী প্রদাহ নিয়ন্ত্রণ না করার কারণে, প্রদাহজনক টিস্যু হাড়ের এই স্তরটিকে ধ্বংস করে দেয়, যার ফলে সাইনাস এবং চোখের সকেটের মধ্যে একটি গর্ত তৈরি হয়।
যদি দ্রুত চিকিৎসা না করা হয়, তাহলে রোগীর অরবিটাল সেলুলাইটিস, অরবিটাল অ্যাবসেস এবং এমনকি দৃষ্টিশক্তি হারানোর মতো বিপজ্জনক জটিলতার সম্মুখীন হতে পারে।
যেহেতু অস্ত্রোপচারের স্থানটি চোখের সকেট, অপটিক স্নায়ু এবং খুলির ভিত্তির মতো গুরুত্বপূর্ণ কাঠামোর কাছাকাছি অবস্থিত এবং পূর্ববর্তী অস্ত্রোপচারের মাধ্যমে শারীরস্থান পরিবর্তন করা হয়েছে, তাই এই অঙ্গগুলির সর্বাধিক কার্যকারিতা সংরক্ষণের জন্য অপারেশনগুলি অত্যন্ত সতর্কতার সাথে এবং সাবধানতার সাথে করা হয়।
এক ঘন্টারও বেশি সময় পর অস্ত্রোপচার শেষ হয়। অস্ত্রোপচারের পর, মিঃ হোয়াং-এর চোখের কোটে আর ব্যথা ছিল না, তার দৃষ্টিশক্তি সংরক্ষিত ছিল, তার স্বাস্থ্য স্থিতিশীল ছিল এবং মাত্র একদিন পর তাকে হাসপাতাল থেকে ছেড়ে দেওয়া হয়েছিল। নিয়মিত চেক-আপে দেখা গেছে যে অস্ত্রোপচারের ক্ষতটি ভালোভাবে সেরে উঠছে, জটিলতার কোনও লক্ষণ দেখা যায়নি।
অধ্যাপক চুং থুই সুপারিশ করেন যে যাদের সাইনাস সার্জারি করা হয়েছে, তাদের জন্য অস্ত্রোপচার পরবর্তী যত্ন এবং পুনরাবৃত্তি প্রতিরোধ অত্যন্ত গুরুত্বপূর্ণ। অস্ত্রোপচারের পরে সাইনাসের কাঠামোটি আরও ভাল নিষ্কাশনের জন্য খোলা থাকে, তবে যদি নাক এবং গলা সঠিকভাবে পরিষ্কার না করা হয়, যদি আপনি ঘন ঘন ধুলো, রাসায়নিকের সংস্পর্শে আসেন, অথবা আবহাওয়ার হঠাৎ পরিবর্তনের পরিবেশে থাকেন, তাহলে নাকের মিউকোসা সহজেই আবার ফুলে যেতে পারে।
চিকিৎসকরা রোগীদের প্রতিদিন স্যালাইন দিয়ে নাক ধোয়ার, ঘরে আর্দ্রতা বজায় রাখার, সিগারেটের ধোঁয়া, বরফ এবং জ্বালাপোড়া এড়িয়ে চলার পরামর্শ দেন। একই সাথে, নিয়মিত চেক-আপ করা প্রয়োজন যাতে ডাক্তাররা প্রাথমিক পর্যায়ে প্রদাহ পর্যবেক্ষণ, সনাক্তকরণ এবং চিকিৎসা করতে পারেন, জটিলতা প্রতিরোধ করতে পারেন এবং পুনরায় অস্ত্রোপচারের ঝুঁকি কমাতে পারেন।
দুটি চোখের পরীক্ষার পর, ছেলেটির একটি বিরল নেফ্রোটিক সিনড্রোম ধরা পড়ে।
সম্প্রতি, হো চি মিন সিটির একটি হাসপাতালে এক বছরের কম বয়সী একটি শিশুর চোখের পাতা ফুলে যাওয়ার ঘটনা পাওয়া গেছে, যা প্রথমে ভুলভাবে কনজাংটিভাইটিস হিসেবে ধরা পড়ে। তবে, পুঙ্খানুপুঙ্খ পরীক্ষা এবং বিশেষায়িত পরীক্ষার পর, শিশুটির নেফ্রোটিক সিনড্রোম ধরা পড়ে, যা এই বয়সের শিশুদের মধ্যে একটি বিরল রোগ।
মায়ের মতে, থাইয়ের আগে অজানা কারণে দিনের বেলায় ঘন ঘন প্রস্রাবের লক্ষণ দেখা দিয়েছিল। হাসপাতালে ভর্তি হওয়ার প্রায় ১০ দিন আগে, তার চোখের পাতা সামান্য ফুলে উঠেছিল। পরিবার তাকে দুটি চক্ষু ক্লিনিকে নিয়ে যায়, যেখানে তার কনজাংটিভাইটিস ধরা পড়ে এবং ওষুধ লিখে দেয়। তবে, তার অবস্থার কোনও উন্নতি হয়নি। এরপর, ফোলা তার অঙ্গ-প্রত্যঙ্গে ছড়িয়ে পড়তে শুরু করে এবং তার পেট ফুলে যায়, তাই পরিবার তাকে পরীক্ষার জন্য হাসপাতালে নিয়ে যায়।
এখানে, আল্ট্রাসাউন্ড এবং প্রস্রাব পরীক্ষার ফলাফলে দেখা গেছে যে শিশুর প্রস্রাবে প্রোটিনের পরিমাণ অস্বাভাবিকভাবে বেশি ছিল, ২০০ মিলিগ্রাম/মিমোলেরও বেশি। ভিয়েতনাম পেডিয়াট্রিক নেফ্রোলজি অ্যাসোসিয়েশনের ভাইস প্রেসিডেন্ট এবং ট্যাম আন জেনারেল হসপিটাল সিস্টেমের পেডিয়াট্রিক্স বিভাগের প্রধান, সহযোগী অধ্যাপক, ডাঃ ভু হুই ট্রু, শিশুটির নেফ্রোটিক সিনড্রোম রোগ নির্ণয় করেছেন। তিনি বলেন যে চোখের পাতার অংশে শুরু হওয়া ফোলাভাব, তারপর ধীরে ধীরে সারা শরীরে ছড়িয়ে পড়ে, এটি রোগের একটি সাধারণ লক্ষণ। চোখের পাতার ফোলাভাব প্রায়শই সকালে স্পষ্টভাবে দেখা যায়, যা সহজেই বাবা-মা এবং ডাক্তারদের চক্ষু সংক্রান্ত রোগের সাথে বিভ্রান্ত করে তোলে।
সহযোগী অধ্যাপক, ডাঃ ভু হুই ট্রু আরও বলেন যে নেফ্রোটিক সিনড্রোম যেকোনো বয়সে হতে পারে, তবে ১ থেকে ১২ বছর বয়সী শিশুদের, বিশেষ করে ছেলেদের ক্ষেত্রে এটি বেশি দেখা যায়। থাইল্যান্ডের মতো ১ বছরের কম বয়সীদের ক্ষেত্রে এটি খুবই বিরল, এবং প্রায়শই জেনেটিক মিউটেশনের সাথে সম্পর্কিত, যার ফলে চিকিৎসা আরও কঠিন হয়ে পড়ে।
বেবি থাইকে ৪.৫ মাস ধরে কর্টিকোস্টেরয়েড দিয়ে চিকিৎসা করা হয়েছিল। একই সময়ে, ডাক্তার রোগের কারণ নির্ধারণের জন্য একটি জিন পরীক্ষার নির্দেশ দেন। ফলাফলে দেখা গেছে যে শিশুটির কোনও জিন পরিবর্তন হয়নি, যা চিকিৎসার জন্য একটি ইতিবাচক লক্ষণ।
তবে, সহযোগী অধ্যাপক, ডাঃ ভু হুই ট্রু সতর্ক করে বলেছেন যে, যদি দ্রুত সনাক্ত না করা হয় এবং চিকিৎসা না করা হয়, তাহলে নেফ্রোটিক সিন্ড্রোম অনেক বিপজ্জনক জটিলতা সৃষ্টি করতে পারে যেমন এমবোলিজম, অপুষ্টি, রক্তাল্পতা, তীব্র কিডনি ব্যর্থতা, সংক্রমণ এবং হাইপোথাইরয়েডিজমের মতো অন্তঃস্রাবজনিত ব্যাধি।
এক মাস চিকিৎসার পর, বেবি থাই ওষুধে ভালো সাড়া দিয়েছে, ফোলাভাব চলে গেছে, তবে এখনও প্রোটিনুরিয়া (প্রস্রাবে প্রোটিন) রয়ে গেছে, যার জন্য অব্যাহত চিকিৎসা এবং নিবিড় পর্যবেক্ষণ প্রয়োজন।
নেফ্রোটিক সিনড্রোম হল এমন একটি অবস্থা যেখানে গ্লোমেরুলির ক্ষতির ফলে প্রচুর পরিমাণে প্রোটিন, প্রধানত অ্যালবুমিন, রক্ত থেকে বেরিয়ে যায় এবং প্রস্রাবে নির্গত হয়, যার ফলে রক্তের প্রোটিন হ্রাস পায়, যার ফলে সারা শরীরে শোথ দেখা দেয়। জিনগত কারণ ছাড়াও, এই রোগ সংক্রমণ, অটোইমিউন রোগ বা ওষুধের পার্শ্বপ্রতিক্রিয়ার মতো কারণগুলির কারণেও হতে পারে।
১ বছরের কম বয়সী শিশুদের ক্ষেত্রে, নেফ্রোটিক সিনড্রোম প্রায়শই বিরল জিনগত পরিবর্তনের সাথে যুক্ত থাকে যা গ্লোমেরুলির গঠন এবং কার্যকারিতাকে প্রভাবিত করে। এর ঘটনা খুবই কম, প্রতি ১০০,০০০ শিশুতে মাত্র ১-৩ জন। সাধারণ লক্ষণগুলির মধ্যে রয়েছে চোখ, মুখ, পেট, নিম্নাঙ্গ ফুলে যাওয়া, ফেনাযুক্ত প্রস্রাব, দ্রুত ওজন বৃদ্ধি, ক্লান্তি এবং ক্ষুধা হ্রাস।
শিশু এবং ছোট বাচ্চাদের নেফ্রোটিক সিনড্রোমের চিকিৎসা প্রায়শই বড় বাচ্চাদের তুলনায় বেশি জটিল। যেসব ক্ষেত্রে কর্টিকোস্টেরয়েড (যাকে "স্টেরয়েড প্রতিরোধ" বলা হয়) সাড়া দেয় না, সেক্ষেত্রে শিশুটিকে অ্যালবুমিন প্রতিস্থাপন, শোথ হ্রাস, পুষ্টিকর পরিপূরক, সংক্রমণ প্রতিরোধ এবং অ্যান্টিকোঅ্যাগুলেশনের মতো সহায়ক ব্যবস্থা দিয়ে চিকিৎসা করা হবে। যদি রোগটি শেষ পর্যায়ের রেনাল ব্যর্থতায় অগ্রসর হয়, তাহলে ডাক্তার কিডনি অপসারণ এবং শিশুকে কিডনি প্রতিস্থাপনের জন্য প্রস্তুত করার কথা বিবেচনা করবেন।
সহযোগী অধ্যাপক, ডাঃ ভু হুই ট্রু সতর্ক করে বলেছেন যে নেফ্রোটিক সিনড্রোম প্রতিরোধ করা কঠিন কারণ বেশিরভাগ ক্ষেত্রেই স্পষ্ট লক্ষণ দেখা গেলেই তা ধরা পড়ে। পিতামাতাদের চোখের পাতা, শরীর ফুলে যাওয়া, প্রস্রাবের পরিমাণের পরিবর্তন, অস্বাভাবিক ওজন বৃদ্ধির মতো অস্বাভাবিকতার দিকে মনোযোগ দেওয়া উচিত... এবং প্রাথমিক রোগ নির্ণয় এবং সময়মত চিকিৎসার জন্য তাদের সন্তানদের শিশু বিশেষজ্ঞের চিকিৎসা কেন্দ্রে নিয়ে যাওয়া উচিত।
দ্রুত ওজন বৃদ্ধির পর কিডনিতে পাথর আবিষ্কার করে হতবাক
মিঃ মান (HCMC) ১ মিটার ৭৩ লম্বা এবং পূর্বে তার ওজন প্রায় ৭০ কেজি ছিল। তবে, মাত্র দুই বছরের মধ্যে, তার ওজন আকাশছোঁয়াভাবে বেড়ে ৯৬ কেজিতে পৌঁছেছে, কোনও স্পষ্ট লক্ষণ ছাড়াই, কেবল তার "দৃশ্যমান পেট" ছাড়া। তার বসে থাকা অফিসের কাজের কারণে, তার শরীর "কথা বলতে" শুরু না করা পর্যন্ত তিনি এই পরিবর্তনটি লক্ষ্য করেননি।
প্রায় চার মাস আগে, মি. মান হঠাৎ করে তার পিঠের নিচের অংশ এবং বাম নিতম্বে তীব্র ব্যথা অনুভব করেন এবং জরুরি বিভাগে যেতে হয়। সেখানে ডাক্তাররা তার বাম কিডনিতে তিনটি পাথর আবিষ্কার করেন, যার আকার ছিল ৩-৯ মিমি। সবচেয়ে বড় পাথরটি (৯ মিমি) মূত্রনালীতে পড়ে গিয়েছিল, যার ফলে ব্লকেজ তৈরি হয়েছিল এবং "কিডনিতে ব্যথা" দেখা দেয় - যা মূত্রনালীর মধ্য দিয়ে কিডনিতে পাথর চলাচলের সময় সাধারণত ব্যথা হয়।
রোগীকে মূত্রনালীর মাধ্যমে পাথর বের করে দেওয়ার জন্য ওষুধ ব্যবহার করে চিকিৎসার পরামর্শ দেওয়া হয়েছিল। একই সাথে, ডাক্তার তাকে ওজন কমানোর পরামর্শ দিয়েছিলেন কারণ স্থূলতা কিডনিতে পাথর হওয়ার অন্যতম প্রধান ঝুঁকির কারণ। যদি ওজন নিয়ন্ত্রণ না করা হয়, তাহলে পাথরের পুনরাবৃত্তি হওয়ার সম্ভাবনা খুব বেশি।
এরপর মিঃ মান একটি ব্যাপক পরীক্ষার জন্য হাসপাতালে যান। এন্ডোক্রিনোলজিস্ট ডাঃ ট্রান হু থান তুং বলেন যে মিঃ মান স্থূলতার স্তর ২-এ ছিলেন, তার বডি মাস ইনডেক্স (BMI) ৩২.১ কেজি/মিটার² এবং ভিসারাল ফ্যাট ১৬১.১ সেমি² পর্যন্ত ছিল, যা নিরাপদ সীমার চেয়ে ১.৫ গুণ বেশি।
এছাড়াও, পরীক্ষায় আরও দেখা গেছে যে মিঃ মান-এর ইউরিক অ্যাসিড, গ্রেড ২ ফ্যাটি লিভার, লিপিড ডিসঅর্ডার, স্লিপ অ্যাপনিয়া এবং প্রি-ডায়াবেটিক রক্তে শর্করার মাত্রা বৃদ্ধি পেয়েছে, যা দীর্ঘমেয়াদী স্থূলতার সাধারণ পরিণতি।
স্থূলতা এবং কিডনিতে পাথরের মধ্যে যোগসূত্র ব্যাখ্যা করে ডঃ তুং বলেন যে স্থূল ব্যক্তিদের প্রস্রাবের গঠনে প্রায়শই পরিবর্তন দেখা যায়, যার মধ্যে রয়েছে ক্যালসিয়াম, ইউরিক অ্যাসিড এবং অক্সালেটের মাত্রা বৃদ্ধি, যা কিডনিতে পাথর তৈরির প্রধান উপাদান। এছাড়াও, ইনসুলিন প্রতিরোধ, যা স্থূল ব্যক্তিদের মধ্যে সাধারণ, পাথরের ঝুঁকিও বাড়ায়, বিশেষ করে ইউরিক অ্যাসিড পাথর।
অস্বাস্থ্যকর খাদ্যাভ্যাস, প্রচুর পরিমাণে প্রক্রিয়াজাত খাবার, ফাস্ট ফুড, লবণ ও চিনিযুক্ত খাবার ব্যবহারও পাথর গঠনের ঝুঁকি বাড়ায়। অতএব, ওজন হ্রাস এবং জীবনযাত্রার সমন্বয় এই রোগ প্রতিরোধ ও কার্যকরভাবে চিকিৎসার জন্য গুরুত্বপূর্ণ সমাধান।
নিরাপদ ও টেকসই ওজন কমানোর জন্য ডায়েট, জীবনধারা এবং ওষুধের সংমিশ্রণ সম্পর্কে ডাক্তার মিঃ মানকে পুঙ্খানুপুঙ্খভাবে পরামর্শ দিয়েছিলেন।
একজন পুষ্টিবিদের নির্দেশনা অনুসরণ করে, তিনি অ্যালকোহল গ্রহণ কমাতে শুরু করেন, আগের মতো অফিসে নাস্তা করা বন্ধ করে দেন, ক্ষুধা কমাতে জল খাওয়ার পরিমাণ বাড়িয়ে দেন এবং মিষ্টি ছাড়া তাজা দুধ, দই, কম চিনিযুক্ত ফল এবং সবুজ শাকসবজির মতো স্বাস্থ্যকর খাবার যোগ করেন।
ব্যস্ত কাজের সময়সূচীর কারণে, তার নিয়মিত ব্যায়াম করার সময় নেই, তাই তিনি হালকা ব্যায়াম বেছে নেন: সপ্তাহান্তে হাঁটা, প্রতিদিন ১০-১৫ মিনিট দড়ি লাফানো। ডাক্তারের ওজন কমানোর নিয়ম অনুসরণ করার মাত্র দুই মাস পর, মিঃ মান আশ্চর্যজনকভাবে ক্লান্ত বা ক্লান্ত বোধ না করেই ১২ কেজি ওজন কমিয়েছেন।
"যদি সম্ভব হয়, আমি আগের মতো ওজন ৭০ কেজিতে ফিরিয়ে আনতে চাই। আমি জানি এটা সহজ নয়, তবে আমি ডাক্তারের নির্দেশিত নিয়ম অনুসরণ করার চেষ্টা করব," মিঃ মান বলেন।
ডাঃ ট্রান হু থান তুং-এর মতে, মাত্র ৫-১০% শরীরের ওজন কমাতে পারলেই অতিরিক্ত ওজন এবং স্থূলকায় ব্যক্তিরা ডায়াবেটিস, কিডনিতে পাথর, ফ্যাটি লিভার, বিপাকীয় ব্যাধি, স্লিপ অ্যাপনিয়া এবং সামগ্রিক মানসিক ও শারীরিক স্বাস্থ্যের মতো সহজাত রোগগুলির উল্লেখযোগ্য উন্নতি করতে পারে।
সূত্র: https://baodautu.vn/tin-moi-y-te-ngay-1810-ung-dung-tri-tue-nhan-tao-loai-bo-viem-xoang-cuu-thi-luc-benh-nhan-d415022.html



![[ছবি] প্রধানমন্ত্রী ফাম মিন চিন হাঙ্গেরির জাতীয় পরিষদের স্পিকার কোভার লাসজলোর সাথে দেখা করেছেন](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/20/1760970413415_dsc-8111-jpg.webp)
![[ছবি] জাতীয় পরিষদের চেয়ারম্যান ট্রান থান মান হাঙ্গেরির জাতীয় পরিষদের চেয়ারম্যান কোভার লাসজলোর সাথে আলোচনা করছেন](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/20/1760952711347_ndo_br_bnd-1603-jpg.webp)
![[ছবি] পঞ্চদশ জাতীয় পরিষদের দশম অধিবেশনের আনুষ্ঠানিক উদ্বোধন](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/20/1760937111622_ndo_br_1-202-jpg.webp)
![[ছবি] হাঙ্গেরির পার্লামেন্টের চেয়ারম্যান রাষ্ট্রপতি হো চি মিনের সমাধিসৌধ পরিদর্শন করেছেন](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/20/1760941009023_ndo_br_hungary-jpg.webp)


































































































মন্তব্য (0)