
Eine weitere erfolgreiche Lebertransplantation mit inkompatiblen Blutgruppen
Im März 2023 wurde bei H. ein Lebertumor und eine Komplikation durch einen geplatzten Tumor festgestellt und er wurde in der Provinz operiert. Anschließend wurde Patient H. zur Untersuchung und Behandlung in das Nationale Kinderkrankenhaus verlegt und zweimal einer Embolisation unterzogen.
Im April 2025 unterzog sich der Patient im Militärzentralkrankenhaus 108 der dritten Embolisation. Die Lebertumore wuchsen jedoch weiter und vergrößerten sich. Daher wurde bei dem Patienten eine Lebertransplantation indiziert.
H.s Mutter Th. blickte ihre Tochter mit tiefem Schmerz an: „Deine Eltern haben dich geboren und großgezogen. Sie wollen nur deine Krankheit heilen, damit du wieder gesund wirst. Du bist noch jung, du hast eine ganze Zukunft vor dir.“ Obwohl ihre Tochter sich Sorgen machte und es nicht wollte, traf sie sehr schnell die Entscheidung, ihrem Kind ihre Leber zu spenden.
Das Besondere am Fall von Mutter und Kind Th. ist, dass die Lebertransplantation nicht blutgruppenkompatibel war (Kind Blutgruppe 0, Mutter Blutgruppe B). Bei einer ABO-inkompatiblen Lebertransplantation ist es vor allem wichtig, die Menge an Antikörpern gegen Antigen A und/oder B im Serum des Empfängers auf ein sicheres Niveau zu senken, um keine übermäßigen humoralen Immunreaktionen gegen die transplantierte Leber hervorzurufen.
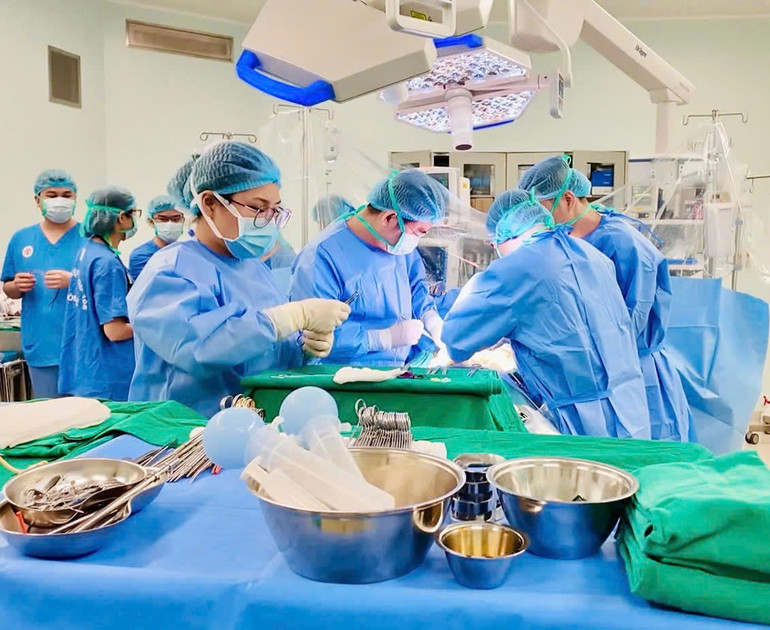
Facharzt I. Nguyen Hoang Ngoc Anh von der Abteilung für Leber-, Gallen- und Pankreaschirurgie am Zentralen Militärkrankenhaus 108 erklärte, dass bei Patient H. vor der Transplantation der Antikörpertiter der Blutgruppe des Spenders bestimmt wurde. Anschließend wurde der Antikörpertiter angepasst und eine Desensibilisierungsbehandlung mit dem Immunsuppressivum Rituximab in Kombination mit dreimaligem Plasmaaustausch durchgeführt. Zu diesem Zeitpunkt lag der Antikörpertiter bei 1/8, was ein sicherer Wert für eine Lebertransplantation bei diesem Patienten ist.
Am Morgen des 7. Oktober unterzogen sich Mutter und Tochter der größten Operation ihres Lebens.
Nach intensiver Vorbereitung auf die Transplantation führte das Lebertransplantationsteam eine laparoskopische Operation durch, um das rechte Lebertransplantat eines lebenden Spenders zu entnehmen und der Patientin zu transplantieren. Die Operation dauerte 8 Stunden.
Außerordentlicher Professor, Doktor Vu Van Quang, stellvertretender Leiter der Abteilung für Leber-, Gallen- und Pankreaschirurgie am Zentralen Militärkrankenhaus 108, sagte, dass in diesem Fall bereits zweimal operiert worden sei und es daher zu einer Verwachsung im Bauchraum des Patienten gekommen sei, die bei der Operation entfernt werden musste.
„Der Patient hatte viele Tumore in der Leber, deshalb war während der Operation Vorsicht geboten. Der Spender hatte Anomalien im Gallentrakt. Bei der Durchführung der Gallenanastomose am Transplantat muss darauf geachtet werden, ein Austreten oder eine Stenose der Galle zu vermeiden“, erklärte Dr. Quang.
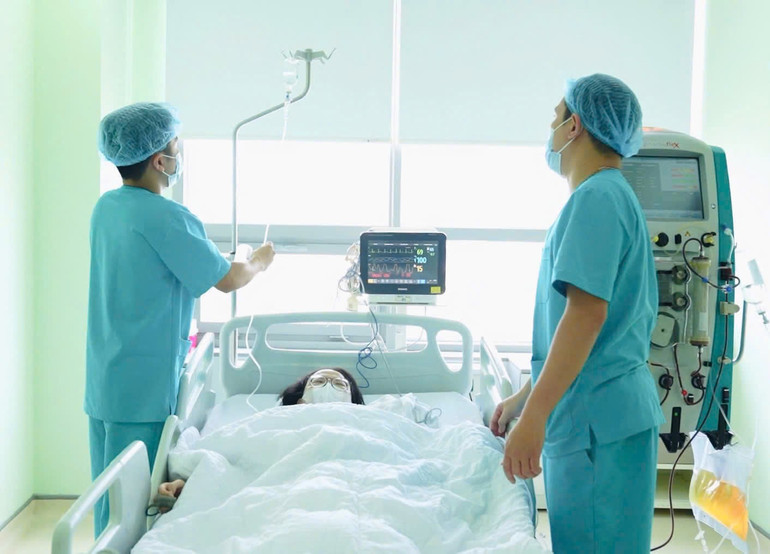
Als H. nach der Transplantation aufwachte, dachte sie zuerst an ihre Mutter. Eine Woche nach der Transplantation durfte Frau Th. ihre Tochter besuchen. Mutter und Tochter waren gerührt und glücklich, dass es beiden so gut ging. „Normalerweise sahen wir uns nur, wenn wir uns riefen. Heute mit ihr ins Zimmer gehen zu können und sie gesund zu sehen, macht mich unbeschreiblich glücklich. Ich hoffe einfach, dass sie bald wieder zur Schule gehen kann wie ihre Freundinnen“, sagte Frau Th. gerührt.
Eine Woche nach der Transplantation war der Gesundheitszustand von Empfänger und Spender stabil. Der Spender konnte nach einer Woche das Krankenhaus verlassen. Der Empfänger erholte sich gut, die transplantierte Leber funktionierte normal und er bewegte sich schnell.
Herausforderungen bei Lebertransplantationen mit inkompatiblen Blutgruppen für Patienten meistern
Die Ausweitung der Quellen gespendeter Organe stellt für Ärzte bei der Mobilisierung von Organ- und Gewebespenden ein Problem dar. Es wurden einige Maßnahmen ergriffen, wie z. B. die Ausweitung der Kriterien für Organspenden, die Spende von Organen von Spendern mit Herzstillstand, der Einsatz extrakorporaler Perfusionsgeräte zur Erhaltung und Wiederherstellung der Organfunktion vor der Transplantation und die Spende von Organen von Spendern mit ABO-Blutgruppenunverträglichkeit.
In der Vergangenheit war die Organtransplantation von ABO-inkompatiblen lebenden Spendern, einschließlich Lebertransplantationen, aufgrund des hohen Abstoßungsrisikos eine Kontraindikation. Jüngste Fortschritte bei immunmodulatorischen Therapien haben jedoch die Barriere der ABO-Blutgruppenkompatibilität durchbrochen und damit die Quelle von Organspenden für Patienten erweitert.
Experten auf dem Gebiet der Organtransplantation zufolge ist die Lebertransplantation von ABO-inkompatiblen lebenden Spendern in einigen Ländern wie Taiwan (China), Japan und Südkorea derzeit keine Kontraindikation mehr, sondern eine Routinebehandlungsmethode. Die Ergebnisse nach der Transplantation sollen denen von Transplantationen mit kompatibler Blutgruppe gleichwertig sein.
In Vietnam wurde die Transplantation von ABO-inkompatiblen Spendern bei Nierentransplantationspatienten und in der Gruppe der pädiatrischen Lebertransplantationen durchgeführt. Bei Lebertransplantationen bei Erwachsenen wurde diese Technik jedoch noch nicht angewendet.
„Obwohl die Immunität von Erwachsenen komplexer ist als die von Kindern und die Zahl der Lebertransplantationspatienten zunimmt, ist die Quelle gespendeter Lebern begrenzt. Daher trägt die Durchführung einer Lebertransplantation mit inkompatibler Blutgruppe dazu bei, die Überlebenschancen von Menschen zu erhöhen, die eine Lebertransplantation benötigen“, sagte Dr. Quang.
Quelle: https://nhandan.vn/du-bat-dong-nhom-mau-me-van-hien-mot-phan-la-gan-cuu-con-gai-post915814.html


![[Foto] Generalsekretär To Lam nimmt am 18. Parteitag in Hanoi (Legislaturperiode 2025–2030) teil](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/16/1760581023342_cover-0367-jpg.webp)




![[Foto] Die Zeitung Nhan Dan bringt „Vaterland im Herzen: Der Konzertfilm“ heraus.](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/16/1760622132545_thiet-ke-chua-co-ten-36-png.webp)

























![[Video] TripAdvisor würdigt viele berühmte Sehenswürdigkeiten von Ninh Binh](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/10/16/1760574721908_vinh-danh-ninh-binh-7368-jpg.webp)



























![[Foto] Die Zeitung Nhan Dan bringt „Vaterland im Herzen: Der Konzertfilm“ heraus.](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/10/16/1760622132545_thiet-ke-chua-co-ten-36-png.webp)







































Kommentar (0)