Vom Hacken des Systems bis zur Entwicklung einer Software zur Überwachung des Blutzuckerspiegels bei Kindern
John Costik ist Softwareentwickler in New York, dessen vierjähriger Sohn an Typ-1-Diabetes leidet. Im Februar 2013 stellte er seinen kapillaren Blutzucker von der Dutzenden Male täglich messenden Messung auf ein kontinuierliches Glukosemessgerät (CGM) um, das alle fünf Minuten Ergebnisse liefert.
Allerdings gab es damals noch keine kommerzielle Anwendung, die eine CGM-Fernüberwachung ermöglichte, sodass Eltern die Blutzuckerwerte ihres Kindes aus der Ferne hätten abfragen können, während das Kind in der Schule, bei einem Freund oder sogar über Nacht in einem anderen Zimmer schlief.
Costik hackte das System und entwickelte eine Software, die CGM-Daten ins Internet übertrug, um die Blutzuckerwerte seines Kindes in Echtzeit abzurufen. Anschließend verkündete er seine Erfindung auf Twitter. Dadurch erregte Lane Desborough, ein kalifornischer Ingenieur und „Diabetiker-Vater“, die Aufmerksamkeit von Ross Naylor, der ebenfalls an Typ-1-Diabetes leidet, und einigen anderen. Sie arbeiteten gemeinsam am Open-Source-Code und nannten ihn „Projekt Nightscout“.
Nightscout ermöglichte den Echtzeitzugriff (https://www.nightscout.info/) auf CGM-Daten über eine persönliche Website, lange bevor kommerzielle Anwendungen die Fernüberwachung von CGM-Daten ermöglichten.
Es war die erste große Innovation von Patienten für Patienten, die ihnen große Veränderungen im Diabetesmanagement ermöglichte. Zunächst entwickelten sie Open-Source-Fernüberwachungssoftware, mit der andere ihre eigenen Überwachungssysteme aufbauen konnten, und dann automatisierte Insulinabgabegeräte und Smartphone-Apps.
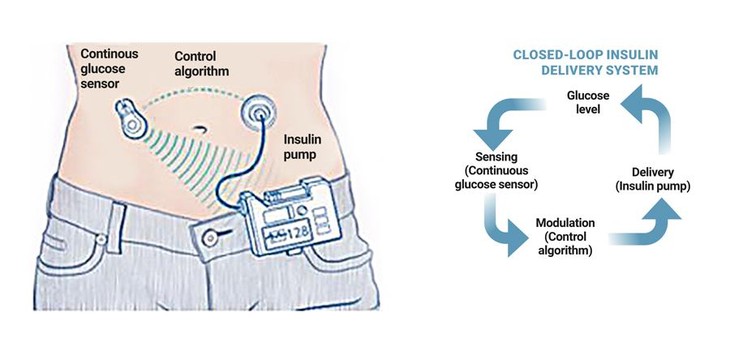 |
Künstliche Bauchspeicheldrüse: Eine vernetzte Idee von Diabetikern |
Costiks Twitter-Post ermöglichte nicht nur Echtzeitzugriff auf CGM-Daten, sondern führte auch zur Geburt einer digitalen Diabetes-Selbstmanagement-Bewegung – dem ersten D-Data ExChange im November 2013.
Qualifizierte Personen ( Mediziner , Softwareentwickler, Ingenieure) kommen mit Menschen zusammen, die von Typ-1-Diabetes betroffen sind, um nach Möglichkeiten zu suchen, den Einsatz von Diabetes-Management-Technologien und das Leben von Menschen mit Typ-1-Diabetes zu verbessern.
Zum ersten FDA-genehmigten Patientenprojekt
Dann wurde Tidepool – eine von Desborough gegründete App zur automatisierten Insulindosierung für die Apple Watch – im Januar 2023 als erstes patientengeführtes Projekt von der FDA zugelassen.
Etwa zur gleichen Zeit sah auch Dana Lewis, die an Typ-1-Diabetes leidet, Costiks Tweet. Sie und ihr damaliger Freund Scott Leibrand versuchten, das Problem zu lösen, dass Lewis die Lautstärke ihres CGM-Alarms nicht regulieren konnte, was sie nachts dem Risiko einer Hypoglykämie aussetzte. Lewis nutzte Costiks Open-Source-Code, um ein selbstgebautes, automatisiertes Insulinabgabesystem zu entwickeln.
2014 trafen Dana und Scott den Softwareentwickler Ben West, der eine Insulinpumpe so programmieren konnte, dass sie automatisch funktionierte. Nach drei Monaten Zusammenarbeit gelang es ihnen, alle Komponenten (CGM-Daten, Insulinpumpe) erfolgreich zu verbinden und ein geschlossenes künstliches Pankreassystem zu entwickeln.
Sie schickten CGM- und Insulinpumpendaten an einen Raspberry Pi, einen kleinen, erschwinglichen Computer, in einem System, das die Insulinpumpe automatisch dazu veranlasst, die Insulinabgabe für etwa 30 Minuten zu unterbrechen, wenn der Blutzucker eines Patienten unter einen bestimmten niedrigen Schwellenwert fällt, mit dem Ziel, Hypoglykämie zu reduzieren.
Der Quellcode wird im Rahmen des Open Artificial Pancreas System (OpenAPS)-Projekts veröffentlicht. Ziel des Projekts ist es, die zugrundeliegende Technologie des künstlichen Pankreassystems allgemein verfügbar zu machen, um die Sicherheit von Menschen mit Typ-1-Diabetes zu verbessern.
Mit der Zeit werden fortschrittliche Algorithmen ein automatisches Absetzen der Insulingabe ermöglichen, wenn der über das CGM überwachte Blutzuckerwert zu niedrig ist, oder eine automatische Injektion einer Reihe von Mikroboli von Insulin, ähnlich wie einige kommerzielle automatisierte Insulinabgabesysteme heute funktionieren.
OpenAPS ist ein technologischer Durchbruch, der eine schnelle Anpassung, Integration und Anpassung ermöglicht – und keine jahrelangen, strengen Tests und FDA-Zulassungen erfordert. 2015 nutzten der Softwareentwickler Nate Rackyleft (Typ-1-Diabetes-Patient) und der Informatiker Pete Schwamb (dessen Sohn Riley ebenfalls Diabetes hat) OpenAPS-Code, um ein weiteres automatisiertes Insulinabgabesystem zu entwickeln. Eine iPhone-App wurde so zur Schnittstelle für eine automatisierte Insulinpumpe namens Loop.
Rackyleft automatisierte seinen Insulinbedarf mithilfe von Python-Code. Schwamb entwickelte eine Bluetooth-Brücke zu einem CareLink-Funkgerät von Medtronic Diabetes. Er nannte das neue Gerät RileyLink nach seiner Tochter. RileyLink überträgt Funkfrequenzdaten von und zu einer Pumpe (ursprünglich eine Medtronic MiniMed) und wandelt diese in energiesparendes Bluetooth um, um mit einer iPhone-App zu kommunizieren, die die Algorithmen zur Insulinabgabe automatisiert.
Das Loop-System wurde im Oktober 2016 der Open-Source-Community vorgestellt und funktioniert mit jeder Insulinpumpe. Loop kann Veränderungen des Blutzuckerspiegels vorhersagen und die Insulinabgabe basierend auf CGM-Ergebnissen und den Informationen des Benutzers zur Kohlenhydrataufnahme automatisieren.
Diabetiker können nun ihre eigene App erstellen, um die Insulinabgabe mithilfe ihrer bevorzugten Pumpentechnologie zu automatisieren. Loop ermöglicht zudem eine genauere Abstimmung der Insulineinstellungen im Algorithmus, einschließlich personalisierter Glukoseziele und Blutzuckerschwellenwerte, die die Insulininfusion automatisch stoppen.
Durch die gemeinsame Nutzung von Nightscout und Loop lassen sich nicht nur CGM-Daten, sondern auch Insulinpumpendaten erfassen. So lassen sich Insulindosen und deren Reaktionen in Echtzeit einsehen. Diabetiker und ihre Betreuer können die Daten leichter visualisieren und verstehen. Auch Ärzte können so leichter in Echtzeit auf die Diabetesdaten ihrer Patienten zugreifen.
Im November 2016 wurde die Facebook-Gruppe „Looped“ ins Leben gerufen, um Menschen zu vernetzen, die an der Verwendung von Loop interessiert sind, darunter Diabetiker, Eltern von Kindern mit Diabetes sowie Kliniker, Diabetesberater und andere, die mehr über die Funktionsweise von DIY-Systemen erfahren möchten.
Die Gruppe hat mittlerweile mehr als 32.100 Mitglieder. Im September 2018 wurde eine weitere Online-Gruppe, Loop and Learn, gegründet, um Nutzern von selbst entwickelten Insulinsystemen gemeinschaftsbasierte Unterstützung zu bieten.
Diese Bewegung legte auch den Grundstein für interoperable Geräte, die es einem Einzelnen ermöglichen, das für seinen Zustand am besten geeignete CGM oder die beste Pumpe auszuwählen und beide Geräte miteinander kommunizieren zu lassen, selbst wenn die Hersteller diese Integration nicht schaffen, da die FDA das Dexcom G6 erst im März 2018 als erstes vollständig interoperables CGM-System zugelassen hat.
Die obige Geschichte verdeutlicht, wie viel bewirken kann, wenn eine kleine Gruppe von Menschen mit chronischen Erkrankungen zusammenkommt und ihr Wissen teilt. Durch die Veröffentlichung des Codes als Open Source wird er der breiteren Diabetes-Community zugänglicher und ermöglicht Menschen automatisierte Insulinabgabesysteme, lange bevor kommerzielle Geräte verfügbar sind.
[Anzeige_2]
Quelle


























![[Foto] Der Vorsitzende der Nationalversammlung, Tran Thanh Man, besucht die vietnamesische Heldin Ta Thi Tran](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/7/20/765c0bd057dd44ad83ab89fe0255b783)































































Kommentar (0)