Según información del Hospital Nacional de Niños, recientemente, médicos del Departamento de Urgencias y Control de Envenenamientos del Hospital Nacional de Niños recibieron a una bebé de dos meses que ingresó con cianosis, paro respiratorio y paro cardíaco antes de llegar al hospital. A pesar de los esfuerzos médicos por salvarla, la bebé no sobrevivió.
Según la familia, este era su tercer hijo, nacido prematuramente a las 32 semanas y con un peso de 1,1 kg al nacer. Tras el nacimiento, se le realizaron pruebas de detección en el hospital, sin detectar ninguna anomalía, y su aumento de peso fue adecuado para su edad.

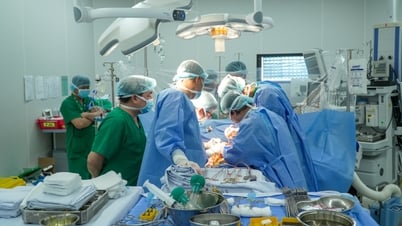
Es común que los bebés se atraganten con la leche (fuente de la foto: Hospital Nacional de Niños).
Antes de ingresar al hospital, el niño no presentaba ninguna anomalía. La mañana del 21 de febrero, la madre le dio el biberón dos veces, a las 5 y a las 6 de la mañana, pero el niño bebió poco, vomitó leche, lloró y tenía el estómago hinchado.
Alrededor de las 9 de la mañana, el niño se encontraba cianótico, irritable e inconsciente. Su familia lo llevó al Servicio de Urgencias y Control de Envenenamientos del Hospital Nacional Infantil.
BSCK2 Pham Thi Thanh Tam, subdirectora del Departamento de Emergencias y Antiveneno del Hospital Nacional de Niños, dijo que el niño fue ingresado al hospital en estado de paro respiratorio y cardíaco y fue reanimado de inmediato.
La intubación endotraqueal mostró una pequeña cantidad de leche en la cavidad oral, pero no en las vías respiratorias. La radiografía de tórax mostró daño difuso en el parénquima pulmonar derecho.
El jugo gástrico contiene mucha leche sin digerir (incluso 4 horas después de comer). Las radiografías muestran distensión abdominal y asas intestinales llenas de líquido. Esto también podría deberse a un paro cardíaco, pero también podría deberse a una inflamación intestinal preexistente que hace que el bebé sea más propenso a atragantarse y regurgitar que los bebés sanos.
Según la Dra. Pham Thi Thanh Tam, la asfixia con leche es uno de los accidentes más comunes en niños pequeños, especialmente en menores de 2 años. Se trata de un fenómeno en el que la leche se acumula en las vías respiratorias, dificultando la respiración del niño, tornándose morado y posiblemente causando un paro respiratorio. Si no se trata a tiempo, puede afectar la vida del niño.
Según los médicos, la causa del atragantamiento con leche en los niños se debe a que el niño no se alimenta o come en la posición correcta; se alimenta demasiado, se alimenta al niño mientras llora o tose.
El exceso de leche materna dificulta la deglución del bebé. La tetina de goma tiene un orificio demasiado ancho, lo que provoca un flujo excesivo de leche. Los bebés prematuros tienen reflejos de succión y deglución deficientes. Bebés con defectos congénitos en la garganta, como labio hendido o paladar hendido, etc.
Signos: Cuando el bebé está amamantando (o después de amamantar), tose repentinamente, se pone morado y se desmaya. Es posible que vea leche fluyendo por la nariz y la boca.
En los bebés prematuros, especialmente en los desnutridos, los que tienen deformidades faciales y los que tienen fuerza muscular reducida (miastenia gravis), el reflejo de la tos es más débil.
Los signos de atragantamiento con leche en estos niños son bastante discretos y se manifiestan principalmente con síntomas morados. La primera etapa consiste en coloración morada alrededor de los labios y la comisura de la nariz, y pueden respirar rápida o lentamente, o incluso dejar de respirar.
Los médicos afirman que es fundamental brindar un tratamiento adecuado en los primeros minutos tras la asfixia de un bebé, para ayudarle a escapar rápidamente de la situación peligrosa. Cuando un bebé se atraganta con leche, las madres deben mantener la calma y administrar los primeros auxilios siguiendo los siguientes pasos.
Si el niño aún puede toser: Incline la cabeza del niño hacia un lado y limpie la leche de la nariz y la boca. Anímelo a toser. Nunca use las manos para tocarle la garganta.
Si el niño no puede toser, pero está consciente, acuéstelo boca abajo con la cabeza más baja que el pecho, sobre la cara interna del antebrazo, apoyada en el muslo. Mantenga la cabeza y la barbilla rectas.
Con la palma de la mano, dé cinco golpes en la espalda, entre los hombros del niño, de arriba abajo y hacia adelante. Después de los golpes, coloque el otro antebrazo sobre la espalda del niño, sujetando firmemente la cabeza y el cuello con la mano.
Luego, voltea con cuidado al bebé (sujetándole la cabeza y el cuello), manteniéndolo boca arriba sobre la parte interna de tu antebrazo, apoyado en tu muslo. Mantén la cabeza más baja que el cuerpo.
Presione el pecho 5 veces hasta 1/2 por debajo del esternón, justo debajo de la línea inframamaria. Cada empuje dura aproximadamente 1 segundo, intentando crear suficiente presión para que salga la leche.
Repita el ciclo de 5 golpes en la espalda y 5 compresiones en el pecho hasta que el bebé comience a respirar nuevamente o si no responde.
Si el niño está inconsciente, solicite inmediatamente ayuda a familiares o a un servicio médico de emergencia (llame al teléfono, active el altavoz y siga las instrucciones). El rescatista puede sentarse o arrodillarse según las circunstancias.
Paso 2: Realice inmediatamente la RCP al niño: RCP: posición ½ debajo del esternón, profundidad 1/3 del diámetro anteroposterior del tórax. 30 RCP - 2 RCP (Si solo hay una persona). 15 RCP - 2 RCP (Si hay ≥ 2 reanimadores).
Reanimación boca a boca o boca a nariz para niños: Inhale durante 1 segundo, observando atentamente cómo se eleva el pecho del niño. Repita 2 veces. Si el pecho no se eleva, repita los movimientos de inclinación de la cabeza y elevación del mentón, ajustando la posición de la inclinación.
Boca-Nariz: Respire con normalidad, cubra firmemente la boca del rescatador sobre la boca y la nariz del niño. Boca-Boca: Respire con normalidad, cubra firmemente la boca del rescatador sobre la boca del niño. Presione las fosas nasales con el pulgar y el índice y coloque la mano sobre la frente del niño.
Continúe con los primeros auxilios en el lugar hasta que el niño recupere la conciencia o llegue la asistencia médica.
[anuncio_2]
Fuente































































































Kommentar (0)