早期手術は癌患者を救う「黄金の鍵」
特に、乳がん、甲状腺がん、大腸がんなどの早期段階で発見された患者の場合、手術は根治的治療となり、その後の化学療法や放射線療法を必要とせずに治癒する確率が 99% になります...
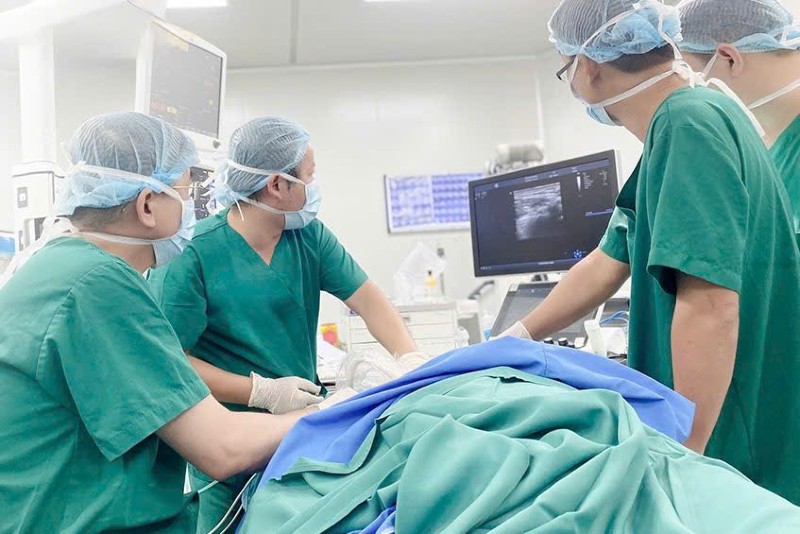 |
| 医者は癌患者に手術を行っています。 |
しかし、現実には多くの癌患者、特に高血圧、糖尿病、腎不全、心血管疾患など多くの基礎疾患を抱える高齢者は、リスクへの恐れ、病気の悪化への恐れから手術を拒否することが多く、最適な治療時期を逃してしまうことになります。
ホーチミン市の総合医療施設では、基礎疾患を抱えながら手術を受けるが、手術によってがん細胞が転移したり、基礎疾患が悪化したりするのを恐れて手術を拒否するがん患者が100件以上も医師らに寄せられている。
TVNTさん(67歳、 ドンナイ省)のケースはその一例です。2023年、彼女は左胸にピーナッツ大の小さな腫瘍を発見し、乳がんのステージ0と診断されました。しかし、高齢であること、慢性腎不全のステージ4、高血圧を患っていることへの不安から、子供や孫の説得にもかかわらず、治療を受けることを諦め、「その日その日を生きる」ことを選びました。
2024年11月初旬には、腫瘍はライムほどの大きさに成長し、彼女の体は青白くなっていました。家族は治療計画を立てるため、彼女を7区のタムアン総合診療所に連れて行かざるを得ませんでした。
超音波検査、マンモグラフィー、生検の結果、左乳がんはステージ2に進行し、周囲の乳房組織に浸潤していることが判明しました。転移が確認された場合は、乳房切除、センチネルリンパ節生検、腋窩リンパ節郭清が必要となりました。
Tさんは不安を抱えながらも、重篤な基礎疾患を抱えていたため、手術への恐怖心を抱いていました。治療への協力を促すため、医師たちは専門医による診察を行い、腎機能の評価と管理を行い、手術の安全性を確保しました。
麻酔科・蘇生科長のCKII Luu Kinh Khuong医師によると、手術中に血中カリウム濃度と水分摂取量が適切に管理されなければ、Tさんはいつでも急性肺水腫や心停止の危険にさらされる可能性があるとのこと。
そのため、麻酔チームは輸液を制限し、麻酔前にカリウム濃度を注意深くチェックし、腎臓からの排泄が少なく、心臓への影響が少なく、血漿中で自己分解して体内に残留物が残らない薬剤を選択します。
薬剤投与量は慎重に計算され、10 パラメータ モニター システムによって厳密に監視され、手術中は血圧、麻酔の深さ、痛みのレベル、心拍数、筋肉の弛緩などが制御され、発生する可能性のある異常にタイムリーに対処できるようになります。
研究チームは侵襲性動脈血圧測定システムも導入し、mmHg単位の正確なリアルタイム測定結果を提供することで、異常を早期に発見し、迅速な投薬調整を可能にしました。結果が出るまでに30秒から1分かかる手動血圧測定法と比較して、この技術は手術中の脳虚血などの合併症のリスクを大幅に低減します。
麻酔が安定すると、医師チームは乳輪に青い薬剤を注入し、皮膚を切開して青いリンパ節(センチネルリンパ節)を採取し、病理解剖のために送ります。
結果を待つ間、左乳房切除術が行われました。20分後、センチネルリンパ節に癌細胞が存在することが確認され、癌が腋窩リンパ節に転移していることが示されました。チームは直ちに左腋窩リンパ節の掻爬を続け、切開部を縫合しました。手術時間は合計90分でした。
手術後、筋弛緩剤が投与されました。Tさんは手術後わずか24時間で退院しました。回復後も再発リスクを低減するため、化学療法と放射線療法を継続しました。現在の5年生存率は約70%ですが、早期に手術が行われていれば生存率は99%に達し、化学療法や放射線療法は不要になる可能性がありました。
ホーチミン市タムアン総合病院のフイン・バ・タン医師によると、手術は古くから行われている癌治療法であり、多角的治療(手術、放射線療法、化学療法、免疫療法など)において特に重要な役割を果たしているという。
多くの人が恐れるように、手術によって病気が悪化することはありません。場合によっては、手術後に医師が「手術による転移」ではなく、内視鏡検査、CT、MRIなどの術前診断技術で小さな病変や散在する病変が検出されなかったために、病気がより重症であると判断されることがあります。手術は、より正確な評価を行い、より効果的な治療を行うための方法です。
現代医学の発展により、診断法と治療法は向上し、医師はリスクを最小限に抑え、治療効果を最大限に高めることができます。専門分野が充実し、最新の設備と経験豊富な医師チームを備えた病院で手術を受ければ、低血圧、感染症、出血などの合併症はすべてコントロールできます。
クオン医師は、基礎疾患を持つ患者に対する麻酔は非常に複雑で、医師は手術中および術後の合併症を回避するために綿密なモニタリングと迅速な薬剤調整を行う必要があると述べました。適切に管理されない場合、低血圧、心不全、心筋梗塞、脳卒中などの危険な合併症が発生する可能性があります。したがって、麻酔と蘇生は手術の成功に不可欠な役割を果たします。
基礎疾患のある方の麻酔時間は可能な限り短縮する必要があり、患者の安全を確保するためには、麻酔と手術技術は分単位の精度で行われなければなりません。手術が遅れると、病気が急速に進行し、広がり、完治の可能性を失う可能性があります。
逆に、早期に発見して介入すれば、化学療法や放射線療法なしでも患者を治癒させることができ、時間と費用を節約し、治療時の痛みを軽減することができます。
子どもの猫背・側弯症の無料検査:早期発見で深刻な事態を回避
108軍中央病院は、18歳未満の猫背や脊柱側弯症の子供を対象に無料検査プログラムを実施し、早期発見と適時の介入を期待し、子供が身体的および心理的発達に影響を与える重度の脊柱変形のリスクを回避するのを支援しています。
4年前、患者B.D.君(3歳、 タンホア)は第108中央軍病院で脊椎変形の矯正手術を受けました。B.D君は2歳の頃からL1半椎体変形を患っており、重度の先天性胸腰椎側弯症を患っていました。そのため、体を曲げたり傾けたりすることが困難で、動作が制限されていました。
お子様の側弯症は重度で、湾曲角は最大66度でした。医師によると、6歳以降に手術を行っていた場合、脊椎の矯正は不可能だったとのことです。早期介入により、神経損傷を引き起こすことなく、側弯症を効果的に矯正することができました。術後、患者は順調に回復し、足の動きも正常になり、この4年間は安定した生活を送っています。
第108中央軍事病院外傷・脊椎整形外科部長のファン・チョン・ハウ医師によると、猫背や脊柱側弯症は体の構造と機能に深刻な影響を及ぼす病気です。
早期発見・早期治療が行われない場合、病気は急速に進行し、重度の変形、心臓や肺への影響、呼吸不全、胸部低形成を引き起こし、生命を脅かすこともあります。軽症であっても、美容上の問題、子どもの自意識過剰、心理的発達への影響などを引き起こします。
2025年5月12日から6月1日まで、猫背や側弯症の兆候がある18歳未満のお子様を対象に、無料検診プログラムを実施します。この検診は、脊椎疾患を早期発見し、治療の遅れや複雑な手術を回避する機会となります。
小児における脊柱側弯症の疑いの兆候としては、肩の高さが不均等、頭が片側に傾いている、肩甲骨が不均等、左右の衣服が不均等、体の片側が著しく細い、脚の長さが異なる、または片方の腰が異常に高い、などが挙げられます。
ハウ医師は、適切なタイミングでの発見と治療が、猫背や脊柱側弯症の進行を防ぎ、大規模な外科的介入のリスクを減らし、子どもたちの全体的な生活の質と容姿を改善するのに役立つと強調した。
14歳の患者に遺伝性症候群による稀な脳腫瘍の手術が成功
ベトドゥック友好病院は、フォン・ヒッペル・リンドウ遺伝子症候群の14歳女子患者の希少脳腫瘍の手術を成功裏に終えました。これは、同病院で過去10年間に記録された3件の希少症例のうちの1件です。
患者は14歳の女子で、左頭蓋底の錐体骨から発生した腫瘍が見つかりました。患者は以前、ホーチミン市の主要病院で2回の手術を受けていましたが、腫瘍の生検で終わり、当初の診断は骨血管腫でした。しかし、手術後も断続的に耳からの出血が続き、家族は長期間にわたり不安を抱えていました。
2025年2月末、家族は患者をベトドゥック友好病院に連れて行き検査を受け、側頭葉の脳腫瘍と診断されました。
ここの医師たちは、多科的診察を通じて、患者がフォン・ヒッペル・リンドウ症候群ではないかと疑った。フォン・ヒッペル・リンドウ症候群は、脳、脊髄、腎臓、膵臓など、体内の多くの臓器に血管腫が形成される稀な遺伝性疾患である。
特に、この症例は非常にまれな腫瘍のように見えます。内リンパ嚢腫瘍は良性ですが再発しやすい腫瘍で、フォン・ヒッペル・リンドウ症候群に関連する症例のごく少数の患者にのみ見られます。
家族歴によって診断はさらに強化されました。患者の父親も後頭蓋窩に血管芽腫を患っており、脳脊髄液漏出の合併症のため、ベトドゥック友好病院で再度手術を受けなければなりませんでした。
父親は、この症候群のもう一つの特徴的な症状である腎細胞癌の手術も受けていました。患者自身は、フォン・ヒッペル・リンドウ症候群の臨床症状に一致する腎嚢胞と膵嚢胞を有していました。
3月6日、バックマイ病院耳鼻咽喉科副部長のダオ・チュン・ドゥン医師とベトドゥック友好病院脳神経外科センターの医師たちの協力のもと、午前8時から午後10時まで行われた手術は無事に成功しました。チームは患者の顔面神経を温存し、大きな腫瘍(58×67×65mm)の90%を切除しました。
腫瘍は錐体骨を侵し、脳幹を圧迫し、周囲の脳組織を圧迫していたため、手術は複雑で危険なものとなった。
しかし、ブイ・ティ・ハン医師団(麻酔・外科蘇生センター)による最新の脳神経外科技術と効果的な麻酔・蘇生処置により、患者は新たな神経合併症を起こすことなく速やかに回復し、第7脳神経の機能は手術前のレベルで維持されました。
病理学的検査の結果、腫瘍は内リンパ嚢腫瘍であることが確認され、これは当初の臨床診断と一致しています。これは良性腫瘍ですが、綿密な経過観察と管理が行われない場合、再発する可能性があります。手術後、患者の容態は安定しており、重篤な合併症は認められませんでした。
現在、患者はベトドゥック友好病院の神経腫瘍科委員会による継続的な経過観察を受け、長期的な治療計画を策定し、再発および合併症のリスクを予防する予定です。この症例は、遺伝性症候群に関連する複雑な神経疾患において、遺伝子スクリーニングと多科的治療の重要性を示すものです。
出典: https://baodautu.vn/tin-moi-y-te-ngay-75-phau-thiat---chia-khoa-song-con-trong-dieu-tri-ung-thu-phat-hien-som-d279349.html

































































































コメント (0)