មហារីកក្រពេញទីរ៉ូអ៊ីតកំពុងកើតមានជាញឹកញាប់ ជាពិសេសចំពោះស្ត្រី។ ដុំពកក្រពេញទីរ៉ូអ៊ីតដែលត្រូវបានរកឃើញដោយអ៊ុលត្រាសោនក លែងជារឿងកម្រទៀតហើយ ប៉ុន្តែចំពេលមានព័ត៌មានផ្ទុយគ្នា មនុស្សជាច្រើនមានការភ័យខ្លាចខ្លាំងពេក ហើយប្រញាប់ប្រញាល់ធ្វើការវះកាត់ ឬពួកគេព្រងើយកន្តើយចំពោះសញ្ញានៃជំងឺមហារីក។
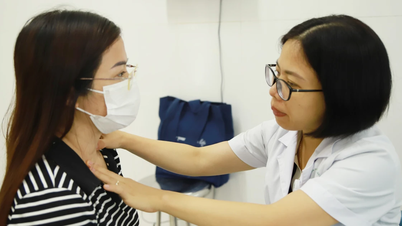
នៅក្នុងសិក្ខាសាលាអនឡាញ "ការវះកាត់ក្រពេញទីរ៉ូអ៊ីត៖ អ្វីដែលវេជ្ជបណ្ឌិតចង់ឱ្យអ្នកយល់ឱ្យបានត្រឹមត្រូវ" ដែលរៀបចំដោយកាសែត Dan Tri , MSc ។ លោកវេជ្ជបណ្ឌិត Nguyen Xuan Quang ប្រធាននាយកដ្ឋាន Otolaryngology និងវះកាត់ក្បាល និងក មន្ទីរពេទ្យ Hong Ngoc Phuc Truong Minh បានចែករំលែកព័ត៌មានសំខាន់ៗដើម្បីជួយអ្នកជំងឺឱ្យយល់ដឹងពីជំងឺរបស់ពួកគេ។
ការឆ្លងមេរោគ papillomavirus របស់មនុស្សគឺជារឿងធម្មតាណាស់ ដូច្នេះកុំភ័យស្លន់ស្លោ ហើយកុំមើលស្រាលវា។
យោងតាមលោកវេជ្ជបណ្ឌិត Nguyen Xuan Quang រូបរាងនៃដុំពក ឬដុំពកមិនធម្មតានៅក្នុងក្រពេញទីរ៉ូអ៊ីតគឺជារឿងធម្មតាបំផុត។
វាត្រូវបានគេប៉ាន់ប្រមាណថា 60 ទៅ 70 ឬសូម្បីតែ 80% នៃចំនួនប្រជាជននឹងមានយ៉ាងហោចណាស់ដុំទីរ៉ូអ៊ីតមួយត្រូវបានរកឃើញក្នុងអំឡុងពេលពិនិត្យអ៊ុលត្រាសោន ជាពិសេសចំពោះស្ត្រី។ ដំណឹងនេះប្រហែលជាភ្ញាក់ផ្អើល ប៉ុន្តែដំណឹងល្អនោះគឺថា ដុំពកទាំងនេះភាគច្រើនមានលក្ខណៈស្លូតបូត និងមិនតម្រូវឱ្យមានការអន្តរាគមន៍ណាមួយឡើយ គឺមានតែការត្រួតពិនិត្យជាប្រចាំប៉ុណ្ណោះ។
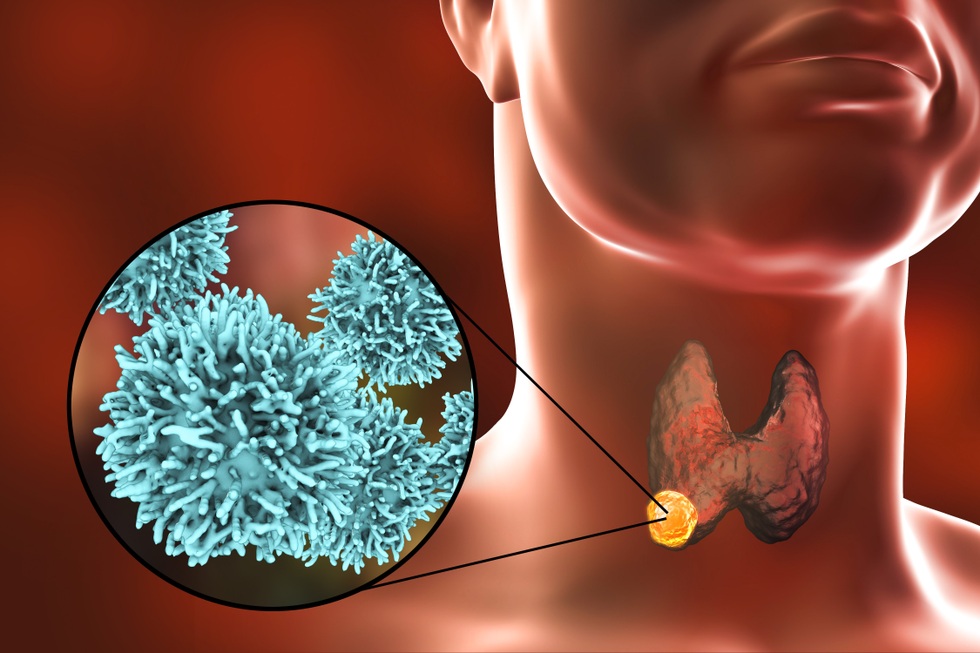
វាត្រូវបានគេប៉ាន់ប្រមាណថា 60 ទៅ 70 ឬសូម្បីតែ 80% នៃចំនួនប្រជាជននឹងមានយ៉ាងហោចណាស់ដុំទីរ៉ូអ៊ីតមួយត្រូវបានរកឃើញក្នុងអំឡុងពេលពិនិត្យអ៊ុលត្រាសោន ជាពិសេសចំពោះស្ត្រី (រូបថត៖ Getty)។
យោងតាមវេជ្ជបណ្ឌិតចំណុចសំខាន់គឺអាកប្បកិរិយារបស់អ្នកជំងឺនៅពេលទទួលបានលទ្ធផលអ៊ុលត្រាសោនដែលបង្ហាញពីដុំសាច់ក្រពេញទីរ៉ូអ៊ីត។ លោកបណ្ឌិត Quang បានសង្កត់ធ្ងន់ថាខ្លាំងទាំងពីរគឺជាគ្រោះថ្នាក់។ ម្នាក់មានការភ័យស្លន់ស្លោខ្លាំងពេក ស្វែងរកការធ្វើកោសល្យវិច័យភ្លាមៗ ហើយទាមទារការវះកាត់នៅពេលឮអំពីដុំពក។ មួយទៀតគឺការពេញចិត្ត ដោយអានកន្លែងណាមួយថា "មហារីកក្រពេញទីរ៉ូអ៊ីតមិនមានគ្រោះថ្នាក់" ហើយបន្ទាប់មកមិនអើពើនឹងការមិនបានពិនិត្យ ឬត្រួតពិនិត្យឡើងវិញ។
លោកវេជ្ជបណ្ឌិត Quang បាននិយាយថា "ដំបូង មិនចាំបាច់ភ័យស្លន់ស្លោ ឬព្រួយបារម្ភនោះទេ ប៉ុន្តែយើងក៏មិនគួរត្អូញត្អែរដែរ។ អ្នកជំងឺត្រូវទៅកន្លែងល្បីឈ្មោះ និងទៅជួបគ្រូពេទ្យដែលមានបទពិសោធន៍ ដើម្បីធ្វើការវាយតម្លៃឱ្យបានហ្មត់ចត់ និងដំបូន្មានត្រឹមត្រូវ ជៀសវាងស្ថានភាពគ្រោះថ្នាក់ស្មើគ្នាពីរគឺ ការព្យាបាលលើស ឬបាត់បង់ឱកាសមាសក្នុងការព្យាបាល"។
សំណួរដ៏ធំបំផុតនៅពេលរកឃើញដុំពកនៃក្រពេញទីរ៉ូអ៊ីតគឺ "តើវាជាអ្វីដែលត្រូវព្រួយបារម្ភទេ?" យោងតាមលោកវេជ្ជបណ្ឌិត Quang វិទ្យាសាស្ត្រវេជ្ជសាស្ត្របច្ចុប្បន្នពឹងផ្អែកលើសសរស្តម្ភសំខាន់ពីរដើម្បីវាយតម្លៃហានិភ័យនៃជំងឺមហារីកមុនពេលវះកាត់៖ អ៊ុលត្រាសោន និង ស៊ីតូស៊ីធី ម្ជុលល្អិតល្អន់។
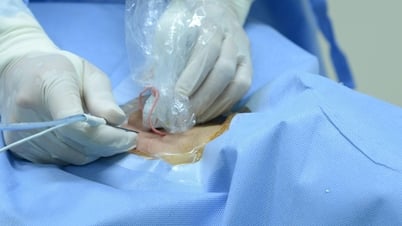
នៅលើអ៊ុលត្រាសោនវេជ្ជបណ្ឌិតប្រើប្រព័ន្ធចាត់ថ្នាក់ TIRADS ដែលមាន 5 កម្រិត។ TIRADS 1, 2, និង 3 ជាធម្មតាមានលក្ខណៈស្លូតបូត ហើយត្រូវការតែការត្រួតពិនិត្យប៉ុណ្ណោះ។ TIRADS 4 និង 5 គឺជាក្រុមដែលមានកត្តាគួរឱ្យសង្ស័យសម្រាប់ជំងឺមហារីក។ អាស្រ័យលើទំហំ វេជ្ជបណ្ឌិតនឹងបញ្ជាឱ្យធ្វើកោសល្យវិច័យម្ជុលល្អិតល្អន់។
ការធ្វើកោសល្យវិច័យនៃម្ជុលល្អិតល្អន់ ឬការធ្វើកោសល្យវិច័យម្ជុលល្អិតកោសិកា ពាក់ព័ន្ធនឹងការបញ្ចូលម្ជុលតូចមួយទៅក្នុងដុំសាច់ ហើយស្រង់ចេញនូវគំរូតូចមួយនៃកោសិកាសម្រាប់ការពិនិត្យមីក្រូទស្សន៍។
ដោយសារតែដុំសាច់មួយអាចមានកោសិកាច្រើនប្រភេទ លទ្ធផលត្រូវបានបែងចែកជា 6 ក្រុម ចាប់ពីក្រុមទី 1 (កោសិកាមិនគ្រប់គ្រាន់ដើម្បីធ្វើការសន្និដ្ឋាន) ក្រុមទី 2 (ស្លូតបូត) ដល់ក្រុមទី 6 (ជាធម្មតាមហារីក)។

លោកវេជ្ជបណ្ឌិត Nguyen Xuan Quang ប្រធាននាយកដ្ឋាន Otolaryngology និងវះកាត់ក្បាល និងក មន្ទីរពេទ្យ Hong Ngoc Phuc Truong Minh (រូបថត៖ Hai Long)។
ក្រុមទី 3 និងទី 4 គឺជាក្រុម "កម្រិតមធ្យម" ដែលមានកោសិកា atypical ឬ cystic និងហានិភ័យនៃជំងឺមហារីកប្រហែល 30 ទៅ 40% និងខ្ពស់ជាងនេះរៀងគ្នា។ ក្រុមទី 5 ត្រូវបានគេសន្និដ្ឋានថាជាជំងឺមហារីក។
លោកវេជ្ជបណ្ឌិត Quang បានកត់សម្គាល់ថាក្រុមទាំងនេះគ្រាន់តែឆ្លុះបញ្ចាំងពីភាពច្បាស់លាស់នៃការសន្និដ្ឋានប៉ុណ្ណោះ មិនមែនជា "សាហាវ" នៃដុំសាច់នោះទេ។
សំខាន់ជាងនេះទៅទៀត ខណៈពេលដែលការបញ្ចូលគ្នារវាងអ៊ុលត្រាសោន និងស៊ីតូវិទ្យានៃម្ជុលល្អិតល្អន់ អាចបែងចែករវាងភាពស្លូតបូត និងសាហាវ ជាមួយនឹងភាពត្រឹមត្រូវជាង 95 ភាគរយ គ្មានវិធីសាស្ត្រណាដែលអាចបញ្ឆោតបានឡើយ។ នៅតែមានករណីដែលលទ្ធផលអ៊ុលត្រាសោនមិនល្អបង្ហាញពីជំងឺសាហាវ ប៉ុន្តែម្ជុលធ្លាក់មកលើតំបន់ដែលមានសុខភាពល្អ ដែលនាំឱ្យមានការវិនិច្ឆ័យរោគបណ្តោះអាសន្ន។
លោកវេជ្ជបណ្ឌិត Quang បានសង្កត់ធ្ងន់ថា "ប្រសិនបើការធ្វើកោសល្យវិច័យបង្ហាញពីជំងឺមហារីក វាស្ទើរតែប្រាកដជាមហារីក។ ប្រសិនបើវាបង្ហាញពីដំបៅស្រាល វាមិនមែនជាការព្យាបាលពេញលេញនោះទេ។ កត្តាជាច្រើនចាំបាច់ត្រូវពិចារណា ដើម្បីផ្តល់ដំបូន្មានត្រឹមត្រូវបំផុតដល់អ្នកជំងឺ" ។
តើពេលណាចាំបាច់ត្រូវវះកាត់ ហើយពេលណាទើបមានការត្រួតពិនិត្យគ្រប់គ្រាន់?
មិនមែនដុំសាច់ក្រពេញទីរ៉ូអ៊ីតទាំងអស់សុទ្ធតែត្រូវការការវះកាត់នោះទេ។ លោកបណ្ឌិត Quang បញ្ជាក់៖
ក្រុមទីមួយមានដុំសាច់សាហាវ ឬសង្ស័យថាជាដុំសាច់សាហាវ។ ភាគច្រើននៃករណីទាំងនេះនឹងតម្រូវឱ្យមានការអន្តរាគមន៍ ជាចម្បង ការវះកាត់ ទោះបីជាមានករណីពិសេសមួយចំនួនដែលត្រូវបានត្រួតពិនិត្យយ៉ាងដិតដល់ ជាជាងធ្វើប្រតិបត្តិការភ្លាមៗក៏ដោយ។

យោងតាមលោកវេជ្ជបណ្ឌិត Quang មិនមែនគ្រប់ដុំក្រពេញទីរ៉ូអ៊ីតទាំងអស់ទាមទារការវះកាត់នោះទេ (រូបថត៖ Hai Long)។
ក្រុមទី 2 មានដុំសាច់ស្លូតដែលមានទំហំធំល្មមនឹងខូចទ្រង់ទ្រាយក ឬបណ្តាលឱ្យមានការបង្ហាប់ដែលនាំឱ្យពិបាកលេប ពិបាកដកដង្ហើម ឬស្អក។ នៅក្នុងករណីទាំងនេះ ទោះបីជាមានលក្ខណៈស្លូតបូតក៏ដោយ ដុំសាច់នៅតែប៉ះពាល់ដល់មុខងារ និងសោភ័ណភាព ដែលធ្វើឱ្យការវះកាត់ជាជម្រើសដ៏សមហេតុផល។
ដុំសាច់តូចៗដែលនៅសេសសល់ ជាធម្មតាមានទំហំក្រោម 2cm មិនបង្កឱ្យមានភាពមិនស្រួលទេ ហើយគ្រូពេទ្យជឿថា ពួកគេអាចត្រួតពិនិត្យជាប្រចាំរៀងរាល់មួយទៅពីរឆ្នាំដោយគ្មានការអន្តរាគមន៍។ នេះក៏ជួយជៀសវាងការវះកាត់ដែលមិនចាំបាច់លើសរីរាង្គ endocrine ដ៏សំខាន់មួយ។
គួរកត់សម្គាល់ថាទាក់ទងនឹងជំងឺមហារីកក្រពេញទីរ៉ូអ៊ីត ពិធីការនៃការព្យាបាលបច្ចុប្បន្ន នៅទូទាំងពិភពលោក បានរួមបញ្ចូលនូវគោលគំនិតនៃ "ការត្រួតពិនិត្យសកម្ម" សម្រាប់ដុំសាច់តូចៗក្រោម 5mm ឬ 1cm ដែលមានលក្ខណៈខុសប្លែកគ្នា ហានិភ័យទាប បង្ខាំងនៅក្នុងក្រពេញទីរ៉ូអ៊ីត និងមិននៅជិតកន្សោម ឬរចនាសម្ព័ន្ធសំខាន់ៗ។
ករណីទាំងនេះត្រូវបានអនុញ្ញាតឱ្យពន្យារពេលការវះកាត់ ដោយមានការត្រួតពិនិត្យយ៉ាងជិតស្និទ្ធតាមរយៈអ៊ុលត្រាសោនរៀងរាល់ 6 ខែ ឬ 1 ឆ្នាំម្តង។ ការវះកាត់ត្រូវបានអនុវត្តតែក្នុងករណីដែលដុំសាច់ដុះលូតលាស់យ៉ាងឆាប់រហ័សក្នុងទំហំ លើសពីដែនកំណត់សុវត្ថិភាព ឬប្រសិនបើកូនកណ្តុរមិនប្រក្រតីលេចឡើង។

សំណួរមួយក្នុងចំណោមសំណួរដែលវេជ្ជបណ្ឌិត Quang ទទួលបានស្ទើរតែរាល់ថ្ងៃគឺ "តើខ្ញុំនឹងដកក្រពេញទីរ៉ូអ៊ីតទាំងមូលរបស់ខ្ញុំចេញ ឬគ្រាន់តែជាផ្នែកមួយរបស់វា?" (រូបថត៖ ហៃឡុង)។
វេជ្ជបណ្ឌិតបាននិយាយថា "នេះគឺជាជំងឺមហារីក ប៉ុន្តែប្រហែលជាមិនទាន់មានវិធានការបន្ទាន់ណាមួយដែលត្រូវការនៅឡើយ។ អ្នកជំងឺជាច្រើនត្រូវបានត្រួតពិនិត្យរយៈពេលពី 5 ទៅ 10 ឆ្នាំ ហើយដុំសាច់នេះមិនរីកចម្រើនដល់កម្រិតគ្រោះថ្នាក់នោះទេ" ដោយសង្កត់ធ្ងន់ថាការសម្រេចចិត្តនេះត្រូវតែគិតគូរយ៉ាងយកចិត្តទុកដាក់ និងមានលក្ខណៈបុគ្គលសម្រាប់មនុស្សម្នាក់ៗ ហើយសមស្របជាងសម្រាប់មនុស្សចាស់ដែលមានជំងឺដំណាក់កាលដំបូងបំផុត។
ការវះកាត់ក្រពេញទីរ៉ូអ៊ីត Endoscopic៖ តើពេលណាទើបអាចអនុវត្តបាន?
សំណួរមួយក្នុងចំណោមសំណួរដែលវេជ្ជបណ្ឌិត Quang ទទួលបានស្ទើរតែរាល់ថ្ងៃគឺ "តើខ្ញុំនឹងដកក្រពេញទីរ៉ូអ៊ីតទាំងមូលរបស់ខ្ញុំចេញ ឬគ្រាន់តែជាផ្នែកមួយរបស់វា?"
កាលពីមុន នៅពេលពិភាក្សាអំពីជំងឺមហារីកក្រពេញទីរ៉ូអ៊ីត គោលការណ៍ទូទៅគឺត្រូវដកក្រពេញទីរ៉ូអ៊ីតចេញទាំងស្រុង ដើម្បីធានាបាននូវ "ការលុបបំបាត់រ៉ាឌីកាល់" បន្ទាប់ពីនោះអ្នកជំងឺនឹងទទួលការព្យាបាលដោយអរម៉ូនជំនួសអស់មួយជីវិត។
ក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះ ការសិក្សាធំៗជាច្រើនបានបង្ហាញថា ជាមួយនឹងជំងឺមហារីកក្រពេញទីរ៉ូអ៊ីតដំណាក់កាលដំបូង ហានិភ័យទាប ឬកម្រិតមធ្យម គ្រូពេទ្យអាចដកតែដុំទីរ៉ូអ៊ីតដែលមានដុំសាច់ចេញទាំងស្រុង ដោយទុកឱ្យដុំសាច់ផ្សេងទៀតនៅដដែល ហើយនៅតែគ្រប់គ្រងជំងឺនេះបានល្អ។
ការសម្រេចចិត្តលើចំនួនជាលិកាដែលត្រូវយកចេញគឺអាស្រ័យលើកត្តាជាច្រើន។ ក្រៅពីអាយុ ភេទ ប្រវត្តិគ្រួសារ និងភាពរួមផ្សំ កត្តាសំខាន់បំផុតគឺលក្ខណៈនៃដុំសាច់៖ ទំហំ ទីតាំង កម្រិតនៃការលុកលុយ វត្តមាននៃកូនកណ្តុរដែលសង្ស័យថាមានមេតាស៊ីស និងចំនួន និងទីតាំងនៃកូនកណ្តុរ។ ដោយផ្អែកលើកត្តាទាំងនេះ វេជ្ជបណ្ឌិតចាត់ថ្នាក់អ្នកជំងឺទៅជាក្រុមហានិភ័យទាប មធ្យម ឬខ្ពស់សម្រាប់ការកើតឡើងវិញ។
បច្ចេកទេសទំនើបផ្តល់នូវការគាំទ្រដ៏ល្អសម្រាប់ការវះកាត់មហារីកក្រពេញទីរ៉ូអ៊ីត (ហុងង៉ុក)។
ថ្មីៗនេះ ការកាត់ក្រពេញទីរ៉ូអ៊ីតតាមរន្ធគូថតាមរន្ធមាត់បានទាក់ទាញការចាប់អារម្មណ៍យ៉ាងខ្លាំងពីស្ត្រី ព្រោះវាមិនមានស្លាកស្នាមពីខាងក្រៅឡើយ។ ឧបករណ៍នេះត្រូវបានបញ្ចូលតាមរយៈភ្នាស mucous នៃបបូរមាត់ខាងក្រោម ចម្ងាយខ្លីទៅកាន់ក្រពេញទីរ៉ូអ៊ីត ដោយមានផលប៉ះពាល់តិចតួចបំផុតលើជាលិកាដែលមានសុខភាពល្អ ហើយអាចចូលទៅដល់ក្រពេញទីរ៉ូអ៊ីតទាំងពីរពីចំណុចចូលតែមួយ។
ទោះជាយ៉ាងណាក៏ដោយ លោកវេជ្ជបណ្ឌិត Quang បានសង្កត់ធ្ងន់ថា នេះមិនមែនជា "វិធីសាស្រ្តសម្រាប់មនុស្សគ្រប់គ្នា" នោះទេ។ ការឆ្លុះអេកូតាមមាត់ត្រូវបានអនុវត្តតែចំពោះជំងឺមហារីកដំណាក់កាលដំបូងបំផុត ដែលដុំសាច់ជាធម្មតាមានតិចជាង 2 សង់ទីម៉ែត្រ ដែលមានទីតាំងនៅក្នុងក្រពេញទីរ៉ូអ៊ីត ហើយក្រពេញទីរ៉ូអ៊ីតមិនធំពេកទេ។ មជ្ឈមណ្ឌលធំមួយចំនួនអាចមានសូចនាករទូលំទូលាយជាងនេះបន្តិច ប៉ុន្តែគោលការណ៍ទូទៅនៅតែត្រូវជ្រើសរើសដុំសាច់តូចៗនៅដំណាក់កាលដំបូង។
លោកវេជ្ជបណ្ឌិត Quang បាននិយាយថា "សម្រាប់ដុំសាច់ដែលសមស្របសម្រាប់ការព្យាបាល ការវះកាត់ laparoscopic អាចដោះស្រាយបញ្ហាបានទាំងស្រុង និងអាចគ្រប់គ្រងប្រព័ន្ធកូនកណ្តុរកណ្តាលបានយ៉ាងមានប្រសិទ្ធភាព។ ទោះជាយ៉ាងណាក៏ដោយ កត្តាសំខាន់បំផុតនៅតែជាដំណាក់កាលនៃជំងឺ និងជម្រើសត្រឹមត្រូវនៃការព្យាបាល។
នៅមន្ទីរពេទ្យទូទៅ Hong Ngoc Phuc Truong Minh អត្ថប្រយោជន៍សំខាន់មួយគឺក្រុមគ្រូពេទ្យវះកាត់ដែលមានបទពិសោធន៍យ៉ាងទូលំទូលាយក្នុងវិស័យមហារីកផ្នែកក្បាល និងក។
លោកវេជ្ជបណ្ឌិត Quang បាននិយាយថា គាត់ផ្ទាល់បានធ្វើការវះកាត់ក្រពេញទីរ៉ូអ៊ីតរាប់ពាន់ដងក្នុងរយៈពេលជិត 15 ឆ្នាំកន្លងមកនេះ រួមទាំងបច្ចេកទេសថ្មីៗ ដូចជាការថតឆ្លុះ និងការវះកាត់តាមរយៈវិធីសាស្ត្រ vestibular-oral ដើម្បីកាត់បន្ថយស្លាកស្នាមនៅតំបន់ក។

នៅមន្ទីរពេទ្យទូទៅ Hong Ngoc Phuc Truong Minh អត្ថប្រយោជន៍សំខាន់គឺបទពិសោធន៍ដ៏ទូលំទូលាយរបស់ក្រុមវះកាត់ក្នុងវិស័យមហារីកផ្នែកក្បាល និងក (រូបថត៖ Hai Long)។
បទពិសោធន៍បានជួយឱ្យក្រុមមិនត្រឹមតែធ្វើជាម្ចាស់នៃការវះកាត់ប៉ុណ្ណោះទេ ថែមទាំងទទួលបានការយល់ដឹងយ៉ាងម៉ត់ចត់អំពីការវិនិច្ឆ័យខុសដែលអាចកើតមានក្នុងការវាយតម្លៃដុំសាច់ក្រពេញទីរ៉ូអ៊ីត។ នេះអនុញ្ញាតឱ្យពួកគេណែនាំអ្នកជំងឺអំពីពេលដែលការវះកាត់ចាំបាច់ ហើយនៅពេលដែលការត្រួតពិនិត្យគឺគ្រប់គ្រាន់ ដូច្នេះជៀសវាងការធ្វើអន្តរាគមន៍ហួសហេតុ។
បច្ចេកវិទ្យាទំនើបកាត់បន្ថយភាពស្មុគស្មាញ។
ក្នុងចំណោមផលវិបាកនៃការវះកាត់ក្រពេញទីរ៉ូអ៊ីត ការខូចខាតដល់សរសៃប្រសាទ laryngeal ដែលកើតឡើងដដែលៗត្រូវបានចាត់ទុកថាជាបញ្ហាបំផុត ព្រោះសរសៃប្រសាទនេះគ្រប់គ្រងសំឡេង។
ប្រសិនបើខ្សែសំលេងត្រូវបានខូចខាត អ្នកជំងឺអាចស្អក ឬបាត់បង់សំលេង ជាបណ្តោះអាសន្នរយៈពេលពីរបីសប្តាហ៍ ឬជាអចិន្ត្រៃយ៍។ ក្នុងករណីធ្ងន់ធ្ងរជាងនេះ ការខូចខាតដល់ខ្សែសំលេងទាំងពីរអាចបណ្តាលឱ្យពួកគេបិទ ដែលធ្វើឱ្យអ្នកជំងឺមិនអាចដកដង្ហើមបាន ដោយទាមទារឱ្យមានការឆ្លុះបំពង់ខ្យល់ ដើម្បីធានាឱ្យមានបំពង់ខ្យល់បើកចំហ។

ក្នុងចំណោមផលវិបាកនៃការវះកាត់ក្រពេញទីរ៉ូអ៊ីត ការខូចខាតដល់សរសៃប្រសាទ laryngeal ដែលកើតឡើងដដែលៗត្រូវបានចាត់ទុកថាជាបញ្ហាបំផុត ព្រោះសរសៃប្រសាទនេះគ្រប់គ្រងសំឡេង។
លើសពីនេះទៀត hypocalcemia អាចជាផលវិបាកដែលប៉ះពាល់ដល់ក្រពេញ parathyroid ដែលជាក្រពេញ endocrine តូចណាស់ដែលមានទីតាំងនៅជិតក្រពេញទីរ៉ូអ៊ីតប៉ុន្តែដើរតួក្នុងការរក្សាកម្រិតកាល់ស្យូម។
ដើម្បីកាត់បន្ថយផលវិបាកទាំងនេះ នៅមន្ទីរពេទ្យទូទៅ Hong Ngoc Phuc Truong Minh លោកវេជ្ជបណ្ឌិត Quang បាននិយាយថា ក្រុមវះកាត់បានអនុវត្តបច្ចេកវិទ្យាជំនួយទំនើបៗ ដូចជាឧបករណ៍ Neuroimaging Device (NIM) ជាដើម។
នេះគឺជាឧបករណ៍ទំនើបបំផុតដែលជួយក្នុងការកំណត់អត្តសញ្ញាណ តាមដាន និងការពារអតិបរិមានៃសរសៃប្រសាទ laryngeal ដែលគ្រប់គ្រងសំឡេងអំឡុងពេលវះកាត់ រួមជាមួយនឹងប្រព័ន្ធភ្លើងពិសេសដើម្បីរកមើលក្រពេញ parathyroid ។ បច្ចេកវិទ្យាទាំងនេះមិនមាននៅគ្រប់កន្លែងទាំងអស់ទេ ហើយនៅពេលអនុវត្តបានត្រឹមត្រូវ ពួកវាកាត់បន្ថយហានិភ័យយ៉ាងខ្លាំង ជាពិសេសក្នុងការវះកាត់ស្មុគស្មាញ ឬកែប្រែ។
ក្រោយពេលវះកាត់ តើខ្ញុំត្រូវលេបថ្នាំអស់មួយជីវិត និងធ្វើតាមរបបអាហារដ៏តឹងរ៉ឹងដែរឬទេ?
ក្រពេញទីរ៉ូអ៊ីតគឺជាសរីរាង្គសំងាត់អរម៉ូនដ៏សំខាន់សម្រាប់រាងកាយ។ នៅពេលដែលក្រពេញទីរ៉ូអ៊ីតទាំងមូលត្រូវបានដកចេញ អ្នកជំងឺត្រូវបានតម្រូវឱ្យធ្វើការព្យាបាលដោយអរម៉ូនជំនួសអស់មួយជីវិត។
ប្រសិនបើមានតែការកាត់ក្រពេញទីរ៉ូអ៊ីតមួយផ្នែកប៉ុណ្ណោះ ករណីខ្លះនៅតែអាចបណ្តាលឱ្យក្រពេញទីរ៉ូអ៊ីតដែលនៅសេសសល់ផលិតអរម៉ូនគ្រប់គ្រាន់ ប៉ុន្តែអ្នកផ្សេងទៀតអាចត្រូវការការបន្ថែមដើម្បីទូទាត់សងសម្រាប់កង្វះ និងកាត់បន្ថយហានិភ័យនៃការកើតឡើងវិញ។ កម្រិតថ្នាំនឹងត្រូវបានកែតម្រូវជាទៀងទាត់ដោយអ្នកជំនាញខាង endocrinologist; មិនមានរូបមន្តតែមួយដែលអនុវត្តចំពោះមនុស្សគ្រប់គ្នានោះទេ។

យោងតាមលោកវេជ្ជបណ្ឌិត Quang អ្នកជំងឺត្រូវយល់អំពីស្ថានភាពរបស់ពួកគេ និងធ្វើតាមការណែនាំរបស់វេជ្ជបណ្ឌិត ដើម្បីសម្រេចបានលទ្ធផលល្អបំផុត (រូបថត៖ Hai Long)។
ទាក់ទងនឹងរបបអាហារ ក្នុងករណីដែលមានតែផ្នែកមួយនៃក្រពេញទីរ៉ូអ៊ីតត្រូវបានដកចេញ ហើយការព្យាបាលដោយវិទ្យុសកម្មអ៊ីយ៉ូតមិនត្រូវបានគ្រប់គ្រង អ្នកជំងឺត្រូវបានលើកទឹកចិត្តឱ្យបំពេញបន្ថែមរបបអាហាររបស់ពួកគេជាមួយនឹងអាហារសម្បូរជាតិអ៊ីយ៉ូត ដូចជាស៊ុត ទឹកដោះគោ អាហារសមុទ្រ និងបន្លែបៃតងខ្មៅ ដើម្បីជួយឱ្យក្រពេញទីរ៉ូអ៊ីតដែលនៅសល់ដំណើរការបានត្រឹមត្រូវ។
ផ្ទុយទៅវិញ សម្រាប់បុគ្គលដែលត្រៀមទទួលការព្យាបាលដោយវិទ្យុសកម្មអ៊ីយ៉ូតបន្ទាប់ពីការកាត់ក្រពេញទីរ៉ូអ៊ីតសរុប ចាប់ពីក្រោយការវះកាត់ រហូតដល់មុនពេលទទួលយកសារធាតុវិទ្យុសកម្មអ៊ីយ៉ូត រាងកាយត្រូវ "ខ្វះជាតិអ៊ីយ៉ូត" ដូច្នេះពួកគេស្ទើរតែទាំងស្រុងត្រូវជៀសវាងប្រភពនៃអ៊ីយ៉ូត រួមទាំងអំបិលអ៊ីយ៉ូត អាហារសមុទ្រ និងផលិតផលទឹកដោះគោមួយចំនួន។
ទាក់ទងនឹងការណាត់ជួបតាមដាន ក្នុងឆ្នាំដំបូងបន្ទាប់ពីការវះកាត់ អ្នកជំងឺជាធម្មតាត្រូវបានកំណត់ពេលសម្រាប់ការពិនិត្យរៀងរាល់ 3 ទៅ 6 ខែ ជាមួយនឹងសញ្ញាសម្គាល់ក្រោយការវះកាត់ពី 3 ទៅ 4 សប្តាហ៍មានសារៈសំខាន់ជាពិសេសសម្រាប់ការត្រួតពិនិត្យមុខងារក្រពេញទីរ៉ូអ៊ីត និងការកែតម្រូវថ្នាំ។ នៅឆ្នាំទី 2 ចន្លោះពេលរវាងការពិនិត្យគឺប្រហែល 6 ខែ។ ចាប់ពីឆ្នាំទី 3 តទៅ អ្នកជំងឺភាគច្រើនត្រូវការពិនិត្យសុខភាពម្តងក្នុងមួយឆ្នាំ លុះត្រាតែមានភាពមិនប្រក្រតី។
ប្រភព៖ https://dantri.com.vn/suc-khoe/phat-hien-khoi-uo-tuyen-giap-khi-nao-can-phai-mo-20251211082429626.htm


![[រូបថត] ពិធីបិទសម័យប្រជុំរដ្ឋសភាលើកទី១០ នីតិកាលទី១៥](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F11%2F1765448959967_image-1437-jpg.webp&w=3840&q=75)

![[រូបថត] នាយករដ្ឋមន្ត្រី Pham Minh Chinh សន្ទនាតាមទូរស័ព្ទជាមួយនាយកប្រតិបត្តិនៃសាជីវកម្ម Rosatom របស់រុស្ស៊ី។](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F11%2F1765464552365_dsc-5295-jpg.webp&w=3840&q=75)


















































![[ផ្លូវការ] MISA GROUP ប្រកាសពីទីតាំងម៉ាកយីហោត្រួសត្រាយរបស់ខ្លួននៅក្នុងភ្នាក់ងារសាងសង់ AI សម្រាប់អាជីវកម្ម គ្រួសារ និងរដ្ឋាភិបាល](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/12/11/1765444754256_agentic-ai_postfb-scaled.png)

















































Kommentar (0)