ມະເຮັງຕ່ອມ thyroid ແມ່ນກາຍເປັນເລື່ອງທີ່ພົບເລື້ອຍ, ໂດຍສະເພາະໃນແມ່ຍິງ. ຕ່ອມ thyroid ທີ່ກວດພົບໂດຍ ultrasound ຄໍແມ່ນບໍ່ແມ່ນເລື່ອງທີ່ຫາຍາກອີກຕໍ່ໄປ, ແຕ່ໃນທ່າມກາງຂໍ້ມູນທີ່ຂັດແຍ້ງກັນ, ຫຼາຍຄົນກໍ່ຢ້ານເກີນໄປແລະຟ້າວທີ່ຈະຜ່າຕັດ, ຫຼືພວກເຂົາບໍ່ສົນໃຈອາການຂອງມະເຮັງ.
ໃນການສໍາມະນາອອນໄລນ໌ "ການຜ່າຕັດ thyroid: ສິ່ງທີ່ທ່ານຫມໍຕ້ອງການໃຫ້ທ່ານເຂົ້າໃຈຢ່າງຖືກຕ້ອງ" ຈັດໂດຍຫນັງສືພິມ Dan Tri , MSc. ທ່ານໝໍ ຫງວຽນຊວນກວາງ, ຫົວໜ້າກົມ Otolaryngology ແລະ ຜ່າຕັດຫົວແລະຄໍ, ໂຮງໝໍທົ່ວໄປ Hong Ngoc Phuc Truong Minh ໄດ້ແບ່ງປັນບັນດາຂໍ້ມູນສຳຄັນເພື່ອຊ່ວຍໃຫ້ຜູ້ປ່ວຍຮັບຮູ້ເຖິງການເຈັບປ່ວຍ.
ການຕິດເຊື້ອໄວຣັດ papillomavirus ຂອງມະນຸດແມ່ນພົບເລື້ອຍຫຼາຍ, ສະນັ້ນຢ່າຕົກໃຈແລະຢ່າປະມາດມັນ.
ຕາມທ່ານໝໍ ຫງວຽນຊວນກວາງແລ້ວ, ການປະກົດຕົວຂອງຕ່ອມ thyroid ແມ່ນມີລັກສະນະຜິດປົກກະຕິຫຼາຍ.
ມັນໄດ້ຖືກຄາດຄະເນວ່າ 60 ຫາ 70, ຫຼືແມ້ກະທັ້ງ 80% ຂອງປະຊາກອນຈະມີຢ່າງຫນ້ອຍຫນຶ່ງ nodule thyroid ກວດພົບໃນລະຫວ່າງການກວດ ultrasound, ໂດຍສະເພາະໃນແມ່ຍິງ. ຂ່າວນີ້ອາດຈະເຮັດໃຫ້ຕົກໃຈ, ແຕ່ຂ່າວດີແມ່ນວ່າສ່ວນຫຼາຍຂອງ nodules ແມ່ນ benign ແລະບໍ່ຮຽກຮ້ອງໃຫ້ມີການແຊກແຊງໃດໆ, ພຽງແຕ່ຕິດຕາມກວດກາເປັນປົກກະຕິ.
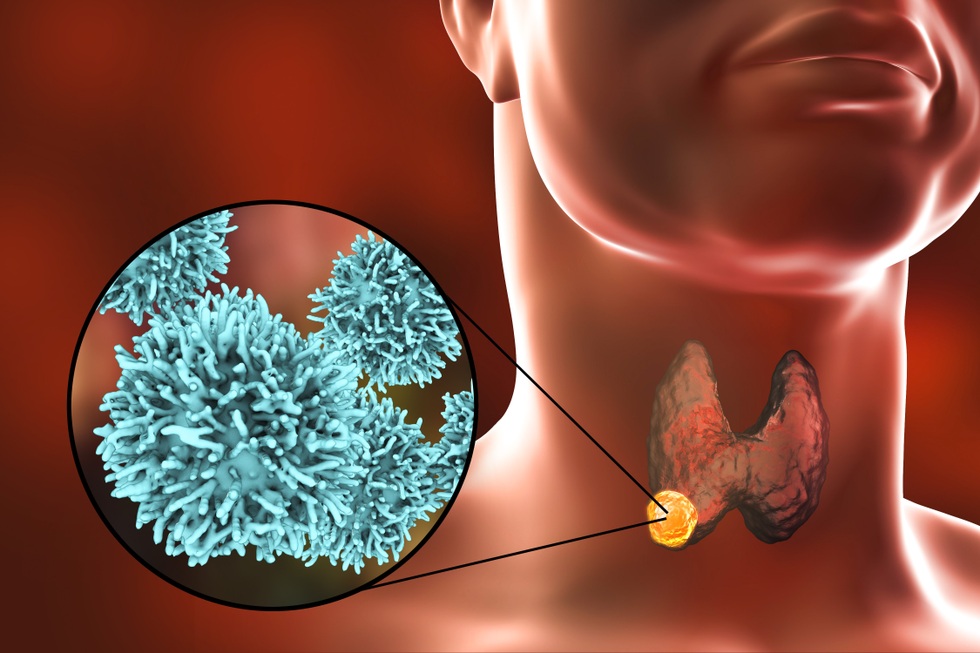
ມັນໄດ້ຖືກຄາດຄະເນວ່າ 60 ຫາ 70, ຫຼືແມ້ກະທັ້ງ 80% ຂອງປະຊາກອນຈະມີຢ່າງຫນ້ອຍຫນຶ່ງ nodule thyroid ກວດພົບໃນລະຫວ່າງການກວດ ultrasound, ໂດຍສະເພາະໃນແມ່ຍິງ (ຮູບພາບ: Getty).
ອີງຕາມທ່ານ ໝໍ, ຈຸດ ສຳ ຄັນແມ່ນທັດສະນະຄະຕິຂອງຄົນເຈັບເມື່ອໄດ້ຮັບຜົນ ultrasound ສະແດງໃຫ້ເຫັນຕ່ອມ thyroid. ທ່ານດຣ. ອັນໜຶ່ງແມ່ນຄວາມຕື່ນຕົກໃຈຫຼາຍ, ທັນທີທັນໃດຊອກຫາການກວດຮ່າງກາຍ ແລະຕ້ອງການການຜ່າຕັດເມື່ອໄດ້ຍິນກ່ຽວກັບດັງ. ອີກອັນຫນຶ່ງແມ່ນຄວາມພໍໃຈ, ການອ່ານບາງບ່ອນວ່າ "ມະເຮັງຕ່ອມ thyroid ບໍ່ເປັນອັນຕະລາຍ" ແລະຫຼັງຈາກນັ້ນບໍ່ສົນໃຈມັນ, ບໍ່ໄດ້ຮັບການກວດກາຄືນໃຫມ່ຫຼືຕິດຕາມ.
"ອັນທໍາອິດ, ບໍ່ຈໍາເປັນຕ້ອງຕົກໃຈຫຼືກັງວົນ, ແຕ່ພວກເຮົາບໍ່ຄວນພໍໃຈ. ຄົນເຈັບຈໍາເປັນຕ້ອງໄປຫາສະຖານທີ່ທີ່ມີຊື່ສຽງແລະໄປພົບແພດຫມໍທີ່ມີປະສົບການສໍາລັບການປະເມີນຢ່າງລະອຽດແລະຄໍາແນະນໍາທີ່ເຫມາະສົມ, ຫຼີກເວັ້ນສອງສະຖານະການອັນຕະລາຍເທົ່າທຽມກັນ: ການປິ່ນປົວເກີນຫຼືຂາດໂອກາດທອງໃນການປິ່ນປົວ," ທ່ານດຣ Quang ກ່າວ.
ຄໍາຖາມທີ່ໃຫຍ່ທີ່ສຸດເມື່ອກວດພົບຕ່ອມ thyroid ແມ່ນ, "ມັນເປັນສິ່ງທີ່ຕ້ອງກັງວົນບໍ?" ຕາມທ່ານໝໍກວາງແລ້ວ, ວິທະຍາສາດການແພດໃນປະຈຸບັນແມ່ນອີງໃສ່ສອງເສົາຄ້ຳຕົ້ນຕໍເພື່ອປະເມີນຄວາມສ່ຽງຂອງມະເຮັງກ່ອນການຜ່າຕັດຄື: ultrasound ແລະ cytology ປາດສະຈາກເຂັມດີ.
ໃນ ultrasound, ທ່ານຫມໍໃຊ້ລະບົບການຈັດປະເພດ TIRADS ທີ່ມີ 5 ລະດັບ. TIRADS 1, 2, ແລະ 3 ປົກກະຕິແລ້ວແມ່ນ benign ແລະພຽງແຕ່ຮຽກຮ້ອງໃຫ້ມີການຕິດຕາມ. TIRADS 4 ແລະ 5 ແມ່ນກຸ່ມທີ່ມີປັດໃຈທີ່ຫນ້າສົງໄສຫຼາຍສໍາລັບມະເຮັງ; ຂຶ້ນຢູ່ກັບຂະຫນາດ, ທ່ານຫມໍຈະສັ່ງໃຫ້ biopsy aspiration ເຂັມລະອຽດ.
Fine-needle aspiration biopsy, ຫຼື ການກວດ biopsy ເຂັມລະອຽດຂອງເຊນ, ກ່ຽວຂ້ອງກັບການໃສ່ເຂັມຂະຫນາດນ້ອຍຫຼາຍເຂົ້າໄປໃນເນື້ອງອກ ແລະສະກັດເອົາຕົວຢ່າງຂະຫນາດນ້ອຍຂອງຈຸລັງສໍາລັບການກວດສອບກ້ອງຈຸລະທັດ.
ເນື່ອງຈາກວ່າເນື້ອງອກສາມາດປະກອບດ້ວຍຈຸລັງຫຼາຍຊະນິດ, ຜົນໄດ້ຮັບໄດ້ຖືກແບ່ງອອກເປັນ 6 ກຸ່ມ, ຈາກກຸ່ມ 1 (ຈຸລັງບໍ່ພຽງພໍເພື່ອສະຫຼຸບ), ກຸ່ມ 2 (ບໍ່ສະບາຍ), ກຸ່ມ 6 (ໂດຍທົ່ວໄປເປັນມະເຮັງ).

ທ່ານໝໍ ຫງວຽນຊວນກວາງ, ຫົວໜ້າກົມ Otolaryngology ແລະ ຜ່າຕັດຫົວ ແລະ ລຳຄໍ, ໂຮງໝໍທົ່ວໄປ Hong Ngoc Phuc Truong Minh (ພາບ: ຫາຍລອງ).
ກຸ່ມ 3 ແລະ 4 ແມ່ນກຸ່ມ "ປານກາງ", ມີຈຸລັງ atypical ຫຼື cystic, ແລະມີຄວາມສ່ຽງເປັນມະເຮັງປະມານ 30 ຫາ 40% ແລະສູງກວ່າ, ຕາມລໍາດັບ. ກຸ່ມທີ 5 ຖືກສະຫຼຸບວ່າເປັນມະເຮັງທີ່ສົງໃສ.
ທ່ານໝໍກວາງໃຫ້ຂໍ້ສັງເກດວ່າ, ກຸ່ມເຫຼົ່ານີ້ພຽງແຕ່ສະແດງໃຫ້ເຫັນເຖິງຄວາມກະຈ່າງແຈ້ງຂອງຂໍ້ສະຫຼຸບເທົ່ານັ້ນ, ບໍ່ແມ່ນ “ຄວາມຮ້າຍແຮງ” ຂອງເນື້ອງອກ.
ສິ່ງທີ່ສໍາຄັນກວ່ານັ້ນ, ໃນຂະນະທີ່ການສົມທົບການ ultrasound ແລະ cytology aspiration ເຂັມລະອຽດສາມາດແຍກຄວາມແຕກຕ່າງລະຫວ່າງ benign ແລະ malignant ທີ່ມີຄວາມຖືກຕ້ອງຫຼາຍກວ່າ 95 ເປີເຊັນ, ບໍ່ມີວິທີການທີ່ໂງ່ຈ້າຢ່າງແທ້ຈິງ. ຍັງມີບາງກໍລະນີທີ່ຜົນຂອງ ultrasound ບໍ່ດີຊີ້ໃຫ້ເຫັນຄວາມຮ້າຍແຮງ, ແຕ່ເຂັມລົງໃນພື້ນທີ່ທີ່ມີສຸຂະພາບດີ, ເຮັດໃຫ້ມີການວິນິດໄສທີ່ອ່ອນໂຍນຊົ່ວຄາວ.
ທ່ານດຣ Quang ເນັ້ນໜັກວ່າ, "ຖ້າການກວດກວດຫາໂຣກມະເຮັງ, ມັນເກືອບແນ່ນອນແມ່ນມະເຮັງ. ຖ້າມັນເປີດເຜີຍໃຫ້ເຫັນບາດແຜທີ່ອ່ອນເພຍ, ມັນບໍ່ຈໍາເປັນຕ້ອງເປັນການປິ່ນປົວທີ່ສົມບູນ. ປັດໃຈຈໍານວນຫຼາຍຕ້ອງໄດ້ຮັບການພິຈາລະນາເພື່ອໃຫ້ຄໍາແນະນໍາທີ່ຖືກຕ້ອງທີ່ສຸດແກ່ຄົນເຈັບ," ທ່ານດຣ Quang ເນັ້ນຫນັກ.
ໃນເວລາທີ່ການຜ່າຕັດແມ່ນມີຄວາມຈໍາເປັນ, ແລະໃນເວລາທີ່ຕິດຕາມກວດກາແມ່ນພຽງພໍ?
ບໍ່ແມ່ນທຸກຕ່ອມ thyroid ຕ້ອງການການຜ່າຕັດ. ທ່ານດຣ ກວາງຈີ້ ຊີ້ແຈງວ່າ:
ກຸ່ມທໍາອິດປະກອບດ້ວຍເນື້ອງອກ malignant ຫຼືສົງໃສວ່າ. ສ່ວນໃຫຍ່ຂອງກໍລະນີເຫຼົ່ານີ້ຈະຮຽກຮ້ອງໃຫ້ມີການແຊກແຊງ, ການຜ່າຕັດຕົ້ນຕໍ, ເຖິງແມ່ນວ່າມີບາງກໍລະນີພິເສດທີ່ຖືກຕິດຕາມຢ່າງໃກ້ຊິດແທນທີ່ຈະດໍາເນີນການທັນທີ.

ຕາມທ່ານໝໍກວາງແລ້ວ, ບໍ່ແມ່ນຕ່ອມ thyroid ທຸກອັນຕ້ອງຜ່າຕັດ (ພາບ: ຫາຍລອງ).
ກຸ່ມທີສອງປະກອບດ້ວຍເນື້ອງອກທີ່ອ່ອນໂຍນທີ່ມີຂະຫນາດໃຫຍ່ພຽງພໍທີ່ຈະເຮັດໃຫ້ຄໍຜິດປົກກະຕິຫຼືເຮັດໃຫ້ເກີດການບີບອັດທີ່ເຮັດໃຫ້ເກີດຄວາມຫຍຸ້ງຍາກໃນການກືນອາຫານ, ຫາຍໃຈຍາກ, ຫຼືສຽງດັງ. ໃນກໍລະນີເຫຼົ່ານີ້, ເຖິງແມ່ນວ່າ benign, tumor ຍັງຄົງຜົນກະທົບຕໍ່ການເຮັດວຽກແລະຄວາມງາມ, ເຮັດໃຫ້ການຜ່າຕັດເປັນທາງເລືອກທີ່ສົມເຫດສົມຜົນ.
ເນື້ອງອກນ້ອຍໆທີ່ຍັງເຫຼືອຢູ່, ປົກກະຕິແມ່ນຕໍ່າກວ່າ 2 ຊມ, ບໍ່ເຮັດໃຫ້ເກີດຄວາມບໍ່ສະບາຍ, ແລະທ່ານ ໝໍ ເຊື່ອວ່າພວກເຂົາສາມາດຕິດຕາມເປັນໄລຍະທຸກໆ ໜຶ່ງ ຫາສອງປີໂດຍບໍ່ມີການແຊກແຊງ. ນີ້ຍັງຊ່ວຍຫຼີກເວັ້ນການຜ່າຕັດທີ່ບໍ່ຈໍາເປັນໃນອະໄວຍະວະ endocrine ທີ່ສໍາຄັນຫຼາຍ.
ໂດຍສະເພາະ, ກ່ຽວກັບມະເຮັງ thyroid ຕົວມັນເອງ, ອະນຸສັນຍາການປິ່ນປົວໃນປະຈຸບັນ ໃນທົ່ວໂລກ ໄດ້ລວມເອົາແນວຄວາມຄິດຂອງ "ການຕິດຕາມການເຄື່ອນໄຫວ" ສໍາລັບ tumors ຂະຫນາດນ້ອຍຫຼາຍ, ພາຍໃຕ້ 5mm ຫຼື 1cm, ທີ່ມີຄວາມແຕກຕ່າງ, ມີຄວາມສ່ຽງຕໍ່າ, ຈໍາກັດພາຍໃນຕ່ອມ thyroid, ແລະບໍ່ໃກ້ຊິດກັບແຄບຊູນຫຼືໂຄງສ້າງທີ່ສໍາຄັນ.
ກໍລະນີເຫຼົ່ານີ້ໄດ້ຖືກອະນຸຍາດໃຫ້ເລື່ອນການຜ່າຕັດ, ໂດຍມີການຕິດຕາມຢ່າງໃກ້ຊິດຜ່ານ ultrasound ທຸກໆ 6 ເດືອນຫຼື 1 ປີ. ການຜ່າຕັດແມ່ນປະຕິບັດພຽງແຕ່ຖ້າເນື້ອງອກຂະຫຍາຍໃຫຍ່ຂື້ນຢ່າງໄວວາ, ເກີນຂອບເຂດທີ່ປອດໄພ, ຫຼືຖ້າຕ່ອມ lymph ຜິດປົກກະຕິປາກົດ.

ຫນຶ່ງໃນຄໍາຖາມທີ່ດຣ Quang ໄດ້ຮັບເກືອບທຸກໆມື້ແມ່ນ, "ຂ້ອຍຈະເອົາຕ່ອມ thyroid ທັງຫມົດອອກຫຼືພຽງແຕ່ສ່ວນຫນຶ່ງຂອງມັນ?" (ພາບ: ຫາຍລອງ).
"ນີ້ແມ່ນມະເຮັງ, ແຕ່ອາດຈະບໍ່ມີການປະຕິບັດທັນທີທັນໃດ. ຄົນເຈັບຈໍານວນຫຼາຍໄດ້ຖືກຕິດຕາມເປັນເວລາ 5 ຫາ 10 ປີແລະເນື້ອງອກບໍ່ໄດ້ກ້າວໄປສູ່ລະດັບອັນຕະລາຍ," ທ່ານ ໝໍ ກ່າວ, ໂດຍເນັ້ນ ໜັກ ວ່າການຕັດສິນໃຈນີ້ຕ້ອງໄດ້ຮັບການພິຈາລະນາຢ່າງລະມັດລະວັງແລະເປັນສ່ວນບຸກຄົນຂອງແຕ່ລະຄົນ, ແລະແມ່ນເຫມາະສົມສໍາລັບຜູ້ສູງອາຍຸທີ່ມີພະຍາດໃນໄລຍະຕົ້ນຫຼາຍ.
Endoscopic thyroidectomy: ເມື່ອໃດສາມາດປະຕິບັດໄດ້?
ຫນຶ່ງໃນຄໍາຖາມທີ່ດຣ Quang ໄດ້ຮັບເກືອບທຸກໆມື້ແມ່ນ, "ຂ້ອຍຈະເອົາຕ່ອມ thyroid ທັງຫມົດອອກຫຼືພຽງແຕ່ສ່ວນຫນຶ່ງຂອງມັນ?"
ກ່ອນຫນ້ານີ້, ໃນເວລາທີ່ປຶກສາຫາລືກ່ຽວກັບມະເຮັງ thyroid, ຫຼັກການທົ່ວໄປແມ່ນເພື່ອເອົາຕ່ອມ thyroid ຢ່າງສົມບູນເພື່ອຮັບປະກັນ "ການລົບລ້າງຮາກ", ຫຼັງຈາກນັ້ນຄົນເຈັບຈະໃຊ້ການປິ່ນປົວດ້ວຍຮໍໂມນທົດແທນຕະຫຼອດຊີວິດ.
ໃນຊຸມປີມໍ່ໆມານີ້, ການສຶກສາຂະຫນາດໃຫຍ່ຈໍານວນຫຼາຍໄດ້ສະແດງໃຫ້ເຫັນວ່າການເປັນມະເຮັງ thyroid ໃນໄລຍະຕົ້ນ, ຕ່ໍາຫຼືປານກາງ, ທ່ານຫມໍສາມາດເອົາພຽງແຕ່ lobe thyroid ທີ່ມີເນື້ອງອກອອກຫມົດ, ເຮັດໃຫ້ lobe ອື່ນ intact, ແລະຍັງຄວບຄຸມພະຍາດໄດ້ດີ.
ການຕັດສິນໃຈທີ່ຈະເອົາເນື້ອເຍື່ອອອກແມ່ນຂຶ້ນກັບຫຼາຍປັດໃຈ. ນອກ ເໜືອ ໄປຈາກອາຍຸ, ເພດ, ປະຫວັດຄອບຄົວ, ແລະພະຍາດຕິດຕໍ່ກັນ, ສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດແມ່ນຄຸນລັກສະນະຂອງເນື້ອງອກ: ຂະຫນາດ, ສະຖານທີ່, ລະດັບການບຸກລຸກ, ການປະກົດຕົວຂອງຕ່ອມນໍ້າເຫຼືອງທີ່ສົງໃສວ່າມີ metastasis, ແລະຈໍານວນແລະສະຖານທີ່ຂອງຕ່ອມ lymph nodes. ອີງຕາມປັດໃຈເຫຼົ່ານີ້, ທ່ານຫມໍຈັດປະເພດຄົນເຈັບເຂົ້າໄປໃນກຸ່ມທີ່ມີຄວາມສ່ຽງຕໍ່າ, ຂະຫນາດກາງ, ຫຼືສູງສໍາລັບການເກີດໃຫມ່.
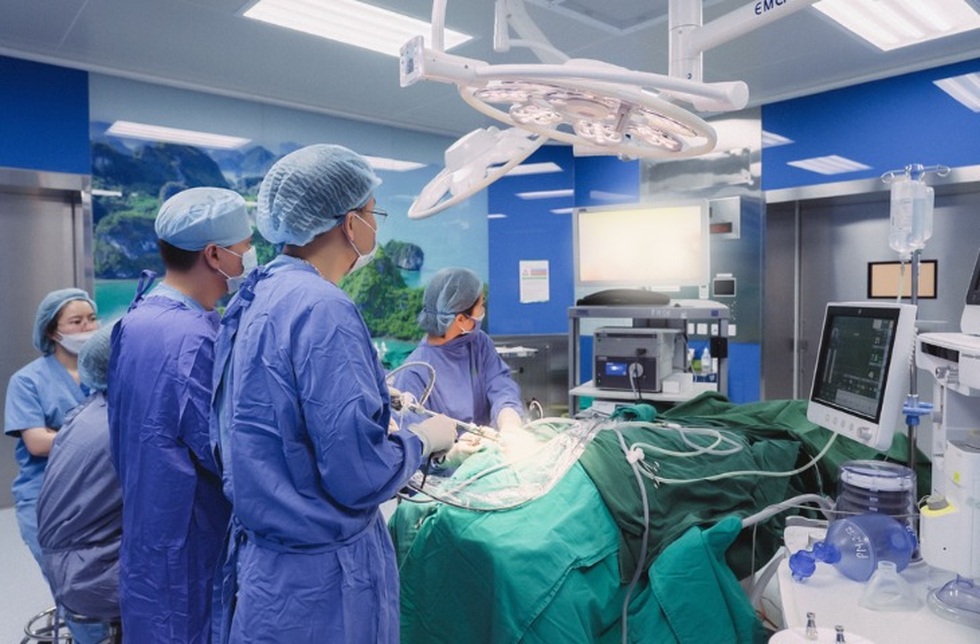
ເຕັກນິກທີ່ທັນສະໄຫມສະຫນອງການສະຫນັບສະຫນູນທີ່ດີເລີດສໍາລັບການຜ່າຕັດມະເຮັງ thyroid (Hong Ngoc).
ບໍ່ດົນມານີ້, endoscopic thyroidectomy ຜ່ານ vestibule ທາງປາກໄດ້ດຶງດູດຄວາມສົນໃຈຫຼາຍ, ໂດຍສະເພາະຈາກແມ່ຍິງ, ເນື່ອງຈາກວ່າມັນບໍ່ມີຮອຍແປ້ວພາຍນອກ. ເຄື່ອງມືດັ່ງກ່າວຖືກໃສ່ຜ່ານເຍື່ອເມືອກຂອງປາກລຸ່ມ, ໄລຍະສັ້ນໆໄປຫາຕ່ອມ thyroid, ມີຜົນກະທົບຫນ້ອຍທີ່ສຸດຕໍ່ເນື້ອເຍື່ອທີ່ມີສຸຂະພາບດີ, ແລະສາມາດເຂົ້າເຖິງທັງສອງຕ່ອມ thyroid ໄດ້ຈາກຈຸດເຂົ້າດຽວ.
ເຖິງຢ່າງໃດກໍຕາມ, ທ່ານດຣ.ກວາງນາມ ເນັ້ນໜັກວ່າ, ນີ້ບໍ່ແມ່ນ “ວິທີສຳລັບທຸກຄົນ.” Endoscopy ຜ່ານທາງປາກແມ່ນໃຊ້ກັບມະເຮັງໄລຍະຕົ້ນໆເທົ່ານັ້ນ, ບ່ອນທີ່ເນື້ອງອກມັກຈະມີຫນ້ອຍກວ່າ 2 ຊມ, ຕັ້ງຢູ່ພາຍໃນຕ່ອມ thyroid, ແລະຕ່ອມ thyroid ແມ່ນບໍ່ໃຫຍ່ເກີນໄປ. ບາງສູນຂະຫນາດໃຫຍ່ອາດມີຕົວຊີ້ວັດທີ່ກວ້າງກວ່າເລັກນ້ອຍ, ແຕ່ຫຼັກການທົ່ວໄປຍັງຄົງເລືອກເນື້ອງອກຂະຫນາດນ້ອຍ, ໃນໄລຍະຕົ້ນ.
"ສໍາລັບເນື້ອງອກທີ່ເຫມາະສົມສໍາລັບການປິ່ນປົວ, ການຜ່າຕັດ laparoscopic ສາມາດແກ້ໄຂບັນຫາໄດ້ຢ່າງສົມບູນແລະຄວບຄຸມລະບົບຕ່ອມ lymph node ສູນກາງຢ່າງມີປະສິດທິຜົນ. ຢ່າງໃດກໍຕາມ, ປັດໃຈສໍາຄັນທີ່ສຸດຍັງຄົງເປັນຂັ້ນຕອນຂອງພະຍາດແລະການເລືອກການປິ່ນປົວທີ່ຖືກຕ້ອງ.
ຢູ່ໂຮງໝໍທົ່ວປະເທດ Hong Ngoc Phuc Truong Minh, ທ່າໄດ້ປຽບທີ່ສຳຄັນແມ່ນທີມຜ່າຕັດທີ່ມີປະສົບການຢ່າງກວ້າງຂວາງໃນຂົງເຂດມະເຮັງຫົວ ແລະ ຄໍ.
ທ່ານໝໍກວາງກ່າວວ່າ, ຕົນເອງໄດ້ດຳເນີນການຜ່າຕັດ thyroid ຫຼາຍພັນເທື່ອໃນເກືອບ 15 ປີທີ່ຜ່ານມາ, ໃນນັ້ນມີເຕັກນິກໃໝ່ເຊັ່ນການຖ່າຍຮູບແລະການຜ່າຕັດດ້ວຍວິທີ vestibular-oral ເພື່ອຫຼຸດຮອຍແປ້ວຢູ່ບໍລິເວນຄໍ.

ຢູ່ໂຮງໝໍມະໂຫສົດ ຮົ່ງງອກຟຸກ ເຈືອງມິງ, ຜົນປະໂຫຍດທີ່ສຳຄັນແມ່ນທີມງານຜ່າຕັດມີປະສົບການອັນກວ້າງຂວາງໃນດ້ານມະເຮັງຫົວ ແລະຄໍ (ພາບ: ຫາຍລອງ).
ປະສົບການໄດ້ເຮັດໃຫ້ທີມງານບໍ່ພຽງແຕ່ສາມາດຊໍານິຊໍານານໃນການຜ່າຕັດ, ແຕ່ຍັງໄດ້ຮັບຄວາມເຂົ້າໃຈຢ່າງລະອຽດກ່ຽວກັບຄວາມຜິດພາດທີ່ອາດຈະເກີດຂື້ນໃນການປະເມີນຕ່ອມ thyroid. ນີ້ອະນຸຍາດໃຫ້ພວກເຂົາແນະນໍາຄົນເຈັບໃນເວລາທີ່ການຜ່າຕັດແມ່ນມີຄວາມຈໍາເປັນແລະໃນເວລາທີ່ການຕິດຕາມແມ່ນພຽງພໍ, ດັ່ງນັ້ນຫຼີກເວັ້ນການແຊກແຊງຫຼາຍເກີນໄປ.
ເຕັກໂນໂລຊີທີ່ທັນສະໄຫມຫຼຸດຜ່ອນອາການແຊກຊ້ອນ.
ໃນບັນດາອາການແຊກຊ້ອນຂອງການຜ່າຕັດ thyroid, ຄວາມເສຍຫາຍຕໍ່ເສັ້ນປະສາດ laryngeal ທີ່ເກີດຂຶ້ນຄືນແມ່ນຖືວ່າເປັນຄວາມກັງວົນທີ່ສຸດ, ຍ້ອນວ່າເສັ້ນປະສາດນີ້ຄວບຄຸມສຽງ.
ຖ້າສາຍສຽງຖືກທໍາລາຍ, ຄົນເຈັບອາດຈະມີອາການສຽງຫຍາບຫຼືສູນເສຍສຽງ, ຊົ່ວຄາວສໍາລັບສອງສາມອາທິດຫຼືຖາວອນ. ໃນກໍລະນີທີ່ຮ້າຍແຮງກວ່າເກົ່າ, ຄວາມເສຍຫາຍຕໍ່ສາຍສຽງທັງສອງສາມາດເຮັດໃຫ້ພວກເຂົາປິດ, ເຮັດໃຫ້ມັນເປັນໄປບໍ່ໄດ້ສໍາລັບຄົນເຈັບທີ່ຈະຫາຍໃຈ, ຮຽກຮ້ອງໃຫ້ມີ tracheostomy ເພື່ອຮັບປະກັນການເປີດທາງຫາຍໃຈ.

ໃນບັນດາອາການແຊກຊ້ອນຂອງການຜ່າຕັດ thyroid, ຄວາມເສຍຫາຍຕໍ່ເສັ້ນປະສາດ laryngeal ທີ່ເກີດຂຶ້ນຄືນແມ່ນຖືວ່າເປັນຄວາມກັງວົນທີ່ສຸດ, ຍ້ອນວ່າເສັ້ນປະສາດນີ້ຄວບຄຸມສຽງ.
ນອກຈາກນັ້ນ, hypocalcemia ສາມາດເປັນອາການແຊກຊ້ອນຜົນກະທົບຕໍ່ຕ່ອມ parathyroid, ເຊິ່ງເປັນຕ່ອມ endocrine ຂະຫນາດນ້ອຍຫຼາຍທີ່ຕັ້ງຢູ່ໃກ້ກັບຕ່ອມ thyroid ແຕ່ມີບົດບາດໃນການຮັກສາລະດັບທາດການຊຽມ.
ເພື່ອຫຼຸດຜ່ອນອາການແຊກຊ້ອນດັ່ງກ່າວ, ຢູ່ໂຮງໝໍທົ່ວປະເທດ Hong Ngoc Phuc Truong Minh, ທ່ານໝໍກວາງນາມ ໃຫ້ຮູ້ວ່າ: ຄະນະຜ່າຕັດນຳໃຊ້ເຕັກໂນໂລຊີໜູນຊ່ວຍທີ່ທັນສະໄໝຄື: ອຸປະກອນ Neuroimaging (NIM).
ນີ້ແມ່ນອຸປະກອນທີ່ທັນສະໄຫມທີ່ຊ່ວຍໃນການກໍານົດ, ຕິດຕາມ, ແລະປົກປ້ອງເສັ້ນປະສາດ laryngeal ສູງສຸດທີ່ຄວບຄຸມສຽງໃນລະຫວ່າງການຜ່າຕັດ, ພ້ອມກັບລະບົບແສງສະຫວ່າງພິເສດເພື່ອກວດຫາຕ່ອມ parathyroid. ເຕັກໂນໂລຢີເຫຼົ່ານີ້ບໍ່ມີຢູ່ໃນທຸກສະຖານທີ່, ແລະເມື່ອນໍາໃຊ້ຢ່າງຖືກຕ້ອງ, ພວກມັນຫຼຸດຜ່ອນຄວາມສ່ຽງຢ່າງຫຼວງຫຼາຍ, ໂດຍສະເພາະໃນການຜ່າຕັດທີ່ສະລັບສັບຊ້ອນຫຼືການປັບປຸງ.
ຫຼັງຈາກການຜ່າຕັດ, ຂ້ອຍຕ້ອງກິນຢາຕະຫຼອດຊີວິດແລະປະຕິບັດຕາມອາຫານທີ່ເຄັ່ງຄັດບໍ?
ຕ່ອມ thyroid ແມ່ນອະໄວຍະວະທີ່ secretes ຮໍໂມນທີ່ຈໍາເປັນສໍາລັບຮ່າງກາຍ. ເມື່ອຕ່ອມ thyroid ທັງຫມົດຖືກໂຍກຍ້າຍ, ຄົນເຈັບຈໍາເປັນຕ້ອງໄດ້ຮັບການປິ່ນປົວດ້ວຍການທົດແທນຮໍໂມນຕະຫຼອດຊີວິດ.
ຖ້າພຽງແຕ່ການຜ່າຕັດ thyroid ບາງສ່ວນຖືກປະຕິບັດ, ບາງກໍລະນີອາດຈະຍັງເຮັດໃຫ້ຕ່ອມ thyroid ທີ່ຍັງເຫຼືອຜະລິດຮໍໂມນພຽງພໍ, ແຕ່ຄົນອື່ນອາດຈະຕ້ອງການການເສີມເພື່ອຊົດເຊີຍການຂາດແຄນແລະຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ການເປັນຄືນໃຫມ່. ປະລິມານຢາຈະຖືກປັບເປັນແຕ່ລະໄລຍະໂດຍຜູ້ຊ່ຽວຊານດ້ານ endocrinologist; ບໍ່ມີສູດດຽວທີ່ໃຊ້ໄດ້ກັບທຸກຄົນ.

ຕາມທ່ານໝໍກວາງແລ້ວ, ຄົນເຈັບຕ້ອງເຂົ້າໃຈສະພາບຂອງຕົນ ແລະ ປະຕິບັດຕາມຄຳແນະນຳຂອງທ່ານໝໍເພື່ອບັນລຸໄດ້ໝາກຜົນດີທີ່ສຸດ (ພາບ: ຫາຍລອງ).
ກ່ຽວກັບອາຫານ, ໃນກໍລະນີທີ່ມີພຽງແຕ່ສ່ວນຫນຶ່ງຂອງຕ່ອມ thyroid ໄດ້ຖືກໂຍກຍ້າຍອອກແລະການປິ່ນປົວ iodine radioactive ບໍ່ໄດ້ຖືກປະຕິບັດ, ຄົນເຈັບໄດ້ຖືກຊຸກຍູ້ໃຫ້ເສີມອາຫານຂອງພວກເຂົາດ້ວຍອາຫານທີ່ມີທາດໄອໂອດິນເຊັ່ນ: ໄຂ່, ນົມ, ອາຫານທະເລ, ແລະຜັກສີຂຽວຊ້ໍາເພື່ອຊ່ວຍໃຫ້ຕ່ອມ thyroid ທີ່ຍັງເຫຼືອເຮັດວຽກຢ່າງຖືກຕ້ອງ.
ໃນທາງກົງກັນຂ້າມ, ສໍາລັບບຸກຄົນທີ່ກຽມຕົວສໍາລັບການປິ່ນປົວທາດໄອໂອດິນ radioactive ຫຼັງຈາກ thyroidectomy ທັງຫມົດ, ຕັ້ງແຕ່ຫຼັງການຜ່າຕັດຈົນກ່ວາກ່ອນທີ່ຈະກິນ radioactive iodine, ຮ່າງກາຍຕ້ອງການ "ຂາດທາດໄອໂອດິນ", ດັ່ງນັ້ນພວກເຂົາເກືອບຫມົດທຸກແຫຼ່ງຂອງທາດໄອໂອດິນ, ລວມທັງເກືອ iodized, ອາຫານທະເລ, ແລະຜະລິດຕະພັນນົມບາງຊະນິດ.
ກ່ຽວກັບການນັດຫມາຍຕິດຕາມ, ໃນປີທໍາອິດຫຼັງຈາກການຜ່າຕັດ, ຄົນເຈັບມັກຈະຖືກກໍານົດໃຫ້ກວດທຸກໆ 3 ຫາ 6 ເດືອນ, ໂດຍ 3 ຫາ 4 ອາທິດຫຼັງຈາກການຜ່າຕັດແມ່ນມີຄວາມສໍາຄັນໂດຍສະເພາະສໍາລັບການກວດສອບການເຮັດວຽກຂອງ thyroid ແລະປັບຢາ. ໃນປີທີສອງ, ໄລຍະຫ່າງລະຫວ່າງການກວດສອບແມ່ນປະມານ 6 ເດືອນ. ຕັ້ງແຕ່ປີທີ 3 ເປັນຕົ້ນໄປ, ຄົນເຈັບສ່ວນໃຫຍ່ຕ້ອງການກວດເຊັກປີລະຄັ້ງເທົ່ານັ້ນ, ເວັ້ນເສຍແຕ່ວ່າມີຄວາມຜິດປົກກະຕິໃດໆ.
ທີ່ມາ: https://dantri.com.vn/suc-khoe/phat-hien-khoi-uo-tuyen-giap-khi-nao-can-phai-mo-20251211082429626.htm
















































































































(0)