ในช่วงไม่กี่ปีที่ผ่านมา ความเข้าใจของเราเกี่ยวกับมะเร็งได้เปลี่ยนแปลงไปอย่างมาก คือการตระหนักว่าจุลินทรีย์ไม่ได้อาศัยอยู่แค่ในลำไส้เท่านั้น แต่ยังอาศัยอยู่ในเนื้อเยื่อเนื้องอกด้วย ซึ่งรวมถึงเนื้องอกแข็ง เช่น เต้านม ต่อมลูกหมาก และปอด ชุมชนจุลินทรีย์เหล่านี้ (เรียกรวมกันว่า ไมโครไบโอมในเนื้องอก หรือ ไมโครไบโอมที่เกี่ยวข้องกับเนื้องอก) มีปฏิสัมพันธ์โดยตรงกับเซลล์มะเร็ง เซลล์ภูมิคุ้มกัน และสภาพแวดล้อมโดยรอบ จึงมีอิทธิพลต่อชีววิทยาของเนื้องอก การตอบสนองต่อการรักษา และการพยากรณ์โรค
จุลินทรีย์ในเนื้อเยื่อเนื้องอกแตกต่างจากจุลินทรีย์ในลำไส้หรือไม่?
ก่อนหน้านี้เคยเชื่อกันว่าเนื้อเยื่อเนื้องอกเป็น "เขตปลอดเชื้อ" แต่การวิเคราะห์จีโนมและการหาลำดับเบสเมื่อเร็วๆ นี้เผยให้เห็นดีเอ็นเอ/อาร์เอ็นเอของจุลินทรีย์ในตัวอย่างเนื้องอกที่ตัดออกจำนวนมาก จุลินทรีย์เหล่านี้อาจอาศัยอยู่ในเซลล์มะเร็ง ภายในเซลล์ภูมิคุ้มกัน หรือฝังตัวอยู่ในเนื้อเยื่อเกี่ยวพันโดยรอบ องค์ประกอบและความหนาแน่นของจุลินทรีย์แตกต่างกันไปตามชนิดของเนื้องอกและผู้ป่วย ตัวอย่างเช่น เนื้องอกเต้านมมีความหลากหลายของจุลินทรีย์ค่อนข้างสูงเมื่อเทียบกับเนื้องอกชนิดอื่นๆ และตำแหน่งของจุลินทรีย์ (ภายในเซลล์เทียบกับภายนอกเซลล์) เป็นตัวกำหนดว่าจุลินทรีย์จะส่งผลต่อเนื้อเยื่อที่เป็นโรคอย่างไร
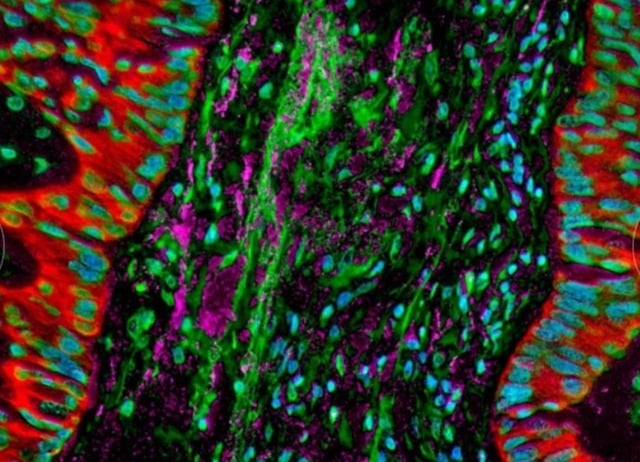
ภาพจุลทรรศน์แสดงให้เห็นแบคทีเรียที่อาศัยอยู่ในเซลล์มะเร็งปอด ส่งผลให้การตอบสนองภูมิคุ้มกันของร่างกายเปลี่ยนแปลงไป
บทบาทของแบคทีเรียและไวรัสในเนื้อเยื่อเต้านม ต่อมลูกหมาก และปอด
จุลินทรีย์ในท้องถิ่นสามารถปรับเปลี่ยนสภาพแวดล้อมของระบบภูมิคุ้มกันได้ทั้งในลักษณะยับยั้งหรือกระตุ้น จุลินทรีย์บางชนิดกระตุ้นสัญญาณการอักเสบเรื้อรัง (เช่น ผ่านตัวรับการจดจำรูปแบบ เช่น TLR) นำไปสู่การเพิ่มขึ้นของไซโตไคน์ที่กระตุ้นการอักเสบ ซึ่งดึงดูดเซลล์ภูมิคุ้มกันที่กดภูมิคุ้มกัน (M2 macrophages, Tregs) จึงช่วยให้เนื้องอกหลบเลี่ยงภูมิคุ้มกัน ในทางกลับกัน แบคทีเรียหรือไวรัสบางชนิดสามารถกระตุ้นภูมิคุ้มกันของเซลล์ (การเพิ่มการนำเสนอแอนติเจน การกระตุ้นเซลล์ CD8+ T) และมีส่วนช่วยในประสิทธิภาพของภูมิคุ้มกันบำบัด ดังนั้น จุลินทรีย์ชนิดเดียวกันนี้จึงสามารถเป็น “มิตร” หรือ “ศัตรู” ได้ ขึ้นอยู่กับบริบท
แบคทีเรียบางชนิดสร้างสารพิษหรือสารประกอบที่ทำลายดีเอ็นเอ ทำให้เกิดการกลายพันธุ์และส่งเสริมการลุกลามของมะเร็ง ในทางกลับกัน จุลินทรีย์บางชนิดสามารถกระตุ้นการเผาผลาญที่ลดการเติบโตของเซลล์เนื้องอกได้ ในเนื้อเยื่อเต้านม มีการศึกษาที่บันทึกการมีอยู่ของแบคทีเรียที่เกี่ยวข้องกับกระบวนการอักเสบและกระบวนการเผาผลาญ ในต่อมลูกหมาก การเปลี่ยนแปลงของจุลินทรีย์สัมพันธ์กับการลุกลามของโรคและการตอบสนองต่อการรักษาด้วยยาต้านแอนโดรเจน และในปอด ไมโครไบโอมภายในร่างกายอาจทำปฏิกิริยากับการอักเสบที่เกิดจากการสูบบุหรี่ และปรับเปลี่ยนสภาพแวดล้อมจุลภาค ทำให้เนื้องอกตอบสนองต่อภูมิคุ้มกันบำบัดน้อยลง
การมีอยู่หรือองค์ประกอบของไมโครไบโอมในเนื้องอกสามารถเปลี่ยนแปลงประสิทธิภาพของเคมีบำบัด รังสีรักษา และโดยเฉพาะอย่างยิ่งภูมิคุ้มกันบำบัด กลไกต่างๆ ประกอบด้วยการเปลี่ยนแปลงของสภาพแวดล้อมจุลภาค (ค่า pH โภชนาการ) การยับยั้งฤทธิ์ของยาเฉพาะที่ (แบคทีเรียบางชนิดมีเอนไซม์ย่อยสลายยา) หรือการปรับเปลี่ยนการนำเสนอแอนติเจนและการแทรกซึมของเซลล์ภูมิคุ้มกัน งานวิจัยหลายชิ้นแสดงให้เห็นว่าความแตกต่างของไมโครไบโอมในเนื้องอกสัมพันธ์กับการตอบสนองหรือการดื้อต่อยาต้านจุดตรวจภูมิคุ้มกัน (ICIs)
การปรับเปลี่ยนไมโครไบโอมในพื้นที่ในเนื้อเยื่อเนื้องอก—กลยุทธ์ที่มีอยู่และอยู่ระหว่างการตรวจสอบ
แนวคิดการแทรกแซงไมโครไบโอมของเนื้องอกโดยตรงกำลังเปิดทางสู่การรักษาใหม่ๆ แนวทางบางส่วนที่ได้รับการพัฒนาหรือกำลังพัฒนา ได้แก่:
ในบางแบบจำลองการทดลอง การใช้ยาปฏิชีวนะเพื่อกำจัดสปีชีส์ที่ “ไม่ดี” ในเนื้องอกได้เปลี่ยนแปลงการตอบสนองของเนื้อเยื่อต่อยา อย่างไรก็ตาม ยาปฏิชีวนะแบบระบบมีผลกระทบอย่างกว้างขวาง (และอาจรบกวนจุลินทรีย์ในลำไส้ที่จำเป็นต่อภูมิคุ้มกัน) ดังนั้นการใช้ยาปฏิชีวนะเฉพาะที่หรือการพัฒนายาปฏิชีวนะเฉพาะที่สำหรับสปีชีส์เป้าหมายจึงมีความสำคัญอย่างยิ่ง
แนวคิดคือการนำแบคทีเรียที่ดัดแปลงพันธุกรรมเข้าไปในเนื้อเยื่อเนื้องอก ซึ่งจะหลั่งไซโตไคน์ที่กระตุ้นภูมิคุ้มกัน เอนไซม์เมตาบอลิซึมที่เปลี่ยนแปลงค่า pH หรือเอนไซม์ที่สลายยากดภูมิคุ้มกัน การทดลองก่อนทางคลินิกบางกรณีที่ใช้แบคทีเรียที่อ่อนแอลงเพื่อนำส่งยาเฉพาะที่นั้นได้แสดงให้เห็นถึงศักยภาพที่ดี
มีการศึกษาไวรัสออนโคไลติกว่าสามารถฆ่าเซลล์มะเร็งได้โดยตรงและกระตุ้นภูมิคุ้มกันต่อต้านเนื้องอกได้ในเวลาเดียวกัน การรวมไวรัสออนโคไลติกเข้ากับการปรับแต่งไมโครไบโอมอาจช่วยเพิ่มการทำงานของเซลล์ทีในบริเวณนั้นและขยายการตอบสนองของระบบต่างๆ
แม้ว่าหัวข้อที่นี่จะเป็นจุลชีววิทยาในท้องถิ่น แต่สิ่งสำคัญคือต้องทราบว่ามีแกนของเนื้องอกในลำไส้อยู่: การเปลี่ยนแปลงของไมโครไบโอมในลำไส้ (เช่น ผ่านทางอาหาร โพรไบโอติก FMT) สามารถเปลี่ยนแปลงไมโครไบโอมในเนื้องอกและภูมิคุ้มกันของระบบโดยอ้อม จึงส่งผลต่อเนื้อเยื่อเนื้องอกในปอด เต้านม หรือต่อมลูกหมาก

นักวิทยาศาสตร์ กำลังวิเคราะห์ DNA ของจุลินทรีย์ในเนื้อเยื่อเนื้องอกเพื่อค้นหาสายพันธุ์ที่มีอิทธิพลต่อประสิทธิผลของการรักษามะเร็ง
ความท้าทายและข้อควรพิจารณาทางคลินิก
- การแยกความแตกต่างระหว่าง "สาเหตุ" และ "ผล": การศึกษามากมายในปัจจุบันยังคงอธิบายถึงความสัมพันธ์ แต่ไม่ได้ยืนยันความสัมพันธ์เชิงสาเหตุระหว่างจุลชีววิทยาและการดำเนินไปของเนื้องอก
- การสร้างมาตรฐานทางเทคนิค: การสุ่มตัวอย่าง การแยก DNA/RNA การหลีกเลี่ยงการปนเปื้อนจากภายนอก และการวิเคราะห์ชีวสารสนเทศ ล้วนต้องมีการสร้างมาตรฐานเพื่อให้ได้ผลลัพธ์ที่เชื่อถือได้
- ความแปรปรวนสูงระหว่างผู้ป่วย: ไมโครไบโอมขึ้นอยู่กับแต่ละบุคคล การแทรกแซงต้องปรับให้เป็นรายบุคคล
- ความปลอดภัย: การนำแบคทีเรียหรือไวรัสที่มีชีวิตเข้าไปในเนื้อเยื่อเนื้องอกมีความเสี่ยงต่อการติดเชื้อหรือภูมิคุ้มกันตอบสนองมากเกินไป การบำบัดเหล่านี้ต้องมีการทดสอบอย่างเข้มงวด
การศึกษาไมโครไบโอมที่เกี่ยวข้องกับเนื้องอกเปิดมิติใหม่ของชีววิทยาในสาขาเนื้องอกวิทยา ไมโครไบโอมเฉพาะที่อาจเป็นทั้งตัวกระตุ้นมะเร็งและเครื่องมือสำหรับการปรับภูมิคุ้มกันและการนำส่งยาไปยังเนื้องอกอย่างตรงเป้าหมาย ด้วยความก้าวหน้าในด้านการเรียงลำดับ จุลกายวิภาคศาสตร์ การเลียนแบบชีวภาพ และเทคนิคทางวิศวกรรมไมโครไบโอม ในอนาคตอันใกล้นี้ กลยุทธ์การรักษาที่มุ่งเป้าหรือใช้ประโยชน์จากไมโครไบโอมเฉพาะที่ ไม่ว่าจะเป็นแบคทีเรียที่ผ่านการดัดแปลงพันธุกรรม ฟาจจำเพาะ ไปจนถึงไวรัสออนโคไลติกที่สามารถสร้างภูมิคุ้มกันได้ จะกลายมาเป็นส่วนหนึ่งของการรักษาแบบหลายรูปแบบ
อย่างไรก็ตาม เส้นทางทางคลินิกยังคงอีกยาวไกล การกำหนดมาตรฐานการทดสอบ การสาธิตความสัมพันธ์เชิงเหตุผล และการรับรองความปลอดภัยจะถือเป็นข้อกำหนดเบื้องต้นก่อนที่จะนำการแทรกแซงเหล่านี้มาใช้กันอย่างแพร่หลาย
ที่มา: https://suckhoedoisong.vn/lieu-co-the-chua-ung-thu-bang-cach-dieu-chinh-vi-sinh-trong-mo-u-169251028135655078.htm







































































































การแสดงความคิดเห็น (0)