كن حذرًا عند استخدام الأدوية التي لا تستلزم وصفة طبية.
أحد المظاهر النموذجية لحساسية الدواء هو ظهور طفح جلدي أحمر في جميع أنحاء الجسم، وعادة ما يكون ذلك بسبب الحمامي المهاجرة - وهو شكل من أشكال حساسية الدواء يتكرر ولكن يتم التغاضي عنه بسهولة إذا لم يتم تشخيصه بشكل صحيح.
صورة توضيحية. |
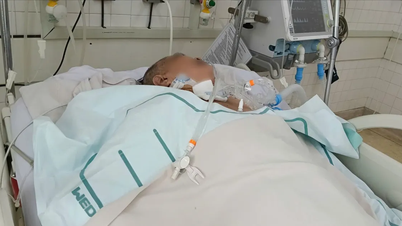
إن حالة المريضة LAT (48 عامًا، هانوي ) في عيادة Medlatec Tay Ho العامة هي دليل واضح على أهمية اليقظة والحذر عند استخدام الأدوية بمفردك، وخاصة الأدوية التي لا تستلزم وصفة طبية.
جاء السيد LAT إلى عيادة Medlatec العامة، تاي هو مع طفح جلدي أحمر منتشر في جميع أنحاء جسده، مصحوبًا بآفات في منطقة الأعضاء التناسلية.
وذكر أن هذه الأعراض ظهرت بعد تناوله مضادات حيوية ومسكنات ألم تحتوي على باراسيتامول، وُصفت له بعد جراحة خلع ضرس العقل. وتحديدًا، ظهرت عليه أعراض مشابهة قبل عامين عندما استخدم دواءً لعلاج نزلات البرد.
من خلال الفحص السريري، لاحظ الطبيب وجود طفح جلدي أحمر داكن، ذو حدود واضحة، يتراوح حجمه بين 2 و5 سم، منتشر في الرقبة والبطن والأعضاء التناسلية والفخذين. لم تُسبب الآفات حكة أو ألمًا، ولم تنتشر عميقًا تحت الجلد. أظهرت نتائج الفحوصات ارتفاع مؤشر IgE في دم المريض بشكل غير طبيعي، وهي علامة نموذجية على رد فعل تحسسي.
وبناء على الأعراض السريرية ونتائج الفحوصات، قام الطبيب بتشخيص حالة السيد لات بالإصابة بالحمامي المهاجرة، وهو نوع محدد من ردود الفعل التحسسية التي تتكرر في نفس المكان في كل مرة يتعرض فيها المريض لمسببات الحساسية مرة أخرى، وفي هذه الحالة الباراسيتامول.
وعلى الفور طلب الطبيب من المريض التوقف نهائيا عن استخدام الأدوية التي تحتوي على الباراسيتامول ووصف له علاجا خارجيا للسيطرة على الآفات الجلدية وتجنب المضاعفات.
وفقًا للدكتورة نجوين ثو ترانج، أخصائية الأمراض الجلدية في عيادة ميدلاتيك تاي هو، فإن الحمامي الصباغية الثابتة هي نوع محدد من ردود الفعل الجلدية التحسسية الناتجة عن الأدوية، وتتميز بظهور آفات جلدية متكررة في نفس المكان كلما تعرض المريض للدواء المسبب للحساسية. يسهل الخلط بين هذا المرض وأمراض جلدية أخرى إذا لم يُشخَّص ويُعالَج بسرعة.
يظهر المرض غالبًا بعد استخدام بعض الأدوية مثل مسكنات الألم وخافضات الحرارة (خاصة الباراسيتامول)، والمضادات الحيوية (السلفوناميدات، التتراسيكلين...)، ومضادات الاختلاج، أو أدوية البرد المتاحة دون وصفة طبية.
تشمل الأعراض بقعًا حمراء داكنة حادة الحواف، يبلغ حجمها عدة سنتيمترات، مصحوبة أحيانًا ببثور وحكة خفيفة أو معدومة. تظهر الآفات عادةً على الشفتين والأعضاء التناسلية والجزء الداخلي من الفخذين واليدين والبطن، وتتكرر في هذه المناطق كلما استُخدم الدواء المسبب. بعد شفاء الآفات، قد يعاني المريض من فرط تصبغ داكن مستمر.
يبدأ علاج الحمامي الصباغية بالتوقف الفوري عن تناول الأدوية المسببة للحساسية. قد يصف لك طبيبك أدوية موضعية مضادة للالتهابات أو مضادات الهيستامين إذا لزم الأمر. يُنصح على وجه الخصوص بعدم استخدام الأدوية المسببة للحساسية مرة أخرى، لأن كل تكرار قد يؤدي إلى انتشار الآفات وحدوث مضاعفات أكثر خطورة.
من أبرز المشاكل اليوم تزايد استخدام الأدوية التي تُصرف دون وصفة طبية، وخاصةً أدوية البرد والألم وخافضات الحرارة مثل الباراسيتامول أو المضادات الحيوية المركبة. وكثيرًا ما يلجأ الناس إلى شراء الأدوية دون استشارة الطبيب أو الصيدلي، مما يزيد من خطر حدوث آثار جانبية.
قد تبدو المكونات غير ضارة مثل الباراسيتامول، الموجودة في العديد من مسكنات البرد والحمى والألم، ولكنها قد تسبب ردود فعل تحسسية خطيرة، مثل الحمامي المتعددة الأشكال.
إن حالة المريض LAT هي مثال نموذجي يوضح أن عدم فهم مكونات الدواء والتاريخ الشخصي للحساسية يمكن أن يؤدي إلى آفات جلدية جهازية، مما يؤثر بشكل خطير على نوعية الحياة.
توصي BSCKI. Nguyen Thu Trang بأنه لحماية الصحة، يجب على الأشخاص قراءة مكونات الدواء بعناية قبل استخدامه، خاصة إذا كان لديهم تاريخ من الحساسية.
لا تتناول عدة أدوية في الوقت نفسه إذا لم تكن متأكدًا من تفاعلاتها. استشر طبيبك أو الصيدلي دائمًا قبل تناول أي دواء لفترة طويلة أو إذا شعرت بأي أعراض غير عادية بعد تناول الدواء.
دوّن أي أدوية سببت لك رد فعل تحسسي لتتمكن من إبلاغ طبيبك في زيارتك القادمة. بالإضافة إلى ذلك، إذا شعرت باحمرار غير طبيعي، أو حكة، أو تورم، أو صعوبة في التنفس بعد تناول الدواء، فعليك التوجه فورًا إلى مركز طبي للفحص والعلاج في الوقت المناسب.
الاستخدام العشوائي للأدوية التي لا تستلزم وصفة طبية قد يُسبب ردود فعل تحسسية خطيرة لا يمكن للمريض توقعها. لذلك، من الضروري جدًا توخي الحذر وفهم مكونات الدواء جيدًا قبل الاستخدام، خاصةً لمن لديهم تاريخ من الحساسية. يُعدّ "الحُمامى الصباغية الثابتة" مثالًا نموذجيًا على ردود الفعل التحسسية التي قد تحدث عند استخدام الأدوية بشكل غير صحيح، ويساعد الكشف المبكر المرضى على تجنب المضاعفات الخطيرة.
إنقاذ امرأة حامل تعاني من متلازمة نادرة
متلازمة التوأم الأسيتاتي هي حالة نادرة ولكنها خطيرة للغاية حيث ينمو أحد الجنينين بدون قلب ويعتمد بشكل كامل على الدورة الدموية للجنين الآخر.
قد تُسبب هذه الحالة ضغطًا زائدًا على الدورة الدموية الطبيعية للجنين، مما يؤدي إلى قصور القلب ووذمة الجنين وارتفاع خطر الوفاة إذا لم يُعالج مبكرًا. وقد عولجت حالة خاصة بنجاح في مستشفى هانوي للولادة، مما أدخل السعادة الغامرة على عائلة المرأة الحامل.
السيدة سي تي كيه هوين (مواليد ١٩٩٨، مقيمة في نغي لوك، نغي آن ) كانت حاملاً بتوأم بكيسين سلويين ومشيمة واحدة. ولكن، أثناء فحصها الطبي في منشأة طبية في نغي آن، شُخِّصت بمتلازمة التوأم اللاقلبي.
وبناءً على ذلك، فإن أحد الجنينين (الجنين ب) ليس له قلب ولا رأس ولا ذراعان، بينما لا يزال الجنين أ ينمو بشكل طبيعي. وقد أدى نمو الجنين أ إلى زيادة العبء على الدورة الدموية، مما أجبر الجنين أ على تولي مهمة تغذية الجنين ب.
إذا لم يتم علاجها بسرعة، يمكن أن تؤدي هذه الحالة إلى فشل القلب لدى الجنين (أ) وتؤثر بشكل خطير على صحة الأم والطفل.
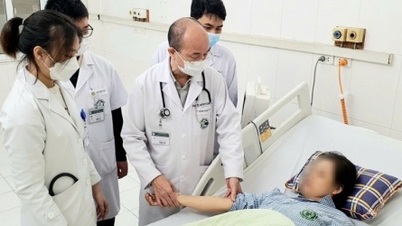
أُحيلت السيدة هوين إلى مستشفى هانوي لأمراض النساء والولادة، المُجهز بأحدث تقنيات التدخل الجنيني. وهناك، أجرى أطباء مركز التدخل الجنيني تشخيصًا مُفصلًا، مُؤكدين أن الجنين (أ) قد نما بما يُعادل 16 أسبوعًا و6 أيام، بينما لم يكن لدى الجنين (ب) أي نبض.
بعد التشاور مع مجلس إدارة المستشفى، نجحت الدكتورة فان ثي هوين ثونغ، رئيسة مركز التدخل الجنيني، والدكتور دو توان دات، رئيس قسم التوليد وأمراض النساء A4، والأستاذ المشارك الدكتور لي ثي آنه داو، رئيس قسم أمراض النساء والجراحة A5، بالتعاون مع فريق الأطباء، في إجراء التدخل في الوقت المناسب. بعد العلاج، استقرت حالة الجنين A، واستمر نموه بشكل طبيعي، بينما لم يُعانِ الجنين B من أي مضاعفات أخرى.
حاليًا، صحة السيدة هوين والجنين مستقرة وتشهد تقدمًا جيدًا. وقد غادرت المريضة المستشفى وهي تواصل مراقبة حملها. تُعدّ هذه الحالة مثالًا واضحًا على أهمية الكشف المبكر عن تشوهات الحمل وعلاجها، بفضل التدخل الطبي الدقيق وفي الوقت المناسب، مما يُساعد الأم والجنين على تجاوز الخطر.
ويوصي الأطباء بضرورة إجراء النساء الحوامل لفحوصات ما قبل الولادة بشكل منتظم واختيار المرافق الطبية المتخصصة للغاية للكشف عن المخاطر المحتملة في وقت مبكر، وبالتالي القدرة على التدخل السريع وحماية صحة الأم والجنين.
جراحة الكتف الاصطناعي تساعد المرضى
في مستشفى تام آنه العام في مدينة هوشي منه، تم علاج حالة من تمزق الكفة المدورة الصامت الذي أدى إلى إتلاف مفصل الكتف بنجاح من خلال جراحة استبدال الكتف بالكامل.
المريضة، السيدة كيو، البالغة من العمر 65 عامًا، كانت قد دخلت المستشفى لضعف متزايد في ذراعها اليمنى لمدة شهرين. بعد الفحص والتشخيص، شُخِّصت السيدة كيو بتمزق في وتر الكفة المدورة وهشاشة شديدة في مفصل الكتف.
وبحسب الطبيب المتخصص آي هو فان دوي آن، بمركز جراحة العظام والصدمات بمستشفى تام آنه العام، فإن تمزق وتر الكفة المدورة ربما ظهر منذ عدة سنوات.
تتطور حوالي 30-50% من حالات تمزق الكفة المدورة بصمت دون أعراض واضحة، مما يجعل المرضى غالبًا لا يدركون ذلك حتى تشتد الحالة. عندما تظهر أعراض واضحة، مثل ألم الكتف وصعوبة الحركة، يكون المرض قد وصل إلى مرحلة متقدمة، مما يؤثر بشكل خطير على الأنشطة اليومية.
تتكون أوتار الكفة المدورة من أربع عضلات مهمة: العضلة تحت الكتفية، والعضلة فوق الشوكية، والعضلة تحت الشوكية، والعضلة المدورة الصغيرة. تعمل هذه العضلات معًا لمساعدة مفصل الكتف على أداء حركات الذراع، مثل الرفع والخفض والتمديد للأمام أو الخلف.
في حالة السيدة كيو، كشف فحص الرنين المغناطيسي عن إصابتها بالتهاب مفصل الكتف التنكسي الناتج عن تمزق كبير في وتر الكفة المدورة، مع تمزق ثلاثة أوتار من أصل أربعة (العضلة فوق الشوكة، والعضلة تحت الشوكة، والعضلة المدورة الصغيرة)، بينما لم يُصب وتر تحت الكتف المتبقي إلا بأذى طفيف. تسبب هذا في ألم السيدة كيو وعدم قدرتها على رفع ذراعها، مما صعّب عليها القيام بأنشطتها اليومية مثل ارتداء الملابس، وتمشيط شعرها، أو الوصول إلى الأشياء من الأعلى.
نظرًا لحالتها الصحية الحرجة، تُعدّ جراحة استبدال الكتف بالكامل الخيار العلاجي الوحيد للسيدة كيو. ومع ذلك، تعاني السيدة كيو أيضًا من أمراض كامنة، مثل أمراض الغدة الدرقية، وارتفاع ضغط الدم، ومتلازمة كوشينغ، نتيجةً لاستخدامها مسكنات الألم لفترات طويلة لعلاج آلام العظام والمفاصل، لذا قام الطبيب بتأمين استقرار حالتها الصحية قبل الجراحة لتجنب أي مضاعفات أثناء وبعد الجراحة.
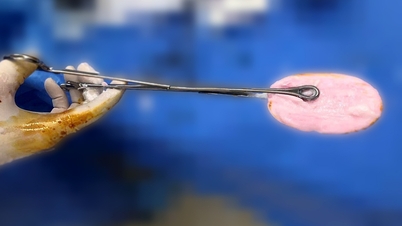
خضعت السيدة كيو لجراحة استبدال الكتف بالكامل باستخدام النهج الأمامي من خلال الدالية الصدرية (بين العضلة الصدرية والعضلة الدالية) مع شق يبلغ طوله حوالي 8-10 سم.
تتيح هذه التقنية للجراح الوصول إلى مفصل الكتف دون قطع العضلة، مما يحد من تلف الأوعية الدموية والأعصاب. لا تقتصر هذه الطريقة على تقليل الألم وفقدان الدم فحسب، بل تتيح أيضًا للمريض التعافي بسرعة بعد الجراحة. كما تُخاط أوتار الكفة المدورة الممزقة، وخاصةً وتر تحت الكتف، لتثبيت مفصل الكتف وتجنب خطر خلع الكتف، وهو من المضاعفات الشائعة لاستبدال الكتف.
بعد جراحة ناجحة استغرقت أكثر من 45 دقيقة، بدأت السيدة كيو تشعر بانخفاض واضح في الألم في اليوم الأول بعد الجراحة. استطاعت مد ذراعها للأمام بزاوية 90 درجة تقريبًا دون أي ألم، وكان تعافيها جيدًا، وغادرت المستشفى بعد ذلك.
مع ذلك، ستحتاج السيدة كيو إلى ارتداء حزام داعم لمدة أربعة أسابيع حتى يلتئم الوتر المُخاط بشكل صحيح. ومن المتوقع أن تتمكن من ممارسة حياتها بشكل طبيعي تقريبًا بعد شهرين إلى ثلاثة أشهر من العلاج الطبيعي، وأن تعود إلى أنشطتها اليومية.
وفقًا للدكتور آن، لا ينتج تمزق الكفة المدورة لدى كبار السن عن صدمة، بل بشكل رئيسي عن عملية تنكسية طبيعية. في البداية، عند تمزق وتر واحد، تتولى الأوتار المتبقية مهمة الحفاظ على وظيفة مفصل الكتف.
تزداد هذه الحالة خطورةً، مسببةً تلفًا في أوتار أخرى، مما يؤدي إلى شللٍ كاذب، ما يجعل المريض غير قادر على رفع كتفه. هذا يُسبب صعوبةً في ممارسة الأنشطة اليومية، ويُضعف جودة حياة المريض.
يمكن أن تُسبب تمزقات الكفة المدورة، إذا لم تُعالج في الوقت المناسب، تنكسًا تدريجيًا وضعفًا في الكتف. يتطور هذا المرض بصمت ولا تظهر عليه أعراض واضحة في مراحله المبكرة، لذا يجب على المرضى الحرص على إجراء فحوصات طبية دورية والكشف الفوري عن أي تشوهات لوضع خطط علاجية مناسبة.
للوقاية من تمزقات الكفة المدورة ومضاعفاتها، يوصي الدكتور آن المرضى باتباع نمط حياة صحي، وممارسة التمارين المناسبة لتقوية العضلات وتقليل خطر الإصابة بالفصال العظمي. وفي الوقت نفسه، يُعدّ الاهتمام بالأمراض الكامنة وعلاجها أمرًا بالغ الأهمية لتجنب العوامل التي تُفاقم تمزقات الأوتار أو الفصال العظمي.
تمزق عضلة الكفة المدورة هو مرض يتطور بصمت، لذا فإن الكشف المبكر والعلاج في الوقت المناسب يمكن أن يساعد في منع المضاعفات الخطيرة وتحسين نوعية حياة المريض.
خطر الإصابة بفتق الدماغ والسحايا بسبب تسرب السائل الدماغي الشوكي عبر الأذن
في الآونة الأخيرة، اكتشف الأطباء في مستشفى الأذن والأنف والحنجرة المركزي وعالجوا بنجاح الطفل فام دينه د.، البالغ من العمر 9 سنوات، الذي كان يعاني من تسرب السائل النخاعي عبر الأذن، وهي حالة نادرة تنطوي على العديد من المخاطر المحتملة.
أُدخل المريض إلى المستشفى وهو يعاني من إفرازات سائلة شفافة مستمرة من قناة الأذن الخارجية اليسرى دون أي أعراض صداع أو دوار أو شلل في الوجه. وكانت الأسرة قد نقلت الطفل سابقًا إلى عدة عيادات طبية، وشُخِّصت حالته بالتهاب الأذن الخارجية، لكن حالته لم تتحسن بعد عدة علاجات.
فام دينه د.، طفل يعيش في باخ ثونغ، باك كان، عانى من أعراض إفرازات سائلة من أذنه اليسرى قبل أسبوعين تقريبًا من دخوله المستشفى. ورغم أنه كان يعاني أحيانًا من حمى خفيفة، إلا أنه لم يُعانِ من أعراض خطيرة كالصداع أو الدوار.
أخذت الأسرة الطفل إلى عدة أماكن للفحص، وبعد التشخيص الأولي، عولج الطفل بأدوية التهاب الأذن الخارجية، لكن حالته لم تتحسن. استمر تدفق السائل في الأذن باستمرار، مما أثار قلق الأسرة الشديد.
بعد الفحص والفحوصات السريرية، بما في ذلك تنظير الأذن والأشعة المقطعية والتصوير بالرنين المغناطيسي، شخّص الأطباء حالة الطفل بفتق دماغي وفتق سحائي عبر العظم الصدغي الأيسر، مما أدى إلى تسرب السائل الدماغي الشوكي عبر الأذن. تُعد هذه الحالة نادرة وخطيرة، وتتطلب تدخلاً طبياً عاجلاً لتجنب المضاعفات الخطيرة.
وفقاً للدكتور لي آنه توان، نائب مدير المستشفى ورئيس قسم طب الأنف والأذن والحنجرة للأطفال، فإن تسرب السائل النخاعي عبر الأذن ناتج عن انفتاق دماغي وسحائي. وهي ظاهرة تتسرب فيها أنسجة الدماغ والسحايا والسائل النخاعي من تجويف الجمجمة.
في طب الأنف والأذن والحنجرة، قد يحدث هذا الفتق في تجويف الأنف أو عبر الأذن، إلا أن الفتق عبر العظم الصدغي نادر جدًا. قد يكون السبب خلقيًا، أو بعد صدمة، أو مضاعفات جراحة سابقة.
عند حدوث انفتاق في الدماغ والسحايا، وخاصةً إذا كان مصحوبًا بتسرب السائل الدماغي الشوكي، فقد تُسبب هذه الحالة مضاعفات خطيرة عديدة، مثل التهاب السحايا وخراج الدماغ، وقد تؤدي إلى الوفاة إذا لم تُعالج على الفور. لذلك، يُعدّ الكشف المبكر والعلاج الفوري عاملين مهمين لحماية صحة المريض.
بعد التشاور مع جراحي الأعصاب في مستشفى باخ ماي، قرر الأطباء إجراء عملية جراحية للطفل د. وهي عملية جراحية معقدة تتطلب الدقة والإتقان، لأن أنسجة المخ التي انفتقت بسبب عيب في أرضية حفرة المخ قد تدهورت، ولم تعد لها الوظيفة والشكل الطبيعي لنسيج المخ.
أجرى الأطباء عملية تشريح انزلاق المخ والسحايا في العظم الصدغي الأيسر، واستخدموا مواد ذاتية ممزوجة بالغراء البيولوجي لتغطية السحايا وملء عيب الجمجمة.
نجحت العملية الجراحية بعد أكثر من أربع ساعات، وتعافى الطفل د. بشكل جيد فورًا. وتوقفت إفرازات الأذن لدى الطفل، واستقرت صحته. بعد عشرة أيام من العلاج في المستشفى، غادر المريض المستشفى، واستمرت مراقبته بشكل دوري.
بعد ثلاثة أشهر من المتابعة الطبية، تعافى الطفل د. تمامًا، ولم تظهر عليه أي علامات على عودة المرض. عاد الطفل إلى الدراسة والحياة اليومية بشكل طبيعي دون أي مضاعفات أو أعراض مقلقة. ولم تخف عائلة الطفل د. فرحتها وامتنانها للأطباء والطاقم الطبي الذين كرّسوا جهودهم لعلاج طفلهم.
ذكرت العائلة أنه عندما أخبرنا الطبيب بضرورة إجراء عملية جراحية، كنا قلقين للغاية بشأن الآثار المحتملة على دماغ طفلنا. لحسن الحظ، بعد الجراحة، لم يشعر طفلنا بألم كبير، وقد تعافى تمامًا. عائلتنا ممتنة للغاية للأطباء والطاقم الطبي في المستشفى على رعايتهم وعلاجهم المخلص لطفلنا.
يحذر الدكتور لي آنه توان من أن الإفرازات غير الطبيعية عبر قناة الأذن الخارجية يمكن الخلط بينها بسهولة مع التهاب الأذن الخارجية أو التهاب الأذن الوسطى الحاد مع القيح.
مع ذلك، إذا استمرت إفرازات الأذن دون أعراض كالصداع أو الحمى، فيجب على المريض توخي الحذر والتوجه إلى مستشفى أنف وأذن وحنجرة مرموق. إذا لم تُشخَّص وتُعالَج هذه الحالة على الفور، فقد تُؤدي إلى مضاعفات خطيرة مثل التهاب الدماغ والتهاب السحايا، أو تُؤثِّر سلبًا على الصحة، بل وتُهدِّد الحياة.
على الرغم من ندرة تسرب السائل الدماغي الشوكي عبر الأذن، إلا أنه قد يؤدي إلى مضاعفات خطيرة إذا لم يُكتشف ويُعالج في الوقت المناسب. يُعدّ تحديد الأعراض بدقة وطلب الرعاية الطبية المتخصصة أمرًا بالغ الأهمية لحماية صحة المريض وتجنب المضاعفات الخطيرة.
المصدر: https://baodautu.vn/tin-moi-y-te-ngay-246-can-trong-khi-tu-y-su-dung-thuoc-khong-ke-don-d312459.html



![[صورة] رئيس الوزراء فام مينه تشينه يستقبل رئيس وكالة أنباء أمريكا اللاتينية الكوبية](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F01%2F1764569497815_dsc-2890-jpg.webp&w=3840&q=75)

































































































تعليق (0)