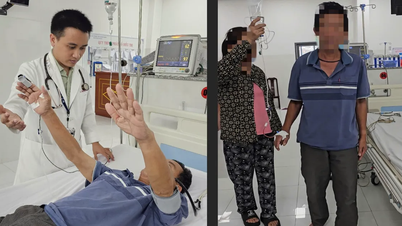
২২ সপ্তাহের গর্ভবতী অবস্থায়, গর্ভবতী মহিলা এনটিটির উভয় ভ্রূণের আল্ট্রাসাউন্ড ফলাফলে বাম দিকের ডায়াফ্রাম্যাটিক হার্নিয়া দেখা গেছে, যার ফলে ক্ষুদ্রান্ত্র, বৃহৎ অন্ত্র, লিভার ইত্যাদির মতো পাচনতন্ত্র বুকের গহ্বরে উঠে যায়, যার ফলে পালমোনারি হাইপোপ্লাসিয়ার ঝুঁকি থাকে। ডাক্তারের সাথে পরামর্শ করার পর, পরিবার দুটি সন্তানকে রাখার এবং গর্ভাবস্থা পর্যবেক্ষণ করার সিদ্ধান্ত নেয়, যা হো চি মিন সিটির ট্যাম আন জেনারেল হাসপাতালের প্রসূতি ও স্ত্রীরোগ কেন্দ্রে রাখা হয়।
গর্ভাবস্থার ৩২তম সপ্তাহে, দুটি শিশু সিজারিয়ান অপারেশনের মাধ্যমে জন্মগ্রহণ করে, উভয়ের ওজনই প্রায় ১.৬ কেজি। নবজাতক কেন্দ্রের মেডিকেল টিম অস্ত্রোপচার কক্ষে প্রস্তুত ছিল, অস্ত্রোপচারের প্রস্তুতির জন্য নিবিড় পরিচর্যা, যান্ত্রিক বায়ুচলাচল এবং শিরায় খাওয়ানোর জন্য শিশুদের NICU-তে স্থানান্তরিত করে।
শিশু সার্জন, বিশেষজ্ঞ II ডাক্তার নগুয়েন ডো ট্রং বলেছেন যে শিশুদের মধ্যে ডায়াফ্রাম্যাটিক হার্নিয়া দীর্ঘস্থায়ী পালমোনারি উচ্চ রক্তচাপ, শ্বাসযন্ত্রের ব্যর্থতা, সংক্রমণ... এবং মৃত্যুর উচ্চ ঝুঁকিতে থাকে। যেহেতু দুটি শিশু অকাল জন্মগ্রহণ করেছিল এবং তাদের ওজন কম ছিল, তাই ল্যাপারোস্কোপিক সার্জারি সম্ভব ছিল না, কারণ এই পদ্ধতিটি শুধুমাত্র 3 কেজির বেশি ওজনের নবজাতকদের জন্য।
অস্ত্রোপচারের সময় নির্ধারণ করাও অত্যন্ত গুরুত্বপূর্ণ কারণ যদি গণনাটি ভুল হয়, তাহলে শিশুর তীব্র পালমোনারি উচ্চ রক্তচাপ হতে পারে যার ফলে শ্বাসযন্ত্রের ব্যর্থতা, যান্ত্রিক বায়ুচলাচলের উপর দীর্ঘমেয়াদী নির্ভরতা, পালমোনারি ভাসোডিলেটর গ্যাস (NO) এর উপর শ্বাস নেওয়া এবং এমনকি ECMO হস্তক্ষেপ (এক্সট্রাকর্পোরিয়াল মেমব্রেন অক্সিজেনেশন) প্রয়োজন হতে পারে, যা শিশুর জন্য জীবন-হুমকিস্বরূপ হতে পারে।
এছাড়াও, দুটি শিশুর রক্ত জমাট বাঁধার সমস্যা রয়েছে যা অস্ত্রোপচারের আগে পেশাদার যত্ন দলের দ্বারা সামঞ্জস্য করা এবং নিবিড়ভাবে পর্যবেক্ষণ করা প্রয়োজন।
পরামর্শের পর, মেডিকেল টিম জন্মের ৪৮ ঘন্টা পরেই দুটি শিশুর অস্ত্রোপচারের সিদ্ধান্ত নেয়। অস্ত্রোপচারের আগে শিশুদের রক্ত সঞ্চালন করা হয়েছিল এবং অস্ত্রোপচারের সময় রক্তপাত রোধ করতে এবং অস্ত্রোপচারের পরে শিশুদের ক্ষতিপূরণ দেওয়ার জন্য তাজা হিমায়িত রক্ত এবং সিরাম প্রস্তুত করা হয়েছিল।
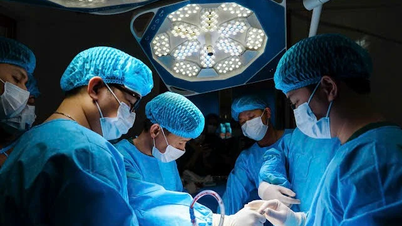
দুটি শিশুরই বড় আকারের ডায়াফ্রাম্যাটিক হার্নিয়া ছিল, যার মধ্যে পেটের অঙ্গ যেমন ছোট অন্ত্র, বৃহৎ অন্ত্র, প্লীহা ইত্যাদি উপরের দিকে ঠেলে দেওয়া হচ্ছিল। ডাক্তার হার্নিয়েটেড অঙ্গগুলিকে পেটের ভেতরে টেনে আনেন, তাদের স্বাভাবিক অবস্থানে পুনঃস্থাপন করেন, তারপর একটি কৃত্রিম ডায়াফ্রাম ব্যবহার করে শক্তিবৃদ্ধি দিয়ে ডায়াফ্রামটি সেলাই করেন। ১২০ মিনিট পর, প্রথম অস্ত্রোপচার সফল হয়, শিশুটিকে আবার NICU-তে স্থানান্তরিত করা হয় এবং ডাক্তাররা দ্বিতীয় শিশুর অস্ত্রোপচার চালিয়ে যান। ৪ ঘন্টারও বেশি সময় পর, দুটি অস্ত্রোপচারই সফলভাবে সম্পন্ন হয়।
অস্ত্রোপচারের পর, রোগীকে আরও অনেক দিন এন্ডোট্র্যাকিয়ালভাবে শ্বাস-প্রশ্বাস চালিয়ে যেতে হবে। ডাক্তার ট্রং বিশ্লেষণ করেছেন যে, এই দুটি শিশুর মতো কম ওজনের এবং অকাল জন্মগ্রহণকারী শিশুদের ক্ষেত্রে, যদি দীর্ঘ সময় ধরে ইনটিউবেশন করা হয়, তাহলে জীবনের জন্য ভেন্টিলেটরের উপর নির্ভরশীল হওয়ার ঝুঁকি বেশি থাকে, এবং একই সাথে, দুর্বল শ্বাস-প্রশ্বাসের কারণে সংক্রমণের কারণে জটিলতার ঝুঁকি বেশি থাকে এবং অকাল জন্মগ্রহণকারী এবং কম ওজনের শিশুদের ক্ষেত্রে অন্যান্য অনেক ঝুঁকি থাকে।
অস্ত্রোপচারের পর নিবিড় পরিচর্যার পর, মাত্র ২ দিন পর, উভয় শিশুর স্বাস্থ্য স্থিতিশীল ছিল এবং তাদের ভেন্টিলেটর থেকে সরিয়ে নেওয়া সম্ভব হয়েছিল। এক সপ্তাহ পর, দুটি শিশু ভালোভাবে বুকের দুধ খাওয়াচ্ছিল, তাদের ক্ষতগুলি স্ব-হজম হচ্ছিল, তাদের ক্ষতগুলি ভালোভাবে সেরে উঠছিল, তারা নিজেরাই তাজা বাতাস শ্বাস নিতে পারছিল, তাদের ওজন ভালোভাবে বৃদ্ধি পেয়েছিল এবং তারা ছাড়ার মানদণ্ড পূরণ করেছিল।
জন্মগত ডায়াফ্রাম্যাটিক হার্নিয়া শিশুদের মধ্যে একটি বিরল রোগ, যার হার প্রতি ১০,০০০ জীবিত জন্মের মধ্যে প্রায় ১-৪। উপরের শিশুর মতো উভয় যমজ সন্তানের ডায়াফ্রাম্যাটিক হার্নিয়া হওয়ার ঘটনা তুলনামূলকভাবে বিরল।
ডায়াফ্রাম বুকের গহ্বর এবং পেটের গহ্বরের মধ্যে বিভাজক হিসেবে কাজ করে। যখন ডায়াফ্রাম হার্নিয়েট হয়, তখন এটি সম্পূর্ণরূপে বিকশিত হয় না, যার ফলে পেটের অঙ্গগুলি বুকের গহ্বরে ঠেলে দেওয়া হয় এবং ফুসফুস গঠনের বিকাশে বাধা সৃষ্টি হয়। অতএব, জন্মগত ডায়াফ্রাম্যাটিক হার্নিয়ায় আক্রান্ত নবজাতকরা প্রায়শই তীব্র শ্বাসযন্ত্রের ব্যর্থতায় ভোগেন। এই রোগটি সহজেই দুটি জটিলতা সৃষ্টি করতে পারে: পালমোনারি হাইপোপ্লাসিয়া এবং পালমোনারি হাইপারটেনশন, যা নবজাতকদের মৃত্যুর কারণ।
বর্তমানে, এই রোগের কারণ এখনও স্পষ্ট নয়। এই রোগটি ক্রোমোসোমাল মিউটেশন, জিন, অথবা পরিবেশ, পুষ্টি ইত্যাদির মতো জেনেটিক কারণগুলির দ্বারা প্রভাবিত হতে পারে। ডাঃ ট্রং বলেন যে এই রোগ প্রতিরোধ করা সম্ভব নয়, তবে যদি এটি গর্ভে সনাক্ত করা হয় এবং গর্ভবতী মহিলার উপর নজরদারি এবং জন্মের পরপরই শিশুর চিকিৎসার পরিকল্পনা করা হয় তবে রোগের জটিলতা সীমিত করা যেতে পারে।
এই বিশেষজ্ঞের মতে, জন্মগত ডায়াফ্রাম্যাটিক হার্নিয়ার চিকিৎসার নীতি হল ডেলিভারি রুমের বিভাগগুলির মধ্যে সমন্বয় সাধন, হাসপাতালে নিরাপদ স্থানান্তর (যেসব চিকিৎসা সুবিধায় সমস্ত বিশেষত্ব নেই), নিবিড় পরিচর্যা কক্ষে অস্ত্রোপচারের আগে পুনরুত্থান, অস্ত্রোপচার এবং অস্ত্রোপচার পরবর্তী পুনরুত্থান।
ডাঃ ট্রং সুপারিশ করেন যে গর্ভবতী মহিলাদের রোগ সনাক্তকরণের জন্য আধুনিক মেশিনে সজ্জিত চিকিৎসা কেন্দ্রগুলিতে নিয়মিত চেকআপ এবং আল্ট্রাসাউন্ড করা উচিত, গর্ভে থাকাকালীন শিশুটিকে নিবিড়ভাবে পর্যবেক্ষণ করার জন্য মাল্টি-স্পেশালিটি হাসপাতাল বেছে নেওয়া উচিত এবং জন্মের পরপরই অস্ত্রোপচার করা উচিত এবং অস্ত্রোপচার পরবর্তী যত্ন প্রদান করা উচিত, যার ফলে স্থানান্তর প্রক্রিয়ার সময় সংক্রমণের ঝুঁকি কম হয়।
সূত্র: https://nhandan.vn/cuu-song-cap-song-sinh-non-thang-bi-thoat-vi-hoanh-bam-sinh-post874528.html






![[ছবি] ভিয়েতনাম অ্যাসোসিয়েশন অফ ফটোগ্রাফিক আর্টিস্টের প্রতিষ্ঠার ৬০তম বার্ষিকী](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F05%2F1764935864512_a1-bnd-0841-9740-jpg.webp&w=3840&q=75)
![[ছবি] জাতীয় পরিষদের চেয়ারম্যান ট্রান থান মান ভিনফিউচার ২০২৫ পুরস্কার অনুষ্ঠানে যোগ দিয়েছেন](/_next/image?url=https%3A%2F%2Fvphoto.vietnam.vn%2Fthumb%2F1200x675%2Fvietnam%2Fresource%2FIMAGE%2F2025%2F12%2F05%2F1764951162416_2628509768338816493-6995-jpg.webp&w=3840&q=75)

















![[ভিডিও] ২০২৫ সালের ভিয়েতনাম দিবসের শুভেচ্ছা](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/12/06/1765020478208_4376908347809224653-9084-jpg.webp)









































































মন্তব্য (0)